鼻型结外NK/T细胞淋巴瘤MRI和PET/CT表现及比较分析
2012-11-05魏立强王景文尹秀秀
魏立强,王景文,宁 丰,杨 磊,李 鑫,尹秀秀
(首都医科大学附属北京同仁医院 血 液科,北京100730)
鼻型结外NK/T细胞淋巴瘤是非霍奇金淋巴瘤中一种特殊的类型,主要特点是瘤细胞起源于成熟NK细胞或NK样T细胞,原发病灶主要在鼻腔及鼻咽部等结外部位,与EBV感染密切相关,目前无公认的标准治疗方法,总体预后较差。由于该病早期以鼻、咽部局部症状为主,再加上鼻咽部解剖结构复杂,常被误诊为其他疾病,充分认识其影像学特点有助于提示诊断。已有报道PET/CT对头颈部结外淋巴瘤的临床分期具有很好的价值[1],因此本文将总结鼻型结外NK/T细胞淋巴瘤的局部MRI及全身PET/CT表现,以期对于早期识别该病以及确诊后判断临床分期、指导治疗、判断预后提供重要参考价值。
1 方法与材料
1.1 临床资料 2005年11月-2010年12月在我院经病理学确诊为鼻型结外NK/T细胞淋巴瘤并在血液科住院诊治的56例初诊患者。其中男性38例,女性18例,男女比2.1∶1,中位年龄46岁(17~78)。仅行鼻咽部 MRI检查者31例,仅行全身PET/CT检查者8例,同时接受鼻咽部MRI检查及全身PET/CT检查者17例。出现症状至确诊的中位时间为4(1-36)月;38例(67.9%)存在B症状;13例(23.2%)存在低白蛋白血症;19例(33.9%)存在LDH升高;31例(55.4%)存在β2-MG水平升高;有9例(16.1%)存在贫血。
1.2 MRI检查方法 48例患者因鼻咽部症状行MRI平扫+增强扫描检查,使用Toshiba Flexart 0.5T和GE Signa Excite 1.5T MRI扫描仪。扫描参数:激励2-4次,矩阵256×256和288×224;SE或 FSE 序列,T1WI:TR375-600ms,TE1020 ms,T2WI:TR3000-4000 ms,TE120-130 ms。MRI增强对比剂使用马根维显或磁显葡胺0.1 mmol/kg,由两位高年资专业医师判读结果。
1.3 PET/CT检查方法 经病理学确诊为NK/T细胞淋巴瘤后,在治疗前行全身PET/CT检查。共有25例患者接受了全身PET/CT检查,检查前空腹至少6小时,测空腹血糖(5.51±1.13 mmol·L-1),静脉注射 18-氟 2-脱氧葡萄糖 (18F-FDG,7.16±1.28mCi),安静平卧休息58±15分钟,排尿后在美国GE公司Discovery STE型PET/CT仪器上行全身静态显像及扫描检查,扫描范围从颅底至股骨上段。由专业人员进行操作并由两位高年资专业医师判读结果,报告SUV(standard uptake value)值。1.4 47例患者先后接受了鼻、咽MRI和全身PETCT检查,两种检查的间隔时间均在两周之内。按照鼻腔、鼻咽、口咽、鼻窦、颜面软组织、骨质、眼眶七个部位来比较两种检查阳性发现的一致性。
1.4 用SPSS16.0软件进行数据分析,两种检查的比较采用诊断试验的一致性检验-Kappa分析。
2 结果
2.1 鼻型结外NK/T细胞淋巴瘤的鼻咽部PET/CT表现
PET/CT融合图像可见22例患者原发病灶(SUV值最大处)位于鼻腔,2例位于口咽侧壁,1例位于眼眶。病灶显示不规则占位性软组织密度影,向周边部位浸润性播散,病灶边界清晰,与周围非淋巴瘤组织分界相对清晰,病灶部位可见不均匀团片状、条片状放射性浓聚区,25例患者的SUVmax值为11.1±4.3。在鼻、咽部病灶的累及范围如下:鼻腔(88.0%,22/25)、鼻咽(48.0%,12/25)、口咽(36.0%,9/25)、颜面软组织(12%,3/25)、眼眶(16.0%,4/25)、骨质(28.0%,7/25)、副鼻窦(28.0%,7/25)。另外可见有56.0%(14/25)的患者鼻窦腔粘膜增厚,无放射性浓聚,考虑合并副鼻窦炎。
25例患者中有52.0%(13/25)的患者存在鼻、咽部以外的病灶,主要有:右颈部淋巴结(40.0%,10/25)、左颈部淋巴结(40.0%,10/25)、脾脏(4.0%,1/25)、左腋窝淋巴结(4.0%,1/25)、纵膈淋巴结(8.0%,2/25)、腹腔淋巴结(4.0%,1/25)、睾丸(4.0%,1/25)、皮肤(4.0%,1/25)、子宫(4.0%,1/25)、骨髓(4.0%,1/25)。在PET/CT 融合图像表现为淋巴结有或无肿大,脾脏轻度增大,子宫、睾丸增大,皮肤结节,病变累及部位放射性浓聚,SUV值显著增高。有一例骨髓广泛累及患者的骨髓SUV-max为13.0。有4例(16.0%)患者CT见脾脏增大但PET显像无放射性浓聚,考虑为反应性脾脏增大。
2.2 鼻型结外NK/T细胞淋巴瘤的鼻咽部MRI表现
48例患者中,原发病灶在鼻腔者有41例(85.4%),其中仅在左鼻腔者14例,仅在右鼻腔者8例,双侧鼻腔均有病变累及者19例;另有2例的原发病灶在鼻咽部,有2例在眼眶,原发病灶在鼻窦、口咽、喉咽的各1例。病灶部位在MRI平扫时呈等T1等T2信号者占54.2%(26/48)、等 T1长T2信号者占20.8%(10/48)、其他信号类型者占25%(12/48),病灶内信号均匀或不均匀,增强扫描后95.8%(46/48)患者的病灶有不同程度强化。病灶累及情况如下:鼻腔83.3%(41/48)、鼻咽58.3%(28/48)、口咽29.2%(14/48)、副鼻窦41.7%(20/48)、眼眶29.2%(14/48)、颜面软组织41.7%(20/48)、骨质22.9%(11/48)。
在MRI扫描图像中鼻腔病灶的特点为:双侧或一侧鼻腔内不规则软组织肿块影,多位于鼻腔前部、中部,内侧壁或外侧壁。原发病灶在鼻腔内呈侵袭性、扩张性生长,使鼻腔明显狭窄甚至堵塞,病灶沿鼻腔内的自然腔道向周围播散,向前可累及鼻前庭、鼻翼、鼻背和面部皮肤及软组织,使软组织增厚;向后可累及鼻咽部,表现为鼻咽顶壁、侧壁、后壁软组织不同程度增厚,鼻咽腔缩小;向下可累及中、下鼻甲、鼻底、硬腭、软腭等;向上可累及鼻腔顶部或鼻咽顶部、筛窦、眼眶,使眼球突出,有时病灶可局部破坏颅底进入前颅窝;病灶还可沿鼻窦开口,突入副鼻窦腔内,在窦腔内形成软组织占位病灶或使窦腔内壁增厚,使窦腔缩小甚至闭塞;骨质破坏表现为骨质吸收及破坏。有36例(75.0%)患者同时存在阻塞性副鼻窦炎,在鼻窦腔内粘膜增厚,多呈长T1长T2信号,增强扫描未见强化。
2.3 鼻型结外NK/T细胞淋巴瘤的MRI及PET/CT表现的比较分析
把17个同时接受两种检查患者的鼻腔、鼻咽、口咽、鼻窦、颜面软组织、骨质、眼眶7个部位作为两种检查的比较部位,共119个部位,其中MRI发现病变累及部位54个,未发现病变累及部位65个;PET/CT发现病变累及部位48个,未发现病变累及部位71个,具体情况如表1。
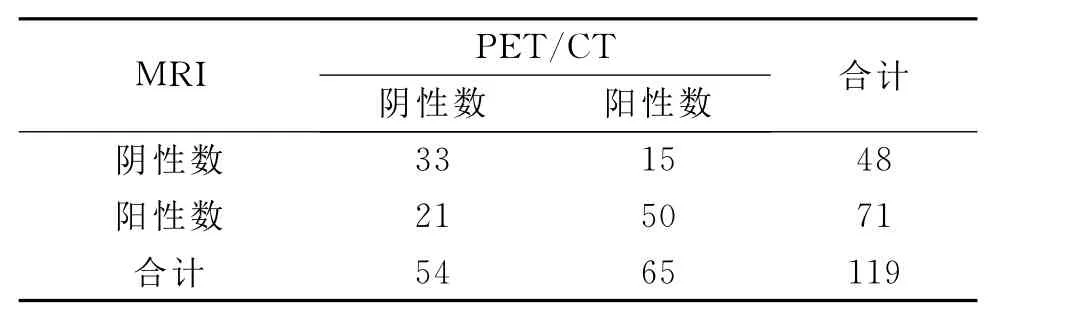
表1 MRI及PET/CT检查患者阳性发现比较
把每个患者的鼻及咽部MRI与PET/CT比较发现,有9例患者PET/CT病灶范围比MRI病灶范围缩小;有5例患者两种检查病灶范围相同;有3例患者PET/CT病灶范围比MRI病灶范围增大。
3 讨论
3.1 鼻型结外NK/T细胞淋巴瘤的临床及病理特点
鼻型结外NK/T细胞淋巴瘤是起源于成熟NK细胞或NK样T细胞的侵袭性非霍奇金淋巴瘤,在WHO淋巴瘤分类中属于独立的疾病,该病在不同地域发病率有明显的不同,相比于其他国家,在我国该病属于较常见的病例,虽然病例散发,但是患者的绝对数量不少。该病起病时常以鼻咽部症状为主,大多伴有发热、盗汗、体重减轻等B症状,血液检查中LDH升高、β2-MG升高是比较常见的异常。确诊需要病理学检查,常表现为肿瘤细胞大小不等,细胞核不规则,染色质呈细颗粒状,较大的肿瘤细胞有泡状核,核仁不明显,细胞质中等,胞浆淡染或透亮,核分裂像异见,弥漫分布的肿瘤细胞围绕血管并侵入血管生长,导致组织缺血和广泛坏死,因此称为"血管中心性淋巴瘤",病灶中常有广泛的凝固性坏死灶。免疫组化的特征性表现为CD3ε+、CD56+、EBER+,还常表达细胞毒性分子如颗粒酶B、穿孔素、TIA-1等。鼻型结外NK/T细胞淋巴瘤属于侵袭性淋巴瘤,目前尚无公认的最佳治疗方案,多采用联合化疗、局部放疗、造血干细胞移植等,总体预后不佳[2]。
3.2 鼻型结外NK/T细胞淋巴瘤的影像学特点
精准的影像学检查是鼻型结外NK/T细胞淋巴瘤临床疾病分期的关键,该病绝大多数病例的主要病灶在鼻腔、鼻咽等结外部位,在局部形成隆起性占位性病变,向紧邻及远处浸润性播散。鼻、咽部解剖结构复杂,CT、MRI是最常使用的检查方法。
本文48例患者的CT和MRI为基础的传统影像学检查病变的侵及范围与病程的长短有明显的关系。疾病早期病灶常在鼻腔前部,大多呈浸润性占位病变并逐渐增大,形成不规则的软组织占位性病变,大多边界比较清楚。随疾病的进展,病灶继续扩大,向周围组织呈侵蚀性、浸润性生长,破坏正常的组织结构甚至骨质,并在副鼻窦及眼眶等部位形成占位性病变。有学者把这种较早期的病变定义为局限型病变,较晚期播散范围较大的病变定义为弥漫型病变[3]。这种局部病变需要与韦格纳肉芽肿和其他肿瘤如嗅神经母细胞瘤等鉴别。
近十几年迅速发展起来的PET/CT检查把病灶的结构和代谢功能结合起来进行显像,在淋巴瘤病灶检查中的具有其他检查难以比及的优势。淋巴瘤是一种异质性很大的疾病,在WHO分类中分为数十种病理亚型,每种都具有独特的分子生物学机制及临床表现,已有研究结果表明PET/CT能很好地发现淋巴瘤患者的病灶,SUV值的大小在侵袭性淋巴瘤和惰性淋巴瘤之间存在差异,主要是由于不同亚型淋巴瘤起源于不同的细胞克隆,其糖代谢模式也不完全相同[4]。据报道,经病理学诊断的172例淋巴瘤患者,有161(94%)例的PET/CT检查发现了至少1处病灶,对弥漫大B细胞淋巴瘤、滤泡淋巴瘤、霍奇金淋巴瘤和边缘区淋巴瘤的病灶检出率分别为100%、98%、98%和67%[5]。PET/CT用于T细胞淋巴瘤病灶检查也具有很好的优势[6],对侵袭性淋巴瘤,PET/CT检查结果还可作为判断患者结局的早期预后预测指标[7],也是选择治疗方案的依据之一[8]。鼻型结外NK/T细胞淋巴瘤是侵袭性淋巴瘤,瘤细胞增殖活性强,很适合用代谢功能显像的方法来检测[9]。
本组疾病中,PET/CT很好地显示了病灶累及部位,临床上因脾大可疑淋巴瘤累及脾脏的4例患者,在PET/CT检查中无放射性浓聚区而排除了淋巴瘤累及。另外PET/CT对全身病灶的检查也非常精准,13例患者中发现了鼻、咽部以外部位的病灶,特别是一些尚未形成较大体积占位性病变的病灶可根据放射性浓聚的情况进行明确。我国学者报道了15例鼻型结外NK/T细胞淋巴瘤的PET/CT检查结果,也发见到了相似的表现[10]。
鼻咽部PET/CT显像与MRI比较,两者的病灶检出率大致相似,有9例患者PET/CT病灶范围小于MRI显示的病灶范围,5例患者的范围基本一致,有3例患者PET/CT病灶范围较 MRI增大。进一步比较了17例接受两种方法检查患者的鼻、咽部病灶累及范围,发现两种检查方法在发现鼻、咽部病灶方面的一致性存在显著性差异,差异主要在骨质及颜面软组织有无累及,原因可能是CT对骨质病变的检查优于MRI,该病常合并局部感染造成颜面软组织肿胀,而PET/CT能根据异常部位的代谢活性变化很好地鉴别炎症和淋巴瘤病灶[11]。但由于本组病例数较少,有待进一步较大样本的比较。另有13例患者存在鼻、咽部以外部位的病灶,表现为病变呈跳跃性向远处部位播散,主要见于颈部淋巴结、纵隔淋巴结、腋窝淋巴结等,还可侵犯到脾脏、皮肤、睾丸、子宫等部位,发现全身病灶是PET/CT更具优势的具体体现。因此对于确诊为鼻型结外NK/T细胞淋巴瘤的患者,有条件时应该积极推荐PET/CT行全身检查,这样对于发现所有病灶,准确分期十分有利。
总之,对于鼻型结外NK/T淋巴瘤这种有特殊临床表现的罕见疾病,在临床上见到可疑病例时,应及时行MRI等影像学检查并做病理学活检进行确诊,对于确诊后的患者,应积极性PET/CT检查,明确全身累及病灶,对于进一步的分期、治疗有非常重
[1]Schrepfer T,Haerle SK,Strobel K,et al.The value of(18)F-fluorodeoxyglucose positron emission tomography/computed tomography for staging of primary extranodal head and neck lymphomas[J].Laryngoscope,2010,120(5):937.
[2]魏立强,王景文.鼻型结外自然杀伤-T细胞淋巴瘤研究进展[J].国际肿瘤学杂志,2010,37(11):869.
[3]杨本涛,宋照亮,王振常等.鼻腔T/NK细胞型淋巴瘤的影像学诊断[J].实用放射学杂志,2007,23(10):1308.
[4]Schoder H,Noy A,Gonen M,et al.Intensity of 18fluorodeoxyglucose uptake in positron emission tomography distinguishes between indolent and aggressive non-Hodgkin's lymphoma[J].J Clin Oncol,2005,23:4643.
[5]Elstrom R,Guan L,Baker G,et al.Utility of FDG-PET scanning in lymphoma by WHO classification [J].Blood,2003,101(10):3875.
[6]Khong PL,Pang CB,Liang R,et al.Flurine-18 flurodeoxyglucose positron emission tomography in mature T-cell and nature killer cell malignancies[J].Ann Hematol,2008,87:613.
[7]Haioun C,Itti E,Rahmouni A,et al.[18F]Fluoro-2-deoxy-D-glucose positron emission tomography(FDG-PET)in aggressive lymphoma:an early prognostic tool for predicting patient outcome[J].Blood,2005,16:1376.
[8]Kasamon YL,Jones RJ,Wahl RL.Integrating PET and PET/CT into the risk-adapted therapy of lymphoma [J].J Nucl Med.2007,48(suppl 1):19s.
[9]Kako S,Izutsu K,Ota Y,et al.FDG-PET in T-cell and NK-cell neoplasms[J].Ann Oncol,2007,18:1685.
[10]Wu HB,Wang QS,Wang MF,et al.Utility of 18F-FDG PET/CT for staging NK/T-cell lymphomas[J].Nucl Med Commun,2010,31(3):195.
[11]Otero HJ,Jagannathan JP,Prevedello LM,,et al.CT and PET/CT Findings of T-Cell Lymphoma[J].AJR Am J Roentgenol,2009,193(2):349.
