肩难产36例临床分析
2012-10-20首都医科大学大兴医院102600郅玲玲
首都医科大学大兴医院(102600)郅玲玲
肩难产是产科急症,其发生率虽然不高,但危害极大,一旦发生,容易引起慌乱,若处理不当会造成新生儿损伤,如新生儿窒息、颅脑损伤、臂丛神经损伤、锁骨骨折等,甚至造成新生儿死亡;产妇损伤如软产道损伤、子宫破裂、产后大出血等。随着各个医疗机构降低剖宫产率,阴道分娩人数增加,肩难产的绝对发生数量上升。因此,对肩难产有重新认识的必要。本文对我院36例肩难产进行回顾性分析,旨在提高对肩难产地认识,减少肩难产的发生和其并发症。
1 资料与方法
1.1资料 2006年1月~2011年12月在我院分娩总数为9211例,发生肩难产36例,发生率为0.39%。肩难产36例为观察组;随机抽取同期经阴道分娩的60例孕妇作为对照组。
1.2方法 比较两组孕妇的年龄、孕产次、宫高、腹围、妊娠期并发症、第一产程、第二产程、产后出血、软产道损伤情况;B超测量胎儿双顶径、股骨长度;新生儿出生体重、身长、头围的差异。分析肩难产的高危因素,评价肩难产的处理方法,预测及预防肩难产。采用SPSS13.0软件进行统计分析,计量资料采用t检验,计数资料采用χ2检验。
1.3肩难产的诊断 胎头娩出后,胎儿前肩被嵌顿在耻骨联合上方,用常规助产方法不能娩出胎儿双肩[1]。目前多认为,娩头至娩胎体的时间间隔大于60秒,或胎头娩出后要用辅助的方法完成分娩即为肩难产[2]。
2 结果
2.1两组孕妇各项指标及分娩并发症比较两组孕妇在年龄、孕产次上比较无显著差异。而宫高、腹围、第一产程、第二产程的比较差异有显著性。软产道损伤、产后出血等差异均有统计学意义(P<0.01),见附表1。
2.2两组新生儿情况的比较 两组新生儿出生前B超测定双顶径(BPD)、股骨长(FL)无显著差异,出生体重、身长、头围比较差异有统计学意义,难产组均高于顺产组(P<0.01),见附表2。
2.3肩难产对新生儿影响 主要是窒息、神经损伤、骨折甚至死亡。发生新生儿窒息8例,占22.2%,1min阿氏评分≤7分,经处理后5min阿氏评分≥8分,有2例出现新生儿缺血缺氧性脑病;发生新生儿损伤9例,占25%,其中锁骨骨折7例,臂丛神经损伤2例,无死亡。顺产组未出现新生儿损伤。
2.4肩难产的高危因素 肩难产组中,巨大胎儿22例(61.1%),过期妊娠3例,妊娠期糖尿病2例,骨盆相对狭窄2例,阴道助产2例,第二产程延长3例,第一胎难产史2例。
3 讨论
3.1肩难产的处理方法 肩难产一旦发生,应沉着冷静,避免在惊慌中用力牵拉胎儿颈部,不能在宫底加压,这会导致母婴损伤。肩难产发生时助产者要作出正确而快速的处理。孕妇充分供氧,迅速清理胎儿口鼻黏液、吸氧并准备复苏。按照美国妇产科学会介绍以下步骤处理肩难产(HELPERR):①Help:请求帮助,请产科、麻醉科、儿科医生到位,导尿排空膀胱。②Episiotony:作侧切,以利于手术操作及减少软组织阻力。在增大操作空间的同时可减少软组织损伤,侧切要大。③Leg:McRobert手法,助手协助产妇大腿向腹壁屈曲,相当于蹲位姿势,使骶骨腰椎间角度变平,使产道拉平变直,增大骨盆入口平面。单独使用此法有效率达40%~80%[2]。④Pressure:耻骨联合上方加压配合接生者牵引胎头,减小双肩径利于胎肩通过。⑤Enter:Wood旋肩法。⑥Remove:后肩先娩法。⑦Roll:如以上方法失败,采用Gasbin法,即产妇转身,双手掌、双膝着地呈跪式。我院应用以上一种或几种方法成功解决肩难产。操作应轻柔以减少母婴损伤。熟练运用HELPERR法处理肩难产能显著降低母婴并发症的发生[3],每位产科医生及助产士必须熟练掌握HELPERR法。
附表1 两组孕妇产前及产时指标比较(±s)
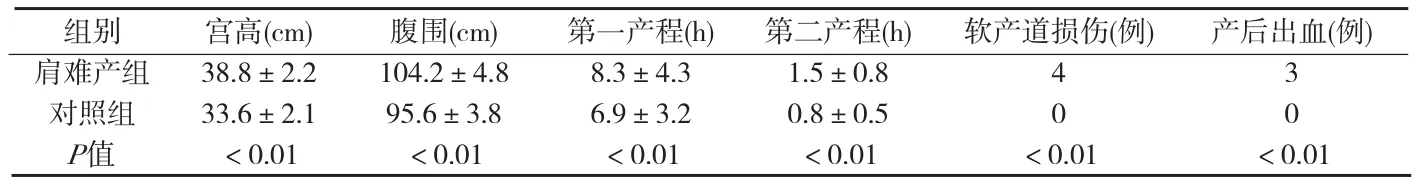
附表1 两组孕妇产前及产时指标比较(±s)
组别 宫高(cm) 腹围(cm) 第一产程(h) 第二产程(h) 软产道损伤(例) 产后出血(例)肩难产组 38.8±2.2 104.2±4.8 8.3±4.3 1.5±0.8 4 3对照组 33.6±2.1 95.6±3.8 6.9±3.2 0.8±0.5 0 0 P值 <0.01 <0.01 <0.01 <0.01 <0.01 <0.01
附表2 两组新生儿各项指标比较(±s)

附表2 两组新生儿各项指标比较(±s)
组别 BPD(mm) FL(mm) 体重(cm) 身长(cm) 头围(cm) 1minApgar评分难产组 95.4±3.2 75.3±2.7 4032.5±434.5 53.5±2.6 35.2±1.7 8.3±2.3对照组 93.7±3.1 73.6±2.5 3276.8±423.5 50.1±1.1 33.4±1.3 10±0 P值 >0.05 >0.05 <0.01 <0.01 <0.01 <0.01
3.2肩难产的高危因素 包括巨大儿、糖尿病、阴道助产、产程延长、多产、肥胖、前次肩难产等[4]。肩难产是巨大儿最严重的并发症,并且肩难产的发病风险随胎儿体重的增加而升高[5]。研究发现,第二产程时间延长超过2小时者肩难产的发生率明显增加。先露下降缓慢或停滞、第二产程延长须行阴道手术助产者,是肩难产的危险信号。
3.3肩难产的预防
3.3.1随着生活水平的提高,孕妇营养状况好转,绝大多数孕妇孕期不控制饮食,孕期发生巨大儿,妊娠期糖尿病的孕妇逐年增加,更增加了肩难产的发生率。因此加强产前宣教,合理指导营养,按体重指数[体重(kg)/身长2]指导孕期体重增长,能减少巨大儿及糖尿病的发生从而减少肩难产的发生。同时对妊娠期糖尿病患者进行良好的血糖控制。
3.3.2适当选择剖宫产 巨大儿是发生肩难产的主要危险因素。有学者认为,胎儿体重超过4500g进行选择性剖宫产术,将会降低肩难产的发生率和胎儿损伤[6],但巨大儿不是剖宫产的绝对指征。非糖尿病孕妇,胎儿体重估计≥4000g,可选择阴道试产,但应密切观察产程。Lurie表明胰岛素依赖型糖尿病产妇选择性引产,可降低肩难产的发生率,而不增加剖宫产率[7]。在可疑巨大儿及耻骨弓偏低者阴道试产时严密观察产程,适当放宽剖宫产指征,避免因难产钳助产和肩难产发生,减少新生儿损伤。
3.3.3适宜助产技术 第二产程正确用力,胎头娩出后,最好先让胎头自行复位,不必急于帮助行外旋转,更不能行过度的外旋转或误将其旋转至相反方向,否则可引起肩难产。不宜在宫底加压,以免胎前肩嵌顿于耻骨联合处,也可避免胎前肩与耻骨联合处撞击而锁骨骨折[8]。急产或阴道助产胎头迅速娩出,胎肩尚未进行适当变形以适应产道,也容易引起肩难产。加强助产人员地培训,充分了解分娩机制,禁止不必要的干预,是预防肩难产的有效手段[9]。
3.4肩难产的预测 掌握其高危因素,产前可根据各项指标进行预测,肩难产大多为巨大儿,一般根据宫高、腹围、先露高低、羊水多少、双顶径、体重等参数综合分析,力求估测准确。研究认为,胎儿腹围(FAC)与出生体重的相关性最好,发现95.5%的巨大儿的FAC>35cm[10]。产时预测有巨大儿,伴有产程延长、产程停滞、胎先露下降缓慢,尤其伴有第二产程延长应视为肩难产的预警信号。头位不正者,避免行中位产钳或高位胎头吸引术,及时行剖宫产术结束分娩[11]。
但现在仍不能以产程特点或模式来预测肩难产。有研究认为,超声胸围/头围比值≥0.99可能是肩难产良好地预测指标之一,但需要进一步临床验证。
