辨证施护对高热患儿饮食的影响
2012-09-20范慧娟马钦丽童丽娟方筱妹贾美庆徐秋莲
范慧娟 马钦丽 童丽娟 方筱妹 贾美庆 徐秋莲
(浙江中医药大学附属金华市中医院 ,浙江 金华321017)
食物是人类赖以生存和维持健康的基本条件之一,是小儿生长发育不可或缺的主要物质来源。笔者及其课题组同仁历经21个月,采用按摩、中药饮和饮食指导护理高热(风热表症型)患儿的过程中,发现该护理方法对患儿的饮食情况亦具有良好的改善作用。现报告如下。
1 资料与方法
1.1 一般资料 选取2008年7月~2010年4月在本院门诊输液室进行注射、输液治疗的风热表症型高热患儿共1 216例,发热程度判断参照《基础护理学》[1]相关标准执行,中医风热表症辨证分型参照文献[2-3]进行。患儿有如下证候:发热、甚或高热,微汗,微恶风寒,面赤,唇红而干,口渴喜凉饮或偏凉饮,咽喉肿痛,四肢皮肤灼热,可有头痛、鼻塞、咳嗽、
咯黄痰,舌红、苔微黄、脉浮数,3周岁以下的患儿可见指纹浮而色紫、位于风关。因各种因素剔除病例216例,最终收集到符合本课题要求的病例1 000例(每组各500例),随机分为两组。观察组500例,男281例,女219例,年龄1个月~6周岁,平均年龄2.72岁;体温39.1~40.8℃(口温,下同),平均39.42℃。对照组500例患儿中,男278例,女222例,年龄2个月~6周岁,平均年龄2.75岁。体温39.1~41.5℃,平均39.42℃。两组资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 两组患儿症型分布情况(表1)

表1 两组患儿症型分布情况 (例)
1.3 方法
1.3.1 对照组 采用退热药物(即患儿高热时遵医嘱给予退热药安乃近针剂0.05~0.2g/次肌注或双氯酚酸钠栓剂1/3~1/2颗/次塞肛,加中西医常规护理。
1.3.2 观察组 在对照组的基础上,配合辨证的饮食施护、穴位推拿和中药饮内服。
1.4 观察标准 评价时间为就诊当日、措施落实后第一天和第三天进行。
1.4.1 退热效果观察标准 痊愈:小儿热退,未再发热,体温恢复正常(统一换算成口温,下同);显效:发热明显减轻或热退后又出现发热,体温37.3~38.0℃;有效:发热减轻或热退后又出现发热,体温38.1~38.4℃;无效:高热不退或热退后又出现发热,体温达38.5℃以上。
1.4.2 患儿饮食量变化的观察标准 以小儿平素体键时的饮食量为参照,观察小儿患病后饮食量多、少的变化。
正常:患儿的饮食量与患儿平素体键时的饮食量无差异;减少:患儿的饮食量少于患儿平素的饮食量;增加:患儿就诊当日的饮食量减少,在治疗、护理后患儿的饮食量有改善。
1.4.3 患儿进食后舒适感的变化 以患儿就诊当日进食后的舒适感表现情况为参照,观察患儿经过治疗、护理后,患儿进食后舒适感的变化情况,观察患儿是否存在恶心、呕吐、腹胀等不适。患儿进食后无恶心、呕吐、腹胀等不适者为舒适。
1.5 研究方法 以质性研究和比较性研究[4]为指导。
1.6 资料收集 采用与患儿(指较年长且能自主回答问题的患儿)、患儿陪护人员面对面访谈沟通(主要的沟通方式)和电话沟通(辅助的沟通方式)的方式进行资料收集。
1.7 统计学方法 计数资料采用χ2检验,计量资料采用t检验,P<0.05为差异有显著意义。
2 结果
2.1 两组患儿退热情况比较[5]观察组500例中在措施落实后1d的总有效率为98.6%(493/500);措施落实后3d的总有效率为100%(500/500)。对照组500例在措施落实后1d的总有效率为33.6%(168/500);措施落实后3d 的总有效率为83.8%(419/500)。
2.2 两组患儿饮食量的比较(表2)
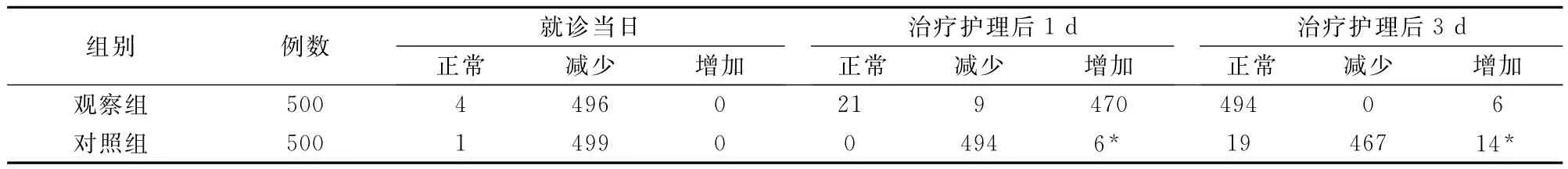
表2 两组患儿饮食量的比较 (例)
2.3 两组患儿进食后舒适度的比较(表3)
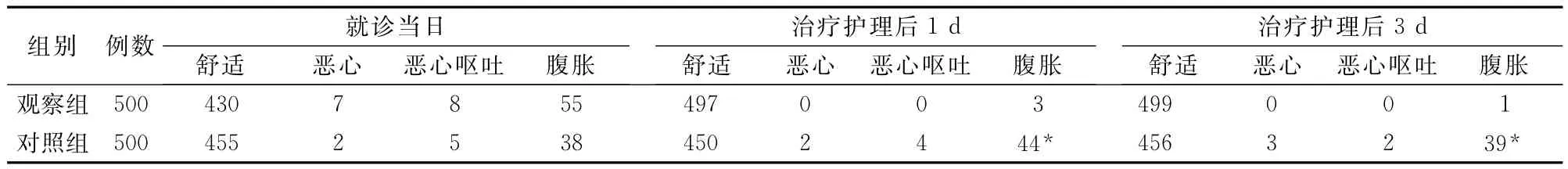
表3 两组患儿进食后舒适度的比较 (例)
3 护理
3.1 中西医常规护理 结合门诊病人的特点,主要的护理对策有:(1)创造舒适、安静、清洁、凉爽、通风的环境,利于患儿休息,忌汗出当风;(2)按需测量体温,教会患儿的陪护人员准确为患儿测量体温的方法,以及储存、消毒体温计的相关知识;(3)患儿高热(包括患儿发热期间)要加强营养和水分的补充,饮食要易于消化和吸收,少量多餐;(4)保持口腔、皮肤的清洁,及时更换湿污衣裤;(5)患儿在院期间护理人员要密切观察患儿体温、汗出、咳嗽、咯痰、痰色、舌苔、脉象、指纹,以及落实治疗和护理措施后的变化情况,教会患儿陪护人员观察患儿病情变化的一般方法;(6)护患双方互留电话联系方式,利于及时沟通和指导。
3.2 穴位推拿和中药饮内服[5]依据患儿的病情、伴随症状、体质、年龄、病邪兼夹等情况辨证施护。(1)穴位推拿:每天一次,按摩的主穴为平肝清肺70~300下(注:推一下为一下,下同),清或揉二扇门50~300下。配穴有:清大肠50~100下、运水入土10~30下,退六腑30~100下,清胃30~70下,清、补脾土30~50下;补大肠50~100下,清补脾土30~100下,运土入水10~30下;(2)中药饮内服:如西瓜饮、梨子饮、芦根饮、西红柿饮等,在1d内可适量多次饮服,患儿体温恢复正常后再服用1~2d,以巩固疗效。
3.3 饮食护理
3.3.1 一般对策 (1)饮食要求少量多餐、易于消化,多饮温热开水及清淡汤汁;(2)人工喂养的患儿要求进食米汤、米糊和稀粥为宜,按需喂食;(3)母乳喂养的患儿其乳母的饮食要求宜清淡、易于消化,给乳儿应补给足量的温水,防止患儿脱水;(4)忌食肥甘厚味、鱼腥发物、太过寒凉的贝类和硬壳类水产食物,忌食辛辣、煎炸、刺激性强的食物,忌不洁食物,忌暴饮暴食、过饥过饱,忌食冰凉食品和生冷水果。
3.3.2 辨证施护 (1)素体脾胃虚弱的患儿:平素在饮食方面表现为纳呆、大便溏、腹胀等症,饮食上可选用山药、南瓜、粳米、枣花、蜂蜜等;(2)伴脾虚失运、湿浊内生的患儿:患儿表现伴有舌胖嫩、苔腻薄黄、大便溏稀等症,应选苡仁、茯苓、赤小豆等食材;(3)伴胃热腑实的患儿:表现为伴有大便秘结、腹痛胀满、舌红苔黄等症,可选用石膏制成的嫩豆腐、白萝卜、白菊花茶水制作成的菜肴、紫云英蜂蜜、洋槐蜂蜜等;(4)夏天可酌情选食鲜荷叶粥、绿豆粥、冬瓜粥等;(5)秋季可酌情选食新鲜的甘蔗汁、西红柿、木耳、鲜藕等;(6)高热伴有干咳的患儿可酌情选食雪梨粥、椴树蜂蜜等;(7)高热伴有咳痰的患儿可酌情选食枇杷(或叶)粥、枇杷蜂蜜等;(8)人工喂养的患儿或乳儿可参照前述要求,将相关食材制作成米汤或羹进行喂食,或把米汤装入奶瓶进行喂食;(9)母乳喂养的患儿其母的饮食可参照上述要求进食。
4 讨论
小儿“脾常不足”,脾胃娇嫩。小儿在高热期间,由于外感时令之邪气,高热、退热药物的使用等原因,均可损伤脾胃,影响患儿的饮食和进食后的舒适度。祖国医学认为:脾胃位居中焦,胃具有受纳、腐熟水谷的作用,脾具有运化水谷精微、统摄血液的功能,脾与胃由足太阴脾经和足阳明胃经相互属络,在生理功能和病理病机等方面存在表里关系,生理功能上可以相互促进,病理病机上可相互影响。《素问·太阴阳明论》说:“脾与胃以膜相连”。饮食物是人类出生后所需营养的主要来源,是生成精、气、血、津液的主要物质基础,脾气不但将饮食物化为水谷精微,为化生精、气、血、津液提供充足的原料,而且能将水谷精微吸收并转输至全身,以营养五脏六腑、四肢百骸,使其发挥正常机能,并能充养先天之精,促进人体的生长发育,故有脾为“后天之本”之说。
饮食护理时根据患儿的病情、伴随症状、喂养方式、年龄、体质、患病季节、生活环境、疾病症型等情况,进行辨证分析,给予辨证施护。如素体脾胃虚弱的患儿,饮食上应偏重选一些具有健脾养胃和中的食材;伴脾虚失运、湿浊内生的患儿,则应选一些具有健脾利湿作用的食材;伴胃热腑实的患儿则可选一些具有通便、清热解毒作用的食材;夏天可选一些具有清热祛暑作用的食材;秋季可选一些具有清热、润燥作用的食材;高热伴有干咳的患儿可选一些具有清热、降火、润肺作用的食品;高热伴有咳痰的患儿可选一些具有化痰清热、利尿、降火作用的食品等,以达到扶正祛邪、养胃健脾的目的。饮食要求忌食肥甘厚味,以防滋生内热、损伤中土;忌食鱼腥发物、太过寒凉的贝类和硬壳类水产食物,以防过于滋腻而使邪热不解,阻碍患儿疾病康复;忌食辛辣、煎炸、刺激性强的食物,以防化燥伤津加重病情;忌不洁食物;忌暴饮暴食、过饥过饱,以防损伤脾胃,影响胃纳脾运之功能;忌食冰凉食品和生冷水果,以防过于寒凉而使脾胃受寒,出现邪热难解,病情反复。饮食护理的同时,再辨证地给予穴位推拿和中药饮内服,三者作用相互协同,相辅相成,互相促进,使脾胃免受损伤,起到清热解毒、健脾、养胃等辅助治疗的作用,去邪而不伤正,或去邪扶正并举。本研究结果显示,观察组退热效果和饮食改善方面均明显优于对照组。提示辨证施护对高热患儿的饮食改善具有积极的促进作用。
[1] 陈维英.基础护理学[M].江苏:科学技术出版社,1997:104.
[2] 郑福芹.发热患者的中西医护理[J].河泽医专学报,1997,9(2):71.
[3] 任继霞.小儿发热的辨证施护[J].河南中医,2006,26(10):87.
[4] 赵光红.护理研究[M].北京:人民卫生出版社,2003:55-60.
[5] 范慧娟,马钦丽.按摩加中药饮护理高热患儿500例[J].中国中医急症杂志,2011,20(2):335.
