超广谱β-内酰胺酶的检测及耐药性分析
2012-09-05莫志航宁炎
莫志航,宁炎
(增城市新塘医院检验科,广东增城511340)
超广谱β-内酰胺酶的检测及耐药性分析
莫志航,宁炎
(增城市新塘医院检验科,广东增城511340)
目的了解临床产超广谱β-内酰胺酶(ESBLs)大肠埃希菌(E.coli)和肺炎克雷伯菌(K.pneumoniae)的发生率、耐药性,以便于对ESBLs进行监测和治疗。方法对102株E.coli和78株K.pneumoniae采用美国临床实验室标准委员会(NCCLS)规定的ESBLs表型筛选和确证试验确定ESBLs的发生率,并检测产ESBLs的E.coli和K.pneumoniae的耐药性。结果13.7%(14/102)的大肠埃希菌和26.9%(21/78)的肺炎克雷伯菌产ESBLs;产ESBLs菌株对亚胺培南耐药率为0%,除对阿米卡星、头孢西丁、替卡西林/克拉维酸联合酶抑制剂耐药率较低外,对三代头孢菌素、磺胺类和喹诺酮类药物均出现较高耐药。结论对产ESBLs菌株引起的感染,亚胺培南为首选。
超广谱β-内酰胺酶;大肠埃希菌;肺炎克雷伯菌;耐药性
超广谱β-内酰胺酶(ESBLs)主要由大肠埃希菌和肺炎克雷伯菌产生,能水解青霉素类、头孢菌素类和单酰胺类抗生素,从而使之失效[1]。产ESBLs菌株有多重耐药的特点,成为临床抗感染治疗的棘手问题。随着广谱抗生素的广泛使用,产ESBLs细菌日益增多,耐药问题成为人们关注的焦点。笔者对我院180株大肠埃希菌和肺炎克雷伯菌行ESBLs检出率及其耐药性分析,现报道如下:
1 材料与方法
1.1 菌株2010年4月至2011年4月从门诊和住院患者的痰液、尿液、血液、胆汁和分泌物中分离的临床菌株,鉴定采用法国生物梅里埃微生物检验仪ATB-express,其中大肠埃希菌102株,肺炎克雷伯菌78株。质控菌株为标准菌株大肠埃希菌ATCC25922,肺炎克雷伯菌ATCC700603。
1.2 仪器及试剂法国生物梅里埃微生物检验仪ATB-express和配套的细菌鉴定试条(ATB G-5),试条有20种抗生素,分别为:阿莫西林(AMO)、阿莫西林/克拉维酸(AMC)、哌拉西林(PIC)、哌拉西林/三唑巴坦(TZP)、替卡西林(TIC)、替卡西林/克拉维酸(TCC)、头孢噻吩(CFT)、头孢西丁(CXT)、头孢噻肟(CTX)、头孢他啶(CAZ)、头孢吡肟(FEP)、头孢呋辛(CXM)、美诺培南(MERO)、亚胺培南(IMI)、复方新诺明(TSU)、妥布霉素(TOB)、阿米卡星(AKN)、庆大霉素(GEN)、奈替米星(NET)、环丙沙星(CIP)。ESBLs检测纸片使用北京天坛生物制品公司产品。
1.3 细菌分离鉴定常规分离标本,使用梅里埃微生物检验仪ATB-express自动细菌鉴定和药敏系统鉴定菌种并行药敏分析。
1.4 ESBLs检测
1.4.1 初筛试验按NCCLS初筛标准,纸片法药敏试验只要符合下列任何一项指标:头孢他啶≤22 mm,头孢曲松≤25 mm,头孢噻肟≤27 mm,氨曲南≤27 mm,即为产ESBLs可疑菌株[2]。
1.4.2 确证试验按NCCLS文件标准,用头孢他啶和头孢他啶/克拉维酸、头孢噻肟和头孢噻肟/克拉维酸两组抗生素纸片做纸片扩散法药敏试验,任一组含克拉维酸的纸片和不含克拉维酸的纸片间抑菌环直径≥5 mm可确认为产ESBLs菌株[2]。
2 结果
2.1 一般资料分离菌株共180株,其中大肠埃希菌102株,肺炎克雷伯菌78株;产ESBLs菌株共35株,其中产ESBLs大肠埃希菌14株,产ESBLs肺炎克雷伯菌21株。
2.2 产ESBLs菌株检出率产ESBLs大肠埃希菌与肺炎克雷伯菌检出率分别为13.7%、26.9%,总检出率为19.4%,见表1。
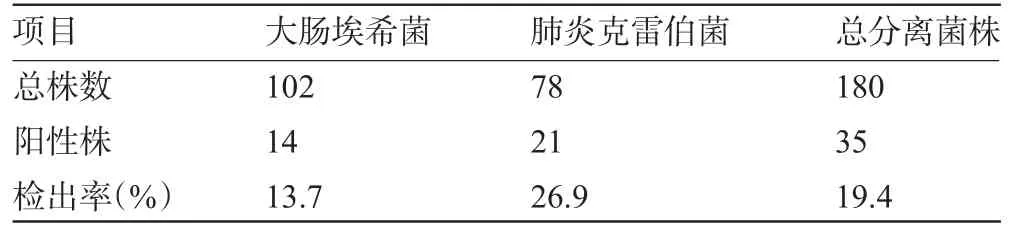
表1 180株细菌产ESBLs检出率(株)
2.3 产ESBLs细菌耐药率产ESBLs大肠埃希菌与肺炎克雷伯菌的耐药情况。产酶菌株对青霉素类、第三代头孢菌素类均表现为高度耐药,但对碳青霉烯类十分敏感,说明亚胺培南是治疗产ESBLs菌株感染的较佳药物,见表2。

表2 35株产ESBLs细菌耐药率(%)
3 讨论
第三代头孢菌素广泛应用于临床是产ESBLs细菌出现的重要原因之一。由于常规体外药敏试验可能不能完全检测出ESBLs,因此,及时准确地测定ESBLs对临床具有重要意义。
从表1可以看出,我院分离的产ESBLs大肠埃希菌与肺炎克雷伯菌检出率分别为13.7%、26.9%,总检出率为19.4%,这与刘原等[3]报道较接近,但是比段建春等[4]的报道低,其原因可能与统计的范围大小、地区用药差异和病种不同有关。本实验采用头孢他啶和头孢他啶/克拉维酸、头孢噻肟和头孢噻肟/克拉维酸同时检测ESBLs,可减少产ESBLs菌株的漏检率[5]。
产ESBLs细菌在携带有ESBLs的质粒同时可携带有对氨基糖苷类、喹诺酮类和磺胺类等抗菌素的耐药基因,对氨基糖苷类、喹诺酮类和磺胺类等临床常见抗菌素表现出多重耐药性。本次研究发现我院产ESBLs菌株对头孢噻肟的耐药率明显高于头孢他啶,表明国内产ESBLs菌株耐药表型以水解头孢噻肟为主,与余丹阳等[6]报道相同。
产酶菌株对氨基糖苷类药物耐药有一定差异,如大肠埃希菌与肺炎克雷伯菌对庆大霉素的耐药率分别为85.7%、71.4%,而对阿米卡星的耐药率分别为21.4%、23.8%。形成这种敏感性差异的主要原因可能是这些菌株携带了不同的氨基糖苷类修饰酶基因[7],以致药物修饰酶基因作用底物不同,而产生了不同的耐药表型[8]。
由于许多产ESBLs菌株在体外不表达酶的活性,体外药敏试验可显示出对三代头孢菌素、氨曲南等抗生素部分敏感,按美国临床实验室标准化委员会(NCCLS)规定,无论体外对三代头孢菌素、氨曲南的药敏结果如何,均应报告对三代头孢菌素、氨曲南等单酰胺类耐药。
综上所述,由于产ESBLs菌株的多重耐药性、耐药机制的复杂性以及治疗的困难性,因此要积极采取应对措施,合理使用抗生素,及时准确地检出耐药菌株,延缓细菌的耐药性产生,控制耐药菌株的播散和流行。
[1]孙长贵,陈汉美.评价三种筛选方法检测超广谱β-内酰胺酶及其临床应用[J].中华医学检验杂志,1999,22(4):228-231.
[2]National committee for clinical Laboratory Standards.Performance standards for antimicrobial testing ninth information supplement M100-S9[S].Wayne,PA:National Committee for Clinical Laboratory Standards,2005.
[3]刘原,徐灵彬,耿燕,等.肠杆菌科细菌产超广谱β-内酰胺酶的流行病学特征研究[J].中华医院感染学杂志,2007,17(8):910-913.
[4]段建春,吕晓菊,宋志勇,等.210株肠杆菌科细菌产ESBLs检测及耐药性调查[J].中国抗生素杂志,2005,30(7):404-406.
[5]NCCLS.National Committee for Clinical Laboratory Standards for antimicrobial susceptibility testing Ninth informational supplement [J].M100-S9NCCLS,1999,19(1):14-17.
[6]余丹阳,刘又宁.AMPC酶和ESBLs酶在阴沟肠杆菌中的表达及其对耐药性的影响[J].中华医学杂志,2002,82(19):1355-1358.
[7]孙秋林,叶冬青,李旭.大肠埃希菌与肺炎克雷伯菌耐药性研究[J].中国抗感染化疗杂志,2004,4(1):33-35.
[8]冯旰珠,赵水娣,沈立.下呼吸道细菌产超广谱β-内酰胺酶耐药性分析[J].药学与临床研究,2007,15(1):54-56.
Clinical detection and drug resistance analysis of extended spectrum beta-lactamases.
MO Zhi-hang,NING Yan. Department of Clinical Laboratory,Xintang Hospital of Zengcheng City,Zengcheng 511340,Guangdong,CHINA
ObjectiveTo investigate the prevalence of strains producing extended spectrum beta-lactamases (ESBLs)amongEscherichia coilandKlebsiella pneumoniae,and to determine the drug resistance of the strans for better control and treatment of ESBLs.MethodsOne hundred and two strains ofE.coliand 78 strains ofK.pneumoniaewere investigated for production of ESBLs by phenotypic screening and confirmatory test provided by the NCCLS. The drug resistance of ESBLs-producing strains was also investigated.Results13.7%(14/102)ofE.coliand 26.9% (21/78)ofK.pneumoniaeinvestigated were found to produce ESBLs.All ESBLs-producing strains were found to be susceptible to imipenem,relatively lowly resistant to of amikacin,cefoxitin,cefoperazone/β-lactamase inhibitor combinations,and highly resistant to third generation cephalosporins,sulfonamides and quinolones.ConclusionImipenem is the premium antibiotics for the treatment.of infection caused by ESBLs-producing strains.
Extended spectrum beta-lactamases;Escherichia coli;Klebsiella pneumoniae;Drug resistance
R446
A
1003—6350(2012)18—078—02
10.3969/j.issn.1003-6350.2012.18.037
2012-03-26)
莫志航(1980—),男,广东省阳春市人,检验师,学士。
