微创通道结合经皮椎弓根螺钉固定治疗腰椎退变的个体化方案选择
2012-08-07钱济先李存孝范德刚高浩然
钱济先,李存孝,龙 华,范德刚,高浩然,钱 澍,李 红
近年来,随着脊柱微创技术的进步和提高,应用微创方法治疗脊柱疾患的适应证越来越广泛[1-2]。对于脊柱退行性疾病,传统方法是椎板切除减压和固定融合,存在切口长、暴露大、脊柱完整性遭到破坏、远期效果不理想等问题,脊柱微创技术为腰椎退行性疾病患者提供了一种新的治疗手段。本研究的目的在于探讨微创通道结合经皮椎弓根螺钉固定治疗腰椎退行性疾病的个体化方案和初步临床效果,以期为腰椎微创手术适应证的选择以及微创方案的制定提供临床依据。
1 资料和方法
1.1 一般资料
2009年8月至2011年7月我科运用微创通道减压融合结合经皮椎弓根螺钉固定治疗腰椎退行性疾病183例,获得随访64例,其中男42例,女22例;年龄31~72岁,平均年龄57岁。腰椎间盘突出并退变45例、腰椎管狭窄12例、椎体滑脱3例、盘源性下腰痛4例。病变节段:L2~L3节段2例、L3~L4节段 2例、L5~S1节段5 例、L4~L5和 L5~S1双节段4例,其余51例为L4~L5节段。患者均有不同程度腰腿痛及马尾神经损害症状,经至少3个月的保守治疗无效或症状加重。
1.2 手术方法
1.2.1 手术过程 电视X线透视下行椎弓根体表定位,于腰椎症状侧旁开棘突1.5~2.0 cm切开皮肤(单节段采用纵形切口、多节段采用横形切口),切口长短视处理间隙的大小而定。于多裂肌和骶棘肌之间用Quadrant、Pipeline或Luxor通道系统撑开并显露相邻关节突和椎板外缘,经椎间孔腰椎间融合(transforaminal lumbar interbody fusion,TLIF)[3-4]或后路 TLIF(posterior TLIF,PTLIF)[5]入路,行髓核摘除或椎间处理并植入椎间融合器(图1),通道内行椎弓根螺钉固定并安装连接棒,缝合伤口。内固定材料为Expedium(强生公司,美国)、Upass(威高公司)、M8和Sextant(美敦力公司,美国)、Mantis(史赛克公司,美国)空心椎弓根螺钉等椎弓根螺钉内固定系统。于对侧相应椎体椎弓根的体表投影处作1 cm切口,经皮植入Sextant、Vipor或Mantis空心螺钉,测量连接棒长度,经皮安装。透视确认位置良好后拧紧螺母(图2)。
1.2.2 微创方案的选择
(1)单侧通道下减压椎间植骨融合+常规椎弓根螺钉内固定:共6例患者,其中4例为椎间盘突出术后复发、2例为初次发作的单纯旁侧型突出,累及节段均为L4~L5节段。
(2)一侧通道下减压植骨融合通用螺钉固定+对侧通道下通用螺钉固定:共8例患者,其中腰椎间盘突出6例、Ⅰ度腰椎滑脱1例、盘源性下腰痛1例;L3~L4节段1例、L4~L5节段6例、L5~S1节段1例。
(3)一侧通道下减压植骨融合通用螺钉固定+对侧Sextant或Mantis经皮螺钉固定:共11例患者,其中椎间盘突出7例、腰椎管狭窄3例、盘源性下腰痛1例;L5~S1节段1例、L4~L5节段10例。
(4)一侧通道下减压椎间植骨融合+双侧经皮螺钉固定:共39例患者,其中椎间盘突出26例,腰椎管狭窄9例、腰椎滑脱2例、盘源性下腰痛2例;L2~L3节段 2例、L3~L4节段 1 例、L4~L5节段29例、L5~S1节段3例、L4~L5和L5~S1双节段4例。
1.2.3 融合方式的选择 包括单节段融合、双节段融合和跨节段融合。
1.3 观察指标
观察术中出血量、手术时间、下床活动时间以及住院天数。通过比较术前及末次随访时的腰痛视觉模拟评分(visual analogue score,VAS)[6]、腿痛VAS及Oswestry功能障碍指数(Oswestry disability index,ODI)[7],评估患者临床症状的改善情况;采用X线和/或CT检查观察术中及术后内固定及融合器位置的变化。
1.4 统计学方法
应用SPSS 10.0统计软件进行分析。计量资料以均数±标准差(±s)表示,组间比较采用配对t检验,P<0.05为差异有统计学意义。
2 结果
本组64例患者术中出血量70~230 mL(平均90 mL),手术时间70~210 min(平均100 min),下床活动时间为术后3~10 d(平均5 d),住院天数5~15 d(平均7 d)。术中无硬膜撕裂,无明显神经根损伤。3例术后出现神经根刺激症状,但最长术后4周消失。随访3~22个月,平均随访时间16个月。如表1所示,术前及末次随访时的腰痛VAS、腿痛VAS及ODI比较,差异均有统计学意义(P<0.05)。术中、术后X线和/或CT检查示内固定及融合器位置良好。均在腰围保护下步行出院。典型病例见图3~5。
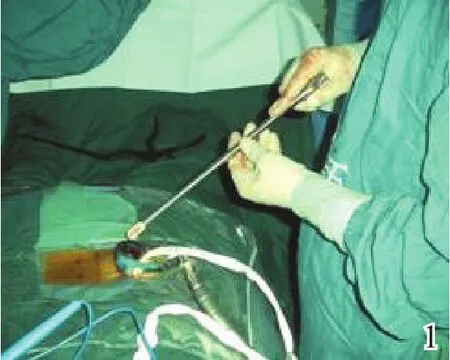
图1 Luxor通道内椎间减压融合

图2 透视下确认Mantis螺钉位置并安装连接棒
3 讨论
脊柱微创外科的目的在于将医源性创伤减小到最低程度,同时获得最佳疗效。因此,微创手术必须满足两个条件:一是小切口和微侵入性损伤;二是借助一定的器具如通道系统等进行经皮操作,以期获得优良的手术效果。目前,脊柱微创手术尚无统一的技术标准,如何针对患者的具体情况制定个体化手术策略,实施个体化手术方案,以获得最佳疗效,是脊柱微创领域关注的一个热点问题。
3.1 微创通道下减压融合后内固定方式的选择
对于脊柱退行性疾病,特别是伴有侧方椎管狭窄的病例,既往传统做法多采用开放手术下全椎板或扩大的半椎板减压方式,结合椎间融合或后外侧融合术。但此举势必造成后方张力带的破坏,进而导致症状性腰椎失稳[8]。随着脊柱微创技术的进一步开展和提高,加之各种通道设备的改进和完善,既往需开放手术的病例可以采用微创外科技术来完成,主要包括经皮内镜技术、腔镜技术、显微技术以及导航技术等,其中经皮通道技术是目前临床上应用最多、广大脊柱外科医生接受度最高的微创技术之一,特别是针对胸腰椎退行性疾患,该技术优势明显。但如何选择微创通道下的内固定方式,目前尚无统一的标准。
3.1.1 单侧通道下常规椎弓根螺钉内固定 单侧通道下减压椎间植骨融合+普通椎弓根螺钉内固定的方式国外文献已有报道,但仅限于对开放手术的单侧和双侧螺钉固定的比较:Suk等[9]、Tuttle等[10]认为单侧固定在出血量、手术时间及ODI等方面均优于双侧固定,且日本骨科协会(Japanese Orthopaedic Association,JOA)神经功能评分并无明显差异;尽管在术后不同时间段神经功能恢复及症状改善方面仍与双侧固定存在少许差异,但仍有学者认为椎间植骨联合单侧椎弓根螺钉固定能够提供更好的脊柱即刻稳定性[11];生物力学实验结果亦证实,单侧椎弓根钉棒固定对单节段腰椎在大部分运动方向上具有与双侧固定相似的即刻稳定性,邻近节段侧弯活动度较双侧固定后更少[12]。本组微创方案采用微创通道下椎间融合结合单侧固定,避免了对双侧腰椎小关节的破坏,保留了更多的椎弓骨性结构,对相邻脊柱节段稳定性影响更小;同时单侧椎弓根螺钉系统的运用大大缩短了手术时间和手术费用。
适应证主要包括:(1)椎间盘旁侧型突出、对侧无明显小关节退变、椎间高度基本正常、无节段失稳患者;(2)椎间盘突出术后复发患者:考虑到第一次手术后瘢痕粘连,后路腰椎间融合(posterior lumbar interbody fusion,PLIF)入路需要剥离松解神经根,对神经骚扰较大,若椎间盘突出系同一侧别,且对侧小关节无明显退变,椎间高度明显变窄,在此情况下可以采用此微创方案。本组1例患者随访近24个月,无复发,无脊柱继发失稳。尽管如此,因目前尚缺少更多的循证医学证据,且一旦出现断钉断棒现象,则可能导致医患纠纷,因此我们认为单侧固定只能作为微创条件下的一种选择,而不应视为常规。
表1 患者术前及末次随访时VAS及ODI的比较结果(n=64,±s)

表1 患者术前及末次随访时VAS及ODI的比较结果(n=64,±s)
注:VAS:视觉模拟评分;ODI:Oswestry功能障碍指数
腰痛VAS(分)腿痛VAS(分)ODI(%)术前9.2±1.47.4±1.257.4±6.4末次随访2.6±0.52.2±0.625.8±4.3 t值35.51731.00732.787 P值0.0080.0070.033
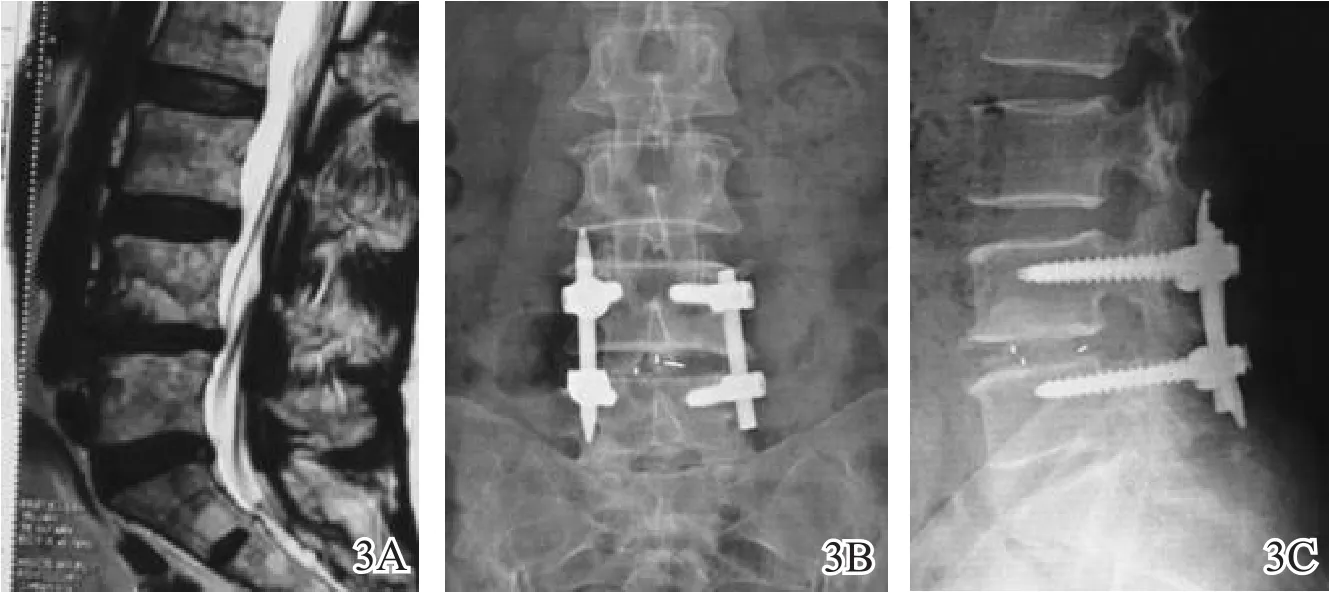
图3 L4~L5椎间盘退变、盘源性下腰痛患者手术前后影像学图片(女,56岁,微创策略:左侧通道下减压植骨融合通用螺钉固定+右侧Sextant经皮螺钉固定)
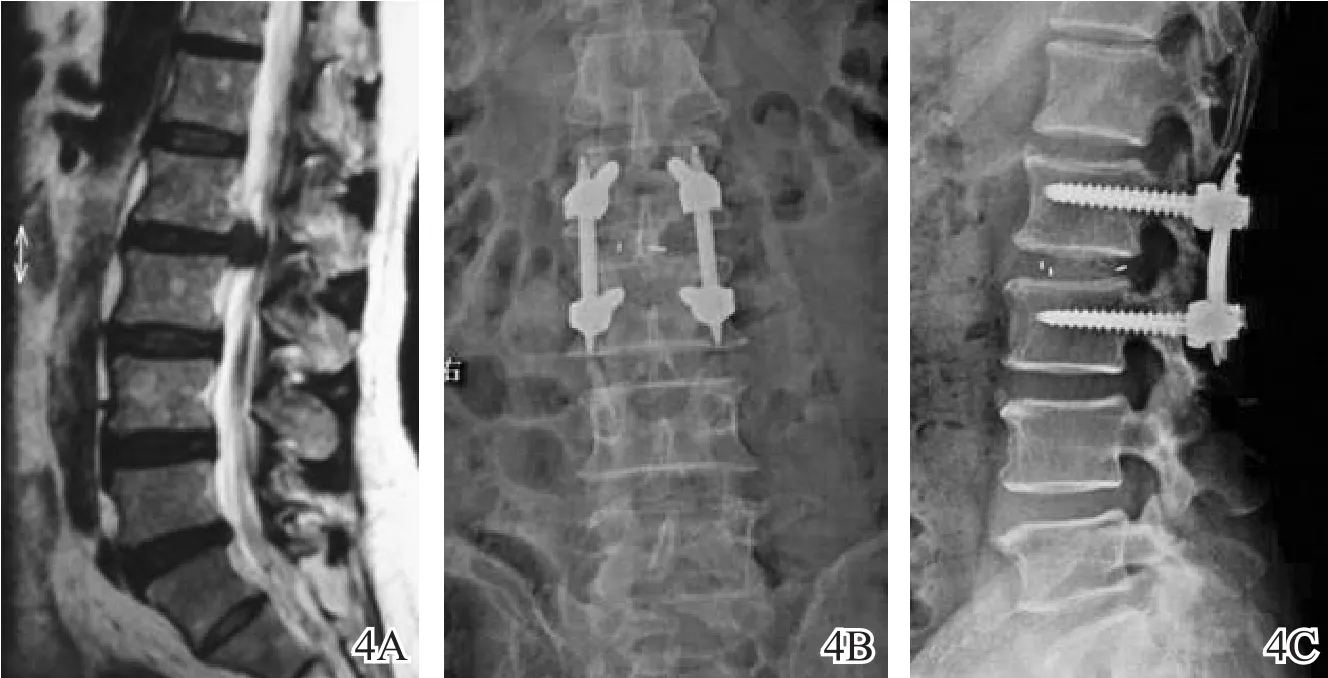
图4 L2~L3高位椎间盘突出(中央偏左)、马尾神经受压患者手术前后影像学图片(男,54岁,微创策略:一侧通道下TLIF椎间减压植骨融合+双侧Sextant经皮螺钉固定)
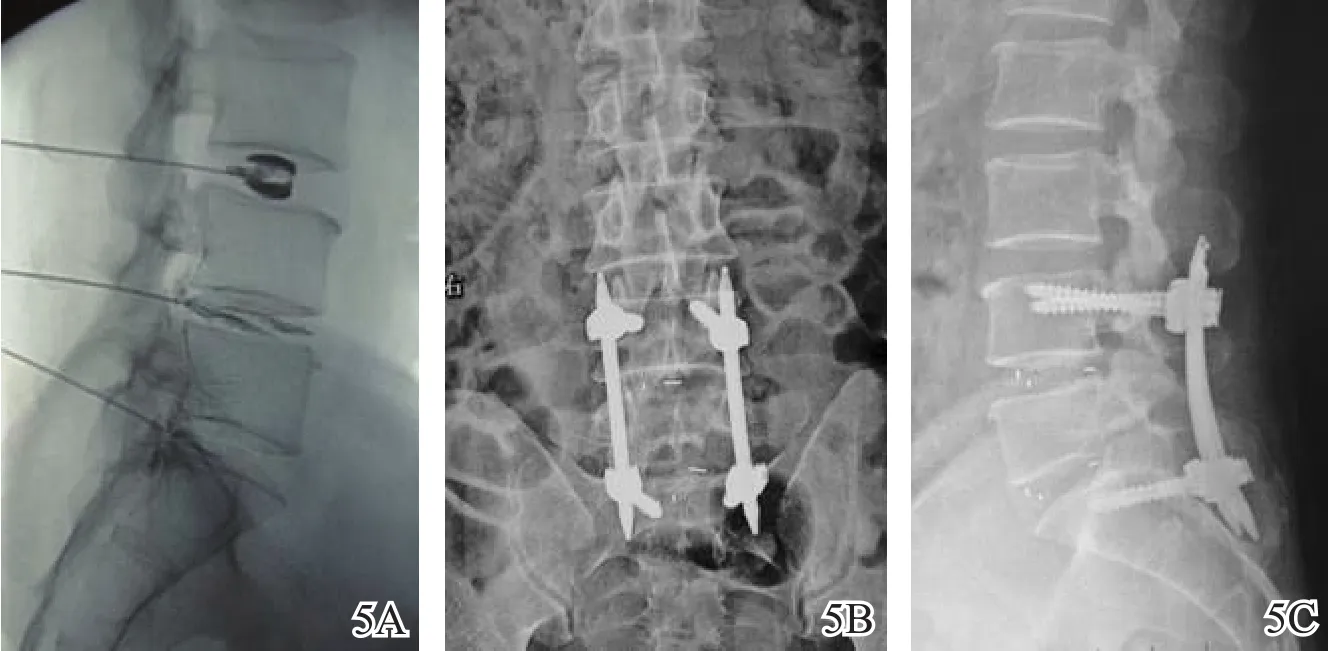
图5 L4~L5、L5~S1腰间盘突出并盘源性下腰痛患者手术前后X线片(男,42岁,微创策略:L4~S1单侧通道下双椎间隙减压植骨融合+跨节段Sextant经皮螺钉固定)
3.1.2 双侧微创通道下通用螺钉固定 对于椎间盘中央型突出患者,采用双侧微创通道下TLIF或结合椎板入路PTLIF、单侧置入融合器及双侧植入普通国产螺钉固定,可以最大程度地减少椎旁肌肉和软组织的剥离,保留椎板结构和后方韧带组织复合体;同时由于椎间盘中央型突出患者双侧关节增生明显,因此行双侧减压效果更好。本组病例在这样的手术策略指导下均取得了与微创技术相匹配的良好效果,尤其适合经济条件欠佳的患者。其主要适应证为腰椎间盘中央型突出,特别是伴有侧方椎管狭窄、经单侧TLIF难以达到充分减压、经济状况不佳的病例。
3.1.3 单侧微创通道下通用螺钉固定联合对侧经皮螺钉固定 由于单侧微创通道在撑开状态下可以同时显露2~3个间隙,因此在减压融合完成后完全可以在直视下应用国产普通椎弓根螺钉固定,对侧应用经皮空心椎弓根螺钉固定,以进一步降低患者的治疗费用。对于腰椎间盘突出(旁侧型)、不超过Ⅱ度的腰椎滑脱、腰椎轻度失稳、无明显椎管狭窄、经济条件较差的病例,我们建议采用此微创策略。
3.1.4 单侧微创通道下双侧经皮螺钉固定 单侧通道下减压椎间植骨融合+双侧Sextant或Mantis经皮螺钉系统固定方式减少了对椎旁肌肉软组织的牵拉骚扰[13],特别是对关节突的剥离,进一步保护了关节突周围神经支,避免或减轻了术后固定综合征的发生,手术时间更短,患者腰部本体感觉良好。该术式适应证范围较宽,尤其适合经济条件相对较好的患者。
3.2 微创通道融合条件下的跨节段固定
PTLIF入路的单节段或双节段融合目前已为脊柱外科医生所熟识,该入路需要切除椎板甚至整个后柱结构,对脊柱的稳定性破坏较大,因此需要进行可靠的融合和坚强的固定。经皮微创手术保留后方韧带复合体,使脊柱节段旋转控制和轴线排列得以维持,对脊柱后柱破坏小,对稳定性影响不大,此时是否还需对多节段退变行逐段固定,目前存在争议。本组对多节段病例尝试单侧单个微创通道下两个节段的椎间减压融合,结合跨节段经皮椎弓根螺钉固定,初步临床效果令人满意。主要适应证为相邻两节段椎间盘突出退变、盘源性腰痛或节段性失稳等病例。其原理基于后方结构如棘突、椎板以及韧带组织复合体的完整,以及轴向稳定性尚未受到明显影响,但远期效果仍需较长时间的随访研究证实。
3.3 微创通道下手术的临床效果
微创手术具有开放手术难以比拟的优点。采用微创通道下的TLIF或PTLIF入路行椎间减压与融合,对侧经皮或小切口置入椎弓根螺钉,在达到比较满意的手术效果的同时,最大限度地减少了组织损伤,适应证也相对较广,适用于腰椎间盘突出症、腰椎滑脱、腰椎管狭窄症甚至部分腰椎翻修手术等[3]。国内外众多学者亦对开放和微创通道下手术在并发症发生率、融合率以及临床效果评分等方面的差异进行对比分析,大部分结果显示二者之间并不存在显著差异[14-15]。本组平均术中出血量90 mL,平均手术时间100 min,术后平均下床活动时间为5 d,术后平均住院时间为7 d,患者末次随访时的临床症状均较术前有明显改善,这也说明微创通道结合经皮螺钉固定治疗腰椎病变的临床效果是较为优异的。但对于严重腰椎管狭窄患者,特别是伴有黄韧带骨化,以及超过Ⅱ度的腰椎滑脱病例,建议采用开放手术,以获得最佳疗效。
需要强调几点认识:(1)微创手术需要一定的学习曲线,即使有开放手术或经皮置钉的经验,仍然要经历一定时间的训练才可达到相当的水平;(2)术前的精准定位、微创通道内熟练的减压技巧以及椎弓根螺钉快速定位植入等,可进一步减少操作者的照射剂量,缩短手术时间;(3)任何微创方案都有其适应证,必须严格把握;(4)取得良好效果的前提仍然是充分减压和融合,不应只追求微创而忽视其根本;(5)微创绝不意味着费用的昂贵,考虑到我国目前的医疗状况,治疗费用仍然是一个严峻的问题,因此,个体化微创方案的设计和实施应兼顾患者的经济承受能力,在使患者获得良好临床效果的同时,尽量做到节省医疗资源,减轻患者经济负担。
总而言之,我们针对不同腰椎退变患者实施4种不同的个性化微创手术方案,避免了传统脊柱后路手术切口大、肌肉剥离多、出血多、后路稳定结构破坏大、康复缓慢等不足[15];微创通道下的单侧固定和跨节段固定,更加丰富脊柱微创的内容,进一步扩大脊柱退行性疾病微创治疗的方法;国产及进口普通内固定器械均可应用,节省了大量经费,减轻了患者的经济负担,提高了社会效益。
[1]周跃.微创脊柱外科发展方向与展望(一)[J].解剖与临床,2011,16(1):3-7.
[2]周跃.微创脊柱外科发展方向与展望(二)[J].解剖与临床,2011,16(2):91-93.
[3]Majani G,Tiengo M,Giardini A,et a1.Relationship between MPQ and VAS in 962 patients:a rationale for their use[J].Minerva Anestesiol,2003,69(1-2):67-73.
[4]Fairbank JC,Pynsent PB.The Oswestry disability index[J].Spine,2000,25(22):2940-2952.
[5]Dhall SS,Wang MY,Mummaneni PV.Clinical and radiographic comparison ofmini-open transforaminallumbar interbody fusion with open transforaminal lumbar interbody fusion in 42 patients with long-term follow-up [J].J Neurosurg Spine,2008,9(6):560-565.
[6]Boonstra AM,Preuper HRS,Reneman MF,et al.Reliability and validity of the visual analogue scale for disability in patients with chronic musculoskeletal pain[J].Inter J Rehabil Res,2008,31(2):165-169.
[7]McGergor AH,Hughes SPF.The evaluation of the surgical management of nerve root compression in patients with low back pain[J].Spine,2002,25(13):1465-1470.
[8]Huang TJ,Hsu RW,Li YY,et al.Less systemic cytokine response in patients following microendoscopic versus open lumbar discectomy[J].J Orthop Res,2005,23(2):406-411.
[9]Suk KS,Lee HM,Kim NH,et al.Unilateral versus bilateral pedicle screw fixation in lumbar spinal fusion[J].Spine,2000,25(14):1843-1847.
[10]Tuttle J,Shakir A,Choudhri HF.Paramedian approach for transforaminal lumbar interbody fusion with unilateral pedicle screw fixation:technical note and preliminary report on 47 cases[J].Neurosurg Focus,2006,20(3):E5.
[11]吴占勇,胡永成,魏运动,等.单侧椎弓根螺钉固定椎体间融合治疗腰椎退行性疾病[J].中华骨科杂志,2010,30(11):1109-1115.
[12]董健文,邱奕雁,赵卫东,等.单侧椎弓根钉棒固定单节段腰椎及其邻近节段生物力学研究[J].中国临床解剖学杂志,2010,28(1):85-89.
[13]Schizas C,Tzinieris N,Tsiridis E,et al.Minimally invasive versus open transforaminal lumbar interbody fusion:evaluating initial experience[J].Int Orthop,2009,33(6):1683-1688.
[14]Park Y,Ha JW.Comparison of one-level posterior lumbar interbody fusion performed with a minimally invasive approach or a traditional open approach[J].Spine,2007,32(5):537-543.
[15]刘涛,周跃.微创技术在腰椎固定、融合术中的临床应用[J].现代生物医学进展,2009,9(2):358-361.
[16]Perez-Cruet MJ,Foley KT,Isaacs RE,et al.Microendoscopic lumbar discectomy:technique note[J].Neurosurgery,2002,51(5 Suppl):S129-S136.
