伸肘位手法复位ū形石膏槽板固定治疗儿童肱骨髁上骨折15年回顾——附330例报告
2012-08-07陈荣生林晓生
陈 敏,陈荣生,林晓生
儿童肱骨髁上骨折是临床上常见的肘部骨折。传统治疗手段多采用屈肘手法复位石膏托或超肘小夹板固定,但对于GartlandⅡB型和Ⅲ型骨折,临床上很难达到理想的复位,固定效果欠佳,肘内翻畸形、血管神经损伤、骨筋膜室综合征等并发症发生率较高[1-2]。1997年8月至2012年2月我们采用自行设计的伸肘位手法复位结合上肢ū形石膏槽板固定治疗378例肱骨髁上骨折患儿,其中随访资料完整者330例,疗效较好。现报道如下。
1 资料与方法
1.1 一般资料
本组患儿330例,男182例,女148例;年龄1~14岁,平均年龄5.6岁。损伤原因:跌伤255例、交通伤36例、压轧伤21例、钝击伤18例。均为闭合性损伤。无明显血管损伤病例。伸直型318例(尺偏型172例、桡偏型146例),屈曲型12例;左侧142例,右侧188例;Gartland分型[3]:Ⅰ型56例、ⅡA型62例、ⅡB型117例、Ⅲ型95例(其中3例并发尺神经轻度挫伤);稳定型骨折104例、不稳定型226例。就诊时间:最短30 min,最长21 d,平均3.3 h。
1.2 ū形石膏槽板的预制
1.2.1 结构 由前侧的石膏板和后侧的石膏槽两部分组成,合拢后其横断面类似ū字形,两侧结合部各留出1~2 cm空隙,以便软组织消肿后调紧绷带进行加压固定。
1.2.2 预制要求 长度:要求固定上肢全长。厚度:前侧石膏板约8层,较薄,且较后侧石膏槽稍短;后侧石膏槽约14层。宽度:前侧石膏板较窄,约为肢体周径的1/4;后侧石膏槽宽,约为肢体周径的2/3,要求对上肢实行内、外、后三围固定。
1.3 手术方法
1.3.1 麻醉 利多卡因血肿内局部麻醉,对不合作或软组织肿胀严重者选用臂丛神经阻滞或氯氨酮麻醉。
1.3.2 牵引和复位 患儿平卧位,助手对抗牵引下令肘关节完全伸直,前臂旋后呈解剖位。手法矫正骨折成角及侧方、重叠和旋转移位,并采用推拿、折顶法等使骨折断端复位,必要时行X线透视以验证骨折是否复位。如因软组织肿胀严重和/或低位通髁骨折而致首次手法复位不满意,需待软组织稍消肿后再次手法复位;如经3次复位仍不满意,或复位满意但石膏槽板固定明显不稳定时,则先行经皮克氏针交叉固定,再结合ū形石膏槽板固定于伸肘位。
1.3.3 石膏槽板固定 骨折复位后助手继续牵引维持肢体于解剖位,迅速敷上石膏槽板,卷上绷带固定。在石膏干固前塑形,令患者肘部外翻20°~30°。对骨折部位前后及两侧面适当加压塑形,使石膏槽板与骨折平面肢体相贴实,以防止骨折再移位。如遇软组织严重挫伤或极度肿胀时,暂缓手法复位,先采用牵引恢复上肢轴线,再用宽松的石膏槽板固定,抬高伤肢,控制感染,待2~4 d肿胀逐渐消退后再进行上述复位与石膏槽板固定。
1.4 术后处理
骨折复位固定满意、轻中度软组织肿胀患者无需住院,每3~5 d随诊1次。骨折复位不满意、肿胀严重或遗留骨折移位者需留院观察3~10 d,如发现肿胀加剧或皮肤感觉异常、手指不能主动伸屈或缺血等表现,应及时放松绷带;肿胀消退后应及时调紧绷带,以防骨折端移位。6~10 d内拍摄X线片复查,骨折移位者应及时矫正。石膏固定时间3~6周,稳定型骨折、有较多骨痂生长患者3~4周后可去除石膏进行肘关节屈曲锻炼活动;不稳定斜形骨折或螺旋型骨折、骨痂生长缓慢患者可适当延长固定1~2周。
1.5 临床疗效评估
观察患儿解剖复位和功能复位情况;采用改良肘关节美国特种外科医院(Hospital for Special Surgery,HSS)评分标准[4]对术前,术后1、2、3个月及末次随访时患儿的肘关节功能进行评估;随访期间观察患者的肘关节伸屈度和侧偏度,同时对肘关节进行X线片检查,了解骨折愈合情况,测量前臂携物角。
1.6 统计学处理
应用SPSS 13.0软件进行统计学分析。计量资料以均数±标准差(±s)表示,采用t检验对术前及术后各时相点HSS评分进行比较,P<0.05为差异有统计学意义。
2 结果
本组一次性获得解剖对位259例、功能复位23例,即一次手法复位成功282例;48例患者首次手法复位不满意,待软组织稍消肿后再次手法复位,获得解剖复位19例,功能复位7例;余经第三次复位获得解剖对位6例,功能复位8例。330例患儿中获得手法复位成功者共322例,占97.6%;仅8例(2.4%)第三次复位时仍不满意,或复位满意但石膏槽板固定明显不稳定,遂行经皮克氏针交叉固定结合ū形石膏槽板固定。Gartland III型骨折中3例并发尺神经轻度挫伤的患儿术后2~3周神经功能均自行恢复。
330例患者获得随访,随访时间0.5~6年(平均3.4年)。去除石膏后1~3周肘关节屈伸功能逐渐恢复正常。术前,术后1、2、3个月及末次随访时的改良肘关节HSS评分分别为(44.3±5.1)、(67.7±10.5)、(93.2±8.5)、(104.2±12.6)分和(106.5±15.7)分,术后各时相点HSS评分均较术前有明显改善(P<0.05)。骨折愈合时间3~6周(平均4.5周)。末次随访时X线片测量肘关节携物角为0°~5°者18例、6°~10°者246例、10°~15°者66例,平均肘关节携物角为11°。无迟发性肘内翻、外翻、过伸及内外旋转畸形发生,无Volkman缺血性肌挛缩发生。典型病例见图1。
3 讨论
3.1 儿童肱骨髁上骨折的治疗方法
儿童肱骨髁上骨折是一种临床常见的肘部损伤,约占所有肘部骨折的50%~60%[5]。经典的治疗方法包括牵引、整复外固定、闭合复位经皮穿针固定及切开复位内固定等。其中最常用的复位石膏固定是将肘关节置于屈曲位,然后行闭合复位及长臂石膏肘部固定[6]。但对于一些肱骨髁上骨折病例,特别是低位的通髁骨折和软组织肿胀严重者,手法复位很难施行,即便一时手法复位满意,一旦麻醉过后肌力恢复、肿胀消退,骨折很快又发生再移位。此时单独的石膏后托很难维持稳定的固定效果;而肘关节于屈曲位时几乎无法判断和维持前臂的携物角,治疗后并发肘内翻、过伸、内外旋畸形以及肘关节伸屈功能不同程度丢失的概率大大增加,有的甚至需要行矫形手术。
近年来,对移位型肱骨髁上骨折患儿采用切开复位内固定手术的临床报道较多[7-8],但手术并发症如医源性尺神经麻痹等屡见不鲜,肘内翻发生率亦未因此降低[9],手术本身还增加了患者的痛苦和医疗费用。张成岗[10]还对儿童肱骨髁上骨折手法复位石膏外固定和切开复位内固定两种的疗效进行Meta分析,结果表明,尽管两种方法在疗效方面无明显差异,但与切开复位内固定相比,手法复位石膏外固定具有操作简易、住院周期短、关节功能恢复快的优势。Padman等[11]亦报道71例儿童移位型(GartlandⅡ、GarlandⅢ)肱骨髁上骨折的临床治疗效果,其中手法复位石膏固定或经皮穿钉固定术较切开复位效果更好。
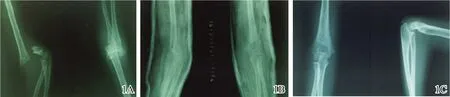
图1 伸肘手法整复与固定治疗右肱骨髁上伸直型骨折(女,5岁半)
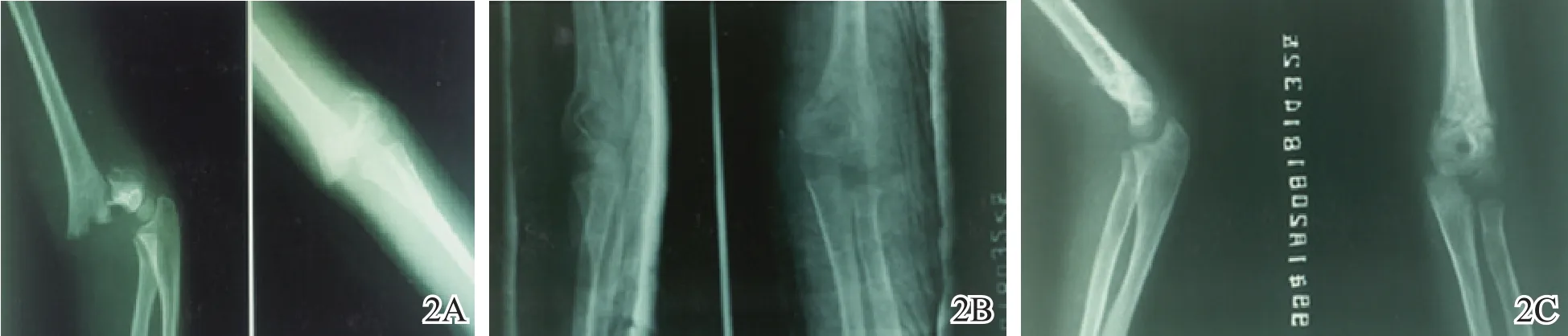
图2 伸肘手法整复与固定治疗左肱骨髁上伸直型骨折(男,6岁)
3.2 伸肘位手法复位结合ū形石膏槽板固定的治疗原理
3.2.1 伸肘位手法复位的力学基础及临床效果 从生物力学角度看,当肘关节伸直时,肘屈肌群收缩力的方向几乎平行于杠杆臂的轴线,向心力作用在关节中心方向,此力虽大,但无机械效应[2];而此时屈肌群也恰好与伸肌群肱三头肌的向心力完全吻合,即伸屈肌群均处于无机械(无力)效应状态,因此只需稍作对抗牵引,即能轻而易举地矫正骨折的重叠、侧方和旋转移位,恢复上肢骨轴线[12]。此最佳生物力学效应即是伸肘手法整复技术的理论基础。
Babar等[13]探讨手法复位肘部伸展旋后位石膏托固定对儿童肱骨髁上骨折的临床疗效,70例患儿中首次复位满意56例,二次复位时8例成功,余6例行切开复位内固定术。64例复位成功的患儿骨愈合后肘外翻角与健侧相比有±5°的差异。按改良Flynn标准,优35例、良15例、可4例、差6例,总优良率达到71.4%。作者认为,与屈曲位比较,伸展位手法加石膏托固定对简单Ⅲ型肱骨髁上移位型骨折是安全、美观的治疗方法。本组回顾性分析15年330例肱骨髁上骨折患儿伸肘位手法复位的治疗效果,结果显示,手法复位成功率97.6%,随访期间全组肘关节屈伸功能均恢复正常;X线片测量平均肘关节携物角为11°;无迟发性肘内翻、外翻、过伸及内外旋转畸形,无Volkman缺血性肌挛缩出现;术后肘关节功能亦较术前有明显改善。上述结果均证实了伸肘位手法复位满意的临床疗效。
3.2.2 ū形石膏槽板固定的优势(1)传统石膏单托或石膏夹板常因固定不确定而导致骨折移位或畸形愈合,而ū形石膏槽板应用钢管臂原理,对远近骨折端及伤肢施行石膏后托的内外后三围及前方小夹板的四面包绕固定,可以有效防止骨折端向任何一方移位。(2)石膏槽板与软组织和骨面贴实,绷带在石膏板外平面施压,无须考虑嵌压血管和神经的危险性。(3)伤肢在石膏管的保护之下,可保证软组织肿胀迅速消退,有利于患者伤情的恢复以及早期功能锻炼的施行。(4)可随时调紧绷带,不必更换石膏,操作简便,也消除了引起骨折错位的诸多因素。
3.3 技术要点与注意事项
(1)对合并肘部血管神经损伤的肱骨髁上骨折患儿应用此整复技术时需慎重,此类患者应住院严密观察处理,必要时转行开放手术探查。
(2)对于GartlandⅢ型骨折严重错位,或伤后超过24 h、骨折断面出血多、软组织肿胀严重、甚或皮肤出现张力性水疱者,不能强力整复、一步到位,需待3~5 d肿胀消退、皮肤愈合情况好转时,再择期进行整复与固定。本组有14例患儿在10 d之内先后经3次手法复位与固定方获得成功。
(3)如果肱骨髁上不稳定性骨折断面呈现斜形、难以对位、软组织肿胀仍明显时,可在对应骨折端软组织外加垫,然后辅以ū形石膏槽板及绷带固定,软组织肿胀逐日消退后及时调整绷带,同样可达到逐步矫治的目的。
(4)本组早期病例由于石膏塑型时令患儿维持肘外翻10°~15°的正常角度,术后软组织肿胀消退后肘部在石膏管内变得稍直,再加上前臂的重力作用,携物角自然丢失10°~15°,最终回复到0°~5°,虽未导致肘内翻,但仍未达到正常的携物角。后来吸取教训,在伸肘法复位与ū形石膏槽板固定塑形时,根据肘部软组织肿胀轻重程度,令肘关节外翻20°~30°,使携物角“矫枉过正”,并确保骨折断面桡侧皮肤嵌紧,之后的病例经X线片复查,再无携物角的丢失。
综上所述,采用伸肘手法复位结合ū形石膏槽板固定治疗儿童肱骨髁上骨折,技术操作简便,复位与固定效果可靠,适用于伸直型和屈曲型肱骨髁上骨折的治疗,肘关节功能恢复理想,能有效防止肘内翻畸形等并发症的发生,适合在基层医院推广应用。
[1]陈文瑶,李新志,郑之和,等.儿童肱骨髁上骨折并发症分析[J].中国修复重建外科杂志,2010,24(3):315-318.
[2]王亦璁.骨与关节损伤[M].4版.北京:人民卫生出版社,2007:848.
[3]Gartland JJ.Management of supracondylar fractures of the humerus in children[J].Surg Gynecol Obstet,1959,109(2):145-154.
[4]Figgie MP,Inglis AE,Mow CS,et al.Salvage of non-union of supracondylar fracture of the humerus by total elbow arthroplasty[J].J Bone Joint Surg Am,1989,71(7):1058-1065.
[5]廖世杰,赵劲民,丁晓飞.儿童肱骨髁上骨折的分型与治疗进展[J].中国矫形外科杂志,2012,20(8):714-716.
[6]Brubacher JW,Dodds SD.Pediatric supracondylar fractures of the distal humerus[J].Curr Rev Musculoskelet Med,2008,1(3-4):190-196.
[7]Manandhar RR,Lakhey S,Pandey BK,et al.Open reduction and internalfixation ofsupracondylarfracturesofthe humerus:revival of the anterior approach[J].JAMA J Nepal Med Assoc,2011,51(182):67-71.
[8]Mahan ST,May CD,Kocher MS.Operative management of displaced flexion supracondylar humerus fractures in children[J].J Pediatr Orhtop,2007,27(5):551-556.
[9]徐华辛,李也白,池永龙,等.儿童肱骨髁上骨折切开复位术后肘内翻畸形[J].中华小儿外科杂志,1995,16(1):28-29.
[10]张成岗.儿童肱骨髁上骨折两种治疗方法疗效比较的Meta分析[J].中国医疗前沿,2012,7(1):13-15.
[11]Padman M,Warwick AM,Fernandes JA,et al.Closed reduction and stabilization of supracondylar fractures of the humerus in children:the crucial factor of surgical experience[J].J Pediatr Orthop B,2010,19(4):298-303.
[12]Chen RS,Liu CB,Lin XS,et al.Supracondylar extension fracture of the humerus in children:manipulative reduction,immobilisation and fixation using a U-shaped plaster slab with the elbow in full extension[J].J Bone Joint Surg Br,2001,83(6):883-887.
[13]Babar IU,Shinwari N,Bangash MR,et al.Management of supracondylarfracture ofhumerusin children by close reduction and immobilization of the elbow in extension and supination[J].J Ayub Med Coll Abbottabad,2009,21(4):159-161.
