去甲肾上腺素在肝移植手术中的应用
2012-07-16雷志礼韩曙君宁新宇
雷志礼,董 兰,韩曙君,宇 鹏,宁新宇,陈 晖
肝移植手术中应用去甲肾上腺素(norepinephrine,NE)对脏器功能有何影响一直是临床关注的热点。本研究通过分析应用NE 或多巴胺对肝移植手术患者血液动力学、肾功能及心肌酶的变化,探讨NE 在肝移植手术中应用的可行性及对心、肾功能的影响。
1 对象与方法
1.1 对象 40 例择期行原位肝移植术的晚期肝硬化患者,ASA Ⅲ或Ⅳ级,年龄40 ~60 岁,体重53 ~78 kg,男31 例,女9 例,其中乙肝肝硬化32 例,胆汁性肝硬化3 例,酒精性肝硬化5 例。随机分为两组:NE 组(N 组)和多巴胺组(D 组),每组20 例。手术方式均为经典非转流原位肝移植术。
1.2 方法
1.2.1 麻醉方法 入室后常规监测无创血压(NIBP)、心电图(ECG)、心率(HR)、脉搏血氧饱和度(SpO2),开放静脉通道,局麻下桡动脉穿刺置管监测血压。麻醉诱导:依次静脉注射咪达唑仑0.04 ~0.06 mg/kg,依托咪酯0.3 mg/kg,舒芬太尼0.5 ~1 μg/kg,维库溴铵0.10 ~0.15 mg/kg 诱导,气管插管后机械通气,吸入氧浓度50% ~100%,调整呼吸机参数维持呼气末二氧化碳分压(PETCO2)在30 ~40 mmHg(1 mmHg=0.133 kPa)之间。经右颈内静脉穿刺置入三腔中心静脉导管及六腔漂浮导管,监测血流动力学指标;经左鼻孔插入鼻咽温探头监测鼻咽温,经右鼻孔插入胃管持续胃肠减压。术中使用加温毯、输液加温仪及暖风机维持血温不低于35.5 ℃。麻醉维持:持续吸入1%~2% 异氟醚、静脉输注异丙酚2 ~4 mg/(kg·h),间断静脉注射舒芬太尼0.2 ~0.5 μg/kg、维库溴铵0.10 ~0.15 mg/kg。
1.2.2 用药方法 N 组:术中持续单独输注NE,初始输注速率为0.01 ~0.02 μg/(kg·min);D 组:术中持续单独输注多巴胺,初始输注速率为1 ~2 μg/(kg·min);调整输注速率均维持无肝期平均动脉压(MAP)为60 ~80 mmHg,其他时期为60 ~100 mmHg。
1.2.3 标本采集与检测 分别于切皮前(T1)、切皮后1 h(T2)、无肝期30 min(T3)、新肝期1h(T4)及新肝期4 h(T5)测定血流动力学指标、肾功能和心肌酶指标。血液动力学指标包括心率(HR)、平均动脉压(MAP)、中心静脉压(CVP)、平均肺动脉压(MPAP)、心排血量(CO)、心指数(CI)、外周血管阻力(SVR)、外周血管阻力指数(SVRI)、肺血管阻力(PVR)、肺血管阻力指数(PVRI)。肾功能指标包括:血清Cystatin C(Cys C)、血清β2-微球蛋白(β2-MG)、血清肌酐(Cr)及血肌酐清除率(CCr)。观察无肝期尿量、术中总尿量、呋塞米用量、术后24 h尿量及术后1 周内肾功能指标。心肌酶指标包括血清乳酸脱氢酶(LDH)、α –羟丁酸脱氢酶(α –HBDH)、肌酸激酶(CK)及肌酸激酶同工酶(CK –MB)。
1.3 统计学处理 所获数据采用SPSS10.0 统计软件进行统计学处理。计量资料以±s 表示,组内比较采用重复测量方差分析;组间比较采用成组t检验;计数资料采用χ2检验。P <0.05 表示差异有统计学意义。
2 结果
2.1 一般情况 两组患者的年龄、性别、体重、身高、手术时间、无肝期时间、术中输液量比较差异无统计学意义(P >0.05,表1)。
表1 两组原位肝移植患者一般情况比较(n=20;±s)
表1 两组原位肝移植患者一般情况比较(n=20;±s)
注:两组一般情况比较差异无统计学意义(P >0.05)
指标D 组A组49 ±950 ±10性别比(男/女)16/415/5体重(kg)65 ±766 ±13身高(cm)172 ±4168 ±6手术时间(min)562 ±135551 ±124无肝期时间(min)48 ±653 ±11术中输液量(ml)年龄(岁)4744 ±8725161 ±767
2.2 血流动力学变化 两组各时点MAP 均维持在目标范围内,N 组在无肝前期、无肝期和新肝期NE 输注速率分别为0.01 ~0.05、0.03 ~0.25 和0.02 ~0.4 μg/(kg·min);D 组在各期多巴胺输注速率分别为1 ~5、3 ~30 和1 ~10 μg/(kg·min)。与T1时相比,两组MAP 在T2~5时差异无统计学意义(P >0.05),但心率(HR)均增快(P <0.05);T3时,N 组MAP 高于D 组,HR 低于D 组(P <0.05)。与T1时相比,T3时两组MPAP、CVP、CO、CI 均下降(P <0.05),SVR、SVRI、PVR、PVRI 均上升(P <0.05);与T3时相比,两组MPAP、CVP、CO、CI 在T4时均上升(P <0.05),SVR、SVRI、PVR、PVRI 均下降(P <0.05),但组间比较差异无统计学意义(P >0.05),见表2。
2.3 肾功能变化 两组各时点Cys C、β2-MG、Cr及CCr 组间及组内比较差异均无统计学意义(P >0.05),且均在正常范围内。与T1时相比,尿β2-MG D 组T2~5时升高,N 组T3~5时升高(P <0.05);且T2时D 组明显高于N 组(P <0.05),其他时点组间比较差异无统计学意义(P >0.05,表3)。N 组术中总尿量、无肝期尿量、术中呋塞米用量及术后24 h尿量分别为(2030 ±832)ml、25 ml、38 mg、(2813 ±523)ml;D 组术中总尿量、无肝期尿量、术中呋塞米用量及术后24 h 尿量分别为(2199 ±1098)ml、25 ml、40 mg、(3206 ±744)ml;组间比较差异无统计学意义(P >0.05)。两组术后1 周内各时点血β2-MG、血Cr 及血CCr 均在正常范围之内,见表4。
表2 两组原位肝移植患者术中血液动力学比较(n=20;±s)

表2 两组原位肝移植患者术中血液动力学比较(n=20;±s)
注:与T1 时相比,①P <0.05;与D 组相比,②P <0.05;与T3 时相比,③P <0.05
指标组别T1T2T3T4T 5 HR(次/min)D 组66 ±980 ±12①113 ±17①90 ±17①77 ±7①N 组70 ±883 ±16①94 ±13①②96 ±11①84 ±7①MAP(mmHg)D 组76 ±1086 ±1370 ±878 ±681 ±10 N 组77 ±1483 ±1177 ±8②79 ±1287 ±10 CVP(mmHg)D 组7.4 ±4.58.2 ±4.75.1 ±3.0①8.4 ±3.5③7.6 ±3.4 N 组8.5 ±3.38.6 ±3.25.8 ±2.0①9.6 ±2.7③10.1 ±2.9 MPAP(mmHg)D 组16.6 ±5.019.3 ±8.411.4 ±3.9①18.6 ±5.5③20.2 ±5.8 N 组16.2 ±4.716.6 ±4.210.4 ±2.3①19.8 ±3.8③22.2 ±3.8 CO(L/min)D 组6.7 ±2.17.8 ±1.83.7 ±0.9①9.8 ±3.5③7.6 ±1.5 N 组6.7 ±2.28.4 ±1.44.4 ±1.1①10.7 ±2.5③8.4 ±1.1 CI[L/(min·m)2]D 组3.9 ±1.14.4 ±1.12.1 ±0.5①5.5 ±1.9③4.2 ±0.8 N 组4.0 ±1.34.7 ±0.62.5 ±0.6①6.5 ±2.1③4.7 ±0.7 SVR[dyne/(s·cm5)]D 组852 ±229826 ±2581495 ±402①594 ±189③802 ±213 N 组864 ±243728 ±1481415 ±431①510 ±165③716 ±206 SVRI[dyne/(s·m2·cm5)]D 组1484 ±3591443 ±4582620 ±661①1031 ±302 ③1431 ±405 N 组1537 ±4841281 ±2672488 ±707①895 ±259③1280 ±359 PVR[dyne/(s·cm5)]D 组79 ±2194 ±15109 ±47①66 ±30③86 ±26 N 组72 ±2472 ±21102 ±39①63 ±28③87 ±30 PVRI[dyne/(s·m2·cm5)]D 组138 ±37155 ±43192 ±80①118 ±56③153 ±43 N 组128 ±45125 ±31179 ±61①111 ±47③156 ±54
表3 两组原位肝移植患者术中肾功能比较(n=20;±s)
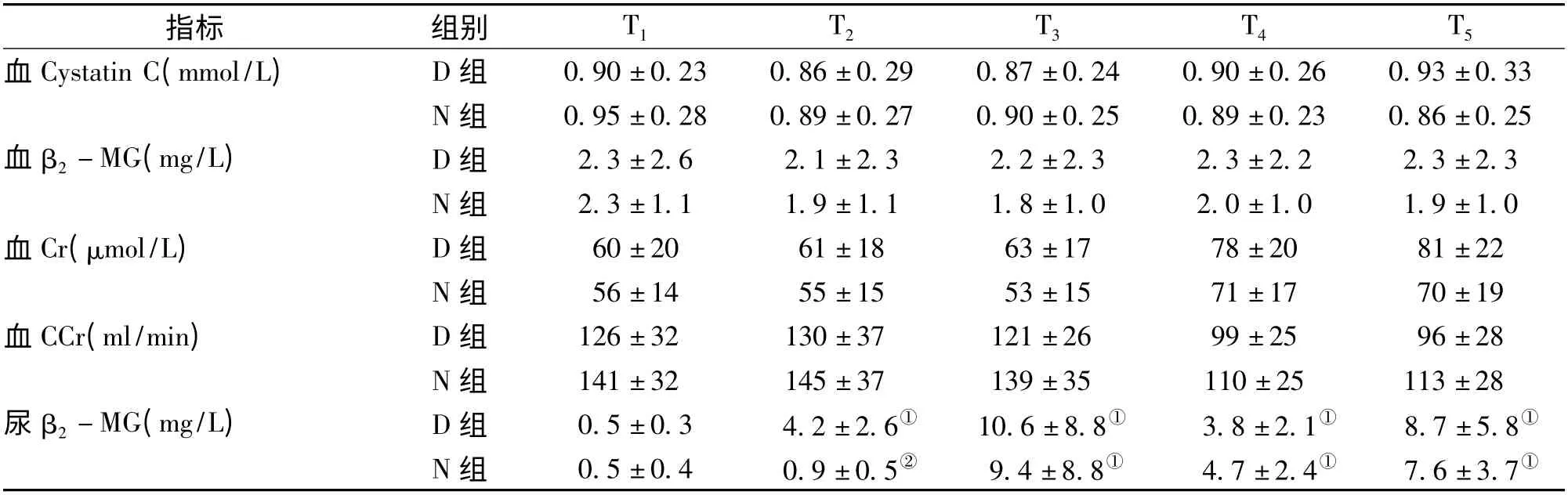
表3 两组原位肝移植患者术中肾功能比较(n=20;±s)
注:与T1 时相比,①P <0.05 ;与D 组相比,②P <0.05
指标组别T1T2T3T4T 5 3 ±0.33 N 组0.95 ±0.280.89 ±0.270.90 ±0.250.89 ±0.230.86 ±0.25血β2-MG(mg/L)D 组2.3 ±2.62.1 ±2.32.2 ±2.32.3 ±2.22.3 ±2.3 N 组2.3 ±1.11.9 ±1.11.8 ±1.02.0 ±1.01.9 ±1.0血Cr(μmol/L)D 组60 ±2061 ±1863 ±1778 ±2081 ±22 N 组56 ±1455 ±1553 ±1571 ±1770 ±19血CCr(ml/min)D 组126 ±32130 ±37121 ±2699 ±2596 ±28 N 组141 ±32145 ±37139 ±35110 ±25113 ±28尿β2-MG(mg/L)D 组0.5 ±0.34.2 ±2.6①10.6 ±8.8①3.8 ±2.1①8.7 ±5.8①N 组0.5 ±0.40.9 ±0.5②9.4 ±8.8①4.7 ±2.4①7.6 ±3.7血Cystatin C(mmol/L)D 组0.90 ±0.230.86 ±0.290.87 ±0.240.90 ±0.260.9①
表4 两组原位肝移植术后1 周肾功能比较(n=20;±s)

表4 两组原位肝移植术后1 周肾功能比较(n=20;±s)
注:与术后第1 天相比,①P <0.05;与D 组相比,②P <0.05
指标组别第1 天第3 天第5 天第7天血β2-MG(mg/L)D 组2.7 ±1.62.0 ±0.92.0 ±0.62.8 ±1.2 N 组2.3 ±1.62.4 ±1.13.0 ±1.03.0 ±0.9血Cr(μmol/L)D 组98 ±5065 ±18①58 ±11①59 ±11①N 组62 ±16②56 ±1364 ±1358 ±11血CCr ml/minD 组88 ±32119 ±28①129 ±25①128 ±20①N 组122 ±33②137 ±47119 ±44128 ±33
2.4 心肌酶变化 两组各时点血清LDH,α-HBDH,CK 及CK-MB 浓度组间比较差异无统计学意义(P >0.05)。与T1相比,两组T3时血清LDH、α-HBDH 及CK-MB 浓度有增高趋势,但差异无统计学意义(P >0.05),血清CK 浓度升高(P <0.05);T4~5时各心肌酶值均显著升高(P <0.05)。与T3相比,两组T5时各心肌酶值均显著升高(P <0.05,表5)。
表5 两组原位肝移植患者术中心肌酶比较(n=20;±s)

表5 两组原位肝移植患者术中心肌酶比较(n=20;±s)
注:与T1 时比较,①P <0.05;与T3 时比较,②P <0.05
比较指标(U/L)组别T1T2T3T4T 5 LDHD 组198 ±51234 ±101405 ±1651512 ±465①1429 ±456①②N 组190 ±43226 ±77318 ±1311581 ±311①1500 ±373①②α-HBDHD 组121 ±33118 ±31230 ±66635 ±237①611 ±201①②N 组130 ±15134 ±25236 ±44678 ±244①658 ±227①②CKD 组61 ±21133 ±56229 ±77①231 ±65①333 ±94①②N 组59 ±18103 ±35184 ±60①228 ±78①337 ±97①②CK-MBD 组21 ±923 ±848 ±12100 ±27①103 ±29①②N 组18 ±625 ±933 ±1078 ±19①87 ±19①②
3 讨论
NE 是一种强效血管收缩药,主要激动α1、α2肾上腺素能受体而升高血压,它能收缩血管,特别是小动脉和小静脉,其中皮肤黏膜血管收缩最明显,其次是肾脏血管。有研究认为,因NE 升高血压的同时也收缩肾血管,使肾血流量减少,对肾功能不利;大剂量[0.60 ~0.75 μg/(kg·min)]经肾动脉长时间(40 ~90 min)输注,甚至可诱发急性肾衰竭[1-4]。而且,离体实验证实外源性NE 使用过量还可能导致心肌细胞的可逆性,甚至不可逆性损伤以及细胞凋亡,甚至心力衰竭[5-9]。鉴于上述原因,临床应用NE 有所顾忌。
然而,随着对NE 研究的深入,越来越多的研究显示出不同的结果。动物实验表明,急性内毒素血症时NE 能升高MAP,增加肾脏灌注和肾小球滤过率[10-13]。同时,有研究也证实,在感染性休克患者应用时,NE 对肾脏不会产生不利影响[14],且与其剂量关系不大[15];小剂量NE[0.2 ~0.4 μg/(kg·min)]经静脉输注可以改善肾功能[16-18]。那么,与感染性休克有相似血流动力学特点的终末期肝硬化患者能否应用NE?肝移植手术中,NE 又会对心、肾等远隔脏器的损伤产生何种影响[19]?本研究比较应用NE 和多巴胺对肝移植手术患者的血液动力学、肾功能及心肌酶的变化,结果显示肝移植手术中应用NE 能较好地维持循环的稳定,且对心、肾功能无不利影响。
本研究结果显示,应用NE 或多巴胺的患者血液动力学变化趋势相同,MAP 均能维持在目标范围内。而且,NE 组在无肝期MAP 高于多巴胺组,且HR 较慢,说明NE 在较好地维持血液动力学稳定的同时,对心率影响较小。
本研究选用比以往更敏感的肾功能监测指标,分别用血清Cys C、β2-MG 和尿液中β2-MG 来反映肾小球滤过率和肾小管的重吸收功能。结果表明,两组各时点血清Cys C、血清β2-MG、无肝期尿量、术中总尿量术中呋塞米用量、术后24 h 尿量及术后1 周内血Cr、血CCr,均无明显差异,说明NE与多巴胺均未对肾小球滤过率产生不利影响。两组患者入室后尿β2-MG 均高于正常,而且无肝期及新肝期显著升高,但切皮后1 h NE 组尿β2-MG 浓度显著低于多巴胺组,可见,两组患者术前即存在肾小管重吸收功能障碍,但NE 可以在一定程度上延缓肾小管重吸收功能障碍的加重。
本研究采用血清LDH,α-HBDH,CK 及CK-MB 来反映心肌细胞损伤和评价心肌细胞状况。结果显示,两组患者切皮前及切皮后60 min 时血清LDH,α-HBDH,CK 及CK-MB 浓度均在正常范围内,而无肝期30 min 及新肝期60、240 min 时均升高并超过正常范围,但两组指标没有明显区别,表明两组患者心肌细胞损伤发生在无肝期及新肝期,这可能与新肝缺血再灌注损伤有关,而且,心肌细胞的损伤并未因为NE 的使用而加重。因此,晚期肝硬化患者行原位肝移植术中静脉输注NE 对患者心肌酶无不利影响,但考虑到肝脏缺血再灌注对心肌细胞的影响,建议应加强肝移植术中心肌细胞的保护。同时,笔者发现,两组患者肾功能的各项指标各时点均在正常范围内,没有明显区别,这提示肝缺血再灌注损伤对心脏和肾脏等远隔脏器的影响程度,以及各脏器对损伤的敏感程度方面仍需要进一步研究。
[1] Cronin R E,De Torrente A,Miller P D,et al.Pathogenic mechanisms in early norepinephrine-induced acute renal failure:functional and histological correlates of protection[J]. Kidney Int,1978,14:115-125.
[2] Cronin R E,Erickson A M,De Torrente A,et al. Norepinephrine-induced acute renal failure:a reversible ischemic model of acute renal failure[J]. Kidney Int,1978,14:187-190.
[3] Kelleher S P,Robinette J B,Conger J D. Sympathetic nervous system in the loss of autoregulation in acute renal failure[J]. Am J Physiol,1984,246:379-386.
[4] Conger J D.Vascular abnormalities in the maintenance of acute renal failure[J]. Circulatory Shock,1983,11:235-244.
[5] Chiuyt,Cheng C C,Lin N N,et al. High-dose norepinephrine induces disruption of myocardial extracellular matrix and left ventricular dilatation and dysfunction in a novel feline model[J]. J Chin Med Assoc,2006,69(8):343-350.
[6] Fu zl,Feng Y B,Xu H X,et al. Role of norepinephrine in development of short term myocardial hibernation[J]. Acta Pharmacol Sin,2006,27 (2):158-164.
[7] Jiang J P,Downing S E.Catecholamine cardiomyopathy:review and analysis of pathogenetic mechanisms[J].Yale J Biol Med,1990,63 (6):581-591.
[8] Fu Y C,Chic S,Yin S C,et al. Norepinephrine induces apoptosis in neonatal rat endothelial cells via down- regulation of Bcl –2 and activation of β-adrenergic and caspase-2 pathways[J].Cardiovasc Res,2004,61 (1):143-151.
[9] Deten A,Shibata J,Schol Z D,et al. Norepinephrineinduced acute heart failure in transgenic mice over expressing erythropoietin[J]. Cardiovasc Res,2004,61(1):105-114.
[10] Schaer G L,Fink M P,Parrillo J E. Norepinephrine alone versus norepinephrine plus low-dose dopamine:Enhanced renal blood flow with combination presser therapy[J]. Crit Care Med,1985,13(6):492-496.
[11] Anderson W P,Korner P I,Selig S E. Mechanisms involved in the renal responses to intravenous and renal artery infusions of noradrenaline in conscious dogs[J]. J Physiol,1981,321:21-30.
[12] Llinas M T,Lopez R,Rodriguez F,et al. Role of COX-2-derived metabolites in regulation of the renal hemodynamic response to norepinephrine[J]. Am J Physio,2001,281:975-982.
[13] Imig J D,Deichmann P C. Afferent arteriolar responses to ANG II involve activation of PLA2 and modulation by lipoxygenase and P-450 pathways[J]. Am J Physio,1997,273:274-282.
[14] Martin C,Eon B,Saux P,et al. Renal effects of norepinephrine used to treat septic shock patients[J].Crit Care Med,1990,18:282-285.
[15] 侯立朝,熊利泽,陈绍洋,等. 去甲肾上腺素对感染性休克患者肾脏功能的影响[J]. 临床麻醉学杂志,2007,23(2):144-146.
[16] Anderson W P,Korner P I,Selig S E. Mechanisms involved in the renal responses to intravenous and renal artery infusions of noradrenaline in conscious dogs[J]. J Physiol,1981,321:21-30.
[17] 张利萍,杨 路,候 娟,等. 多巴胺或多巴胺复合去甲肾上腺素对肝移植术中患者血液动力学、氧代谢及肾功能的影响[J]. 中华麻醉学杂志,2006,26(3):217-220.
[18] 董 刚,徐 晨,刘振文,等. 肝硬化患者肝移植围术期肾脏功能的保护[J]. 实用医学杂志,2010,26(3):404-406.
[19] 杨进城,季锡清,李朝龙,等. 肝缺血-再灌注损伤早期对其他脏器的影响[J]. 第一军医大学学报,2004,24 (9):1019-1022.
