新生儿败血症患者血小板变化的临床意义
2012-07-11蒋燕,巨容
蒋 燕,巨 容
(成都市妇女儿童中心医院新生儿科,四川 成都 610041)
新生儿血小板动态变化与病情严重程度紧密相关。在临床治疗中,病情加重或者减轻都与其血小板动态变化相关。为了解新生儿血小板动态变化与其病情严重程度及预后的关系,本文回顾性分析本院2009年1月至2011年9月收治、确诊的142例新生儿败血症病例,探讨患儿病情严重程度及预后与其血小板变化之间的关系。希望通过观察患儿血小板动态变化情况,及时监测其病情,初步判断预后,为早期干预和治疗提供依据。
1 资料与方法
1.1 一般资料
选取的142例病例为2009年1月至2011年9月我院收治的新生儿败血症患儿,其诊断标准依照2003年昆明会议制定的新生儿败血症诊疗方案之确诊标准和临床诊断标准[1]。其中,血培养确诊败血症组39例(阳性检出率为27.2%),临床诊断败血症103例。所有研究病例均除外其他引起血小板变化的疾病,如血液系统疾病、脾功能亢进等。
1.2 研究方法
142例患儿均在入院第1天和第3天取末梢血进行血常规检查;同时在入院第1天时,严格遵循无菌操作,抽取患儿静脉血2~3 mL,按10∶1接种于专用增菌培养基中进行细菌培养。所有患儿均采取综合治疗措施,给以保暖、必要时吸氧、维持水、电解质内环境平衡、保证充足的热卡。根据血培养药敏结果选择新生儿可用的抗生素静脉注射治疗,并根据所感染的致病菌和是否合并颅内感染决定抗生素使用疗程,一般在14~21 d。按照是否合并休克及休克程度作为败血症轻重分度依据,将其分为2组:病情危重组64例(合并休克,休克评分>6分),病情轻微组78例(未合并休克或合并休克但休克评分≤6分),分析比较两组患儿血小板计数与病情严重度的关系[2]。根据预后将病情危重组分为死亡及存活组,分析比较其第1天和第3天血小板计数变化与预后的关系,并探讨输注血小板的干预价值。
1.3 统计学分析
应用SPSS 12.0统计软件对数据进行统计分析,计量资料以均数±标准差(x-±s)表示,两组均数的比较用两独立样本t检验,计数资料采用χ2检验,其P<0.05,差异具有统计学意义。
2 结果
2.1 病情严重组与病情轻微组临床资料比较
结果显示:142例患儿中病情危重组和病情轻微组其在性别、胎龄、发病日龄方面比较,差异无统计学意义(P >0.05),见表1。
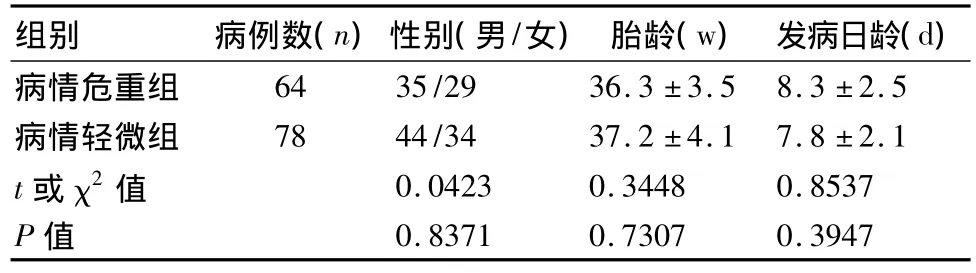
表1 临床资料比较
2.2 血小板变化与新生儿败血症严重程度的关系
142例患儿中,血小板减少68/142例,血小板减少发生率47.8%,其中64例为危重组,4例为轻微组;13/142例死亡,病死率为9.2%,其中死亡患儿均为危重组。
142例患儿中病情危重组和病情轻微组,血小板计数(入院第1天)之间的差异具有统计学意义(P <0.01),见表 2。
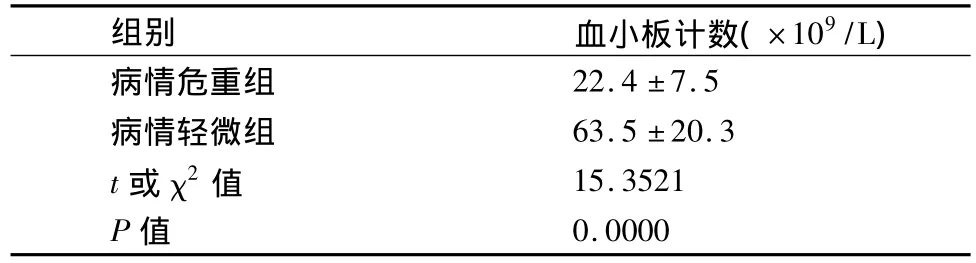
表2 情危重组和病情轻微组血小板计数比较
2.3 血小板变化与新生儿败血症预后的关系
危重组中未输注血小板53例(排除输注血小板对结果影响)进行第1天和第3天血小板计数比较,结果显示死亡组、存活组间血小板计数差异明显,死亡组明显低于存活组,具有统计学意义(P<0.05);两组第1天、第3天计数动态变化比较,差异明显(P<0.05),存活组第3天血小板均有明显回升,提示血小板很快回升者预后较好。结果见表3。
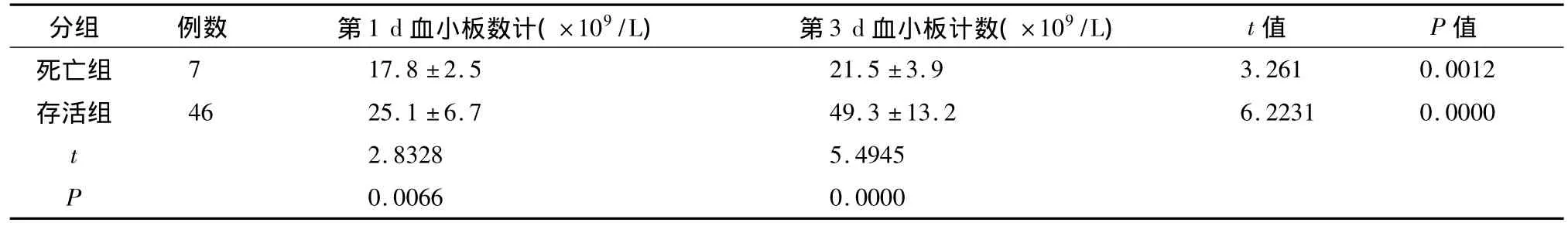
表3 血小板计数与新生儿败血症预后的关系
2.4 干预措施对血小板变化的影响
危重组64例患儿,血小板低于30×109/L者49例,均建议进行输注血小板治疗,其中38例因家属拒绝或血站血源紧张等原因未能如愿,故本组患儿中仅11例给予了血小板输注治疗。6/11例血小板输注治疗的患儿死亡,死亡率54.5%;7/38例未进行血小板输注治疗的患儿死亡,死亡率为18.4%。可见危重患儿血小板输注治疗并不能降低死亡率。
3 讨论
3.1 新生儿血小板计数与感染严重度的关系
新生儿败血症是指新生儿期细菌或真菌侵入血液循环,并在其中生长繁殖,产生毒素所造成的全身性感染。感染因素侵袭机体后可产生炎症介质和细胞毒素,如血小板活化因子(platelet actwating factor,PAF)、肿瘤坏死因子-α(TNF-α)、白介素-1(1L-1)、白介素-6(1L-6)等,激活粒细胞使内皮细胞损伤,血小板粘附,进一步释放促炎介质、氧自由基和脂质代谢产物等,并在体内形成“瀑布效应”样连锁反应,引起组织细胞损伤和全身炎症反应[12],并随着全身炎症反应综合症的进展与恶化,最后发生多器官、多系统功能衰竭[2-11]。
近年来发现新生儿感染时血小板计数会发生改变。Torkaman等[3]研究发现,败血症是引起血小板减少的明确危险因素。血小板减少机制是复杂的,可能是由于吸收内毒素,血小板破坏增加;骨髓受抑制而影响血小板生成;或血小板对细菌脂多糖和炎症介质产生反应造成凝集,这种凝聚效应会因血小板和白细胞间相互作用而加强;免疫机制也参与感染诱发血小板减少,产生抗血小板抗体,形成免疫复合物导致血小板破坏增多[5-6];或因并发弥漫性血管内凝血(disseminated intravascular coagulation,DIC)而使血小板消耗过多。全身炎症反应越重,则血小板计数下降亦越显著。Sharma等[7]也发现,新生儿败血症的严重性与血小板计数之间呈负相关,即病情越重,血小板计数越低。本研究显示新生儿败血症血小板减少68例,发生率为47.8%;且感染越重,血小板降低越明显,两组比较有统计学意义,提示血小板计数可作为反映败血症病情严重程度的重要指标之一。
3.2 新生儿血小板动态变化与预后的关系
目前国内关于新生儿败血症预后与血小板变化间关系的研究较少。为此,本研究回顾性分析了新生儿败血症血小板计数变化与预后的关系。本研究结果显示,新生儿败血症的病死率为9.2%。死亡组血小板回升慢,休克难以纠正,多器官系统功能衰竭,临床疗效差。死亡组与存活组第3天血小板计数及其动态变化差异有统计学意义,提示若血小板能很快回升,炎症反应得以控制,并减轻,TNF-α水平减低[4],PAF的过度活化作用在病程中也逐渐恢复,预后较好,死亡率低。故监测血小板动态变化对疾病预后判断有指导意义。
3.3 干预措施的探讨
败血症治疗已规范,对严重感染患儿丙种球蛋白已普遍使用,提升血小板作用明确,但是对预防性血小板输注仍应慎重。有研究表明预防性血小板输注不能降低死亡率,单纯血小板减少一般不会在血小板计数 >10×109/L时引起严重的自发性出血[8-10]。本研究显示危重患儿血小板输注治疗并不能降低死亡率。本次研究中血小板减低患儿临床活动性出血表现不明显,仅3例有皮肤瘀斑;病情好转后血小板计数>50×109/L时腰穿脑脊液检查,均未提示颅内出血。本研究死亡组患儿死因系多器官系统功能衰竭,尤其是难以纠正的休克、DIC,酸中毒,循环衰竭、肾功能衰竭。死亡组血小板回升慢,休克难以纠正,临床疗效差。因此,虽然目前有相当的证据表明降低预防性输注血小板临界值是很安全的,但具体标准仍需进一步研究与规范。
综上所述,新生儿血小板检查临床采样方便,而且能较灵敏地反映危重败血症患儿的病情和预后,因而可作为新生儿败血症治疗效果及预后监测的一个可靠指标。
[1]余加林,吴仕孝.新生儿败血症诊疗方案[J].中华儿科杂志,2003,41(12):897 -899
[2]中华医学会急诊学分会儿科学组,中华医学会儿科学分会急诊学组,中华医学会儿科学分会新生儿学组.新生儿危重病例评分法(草案)[J].中华儿科杂志,2001,1(39):42 -43
[3]陈中慧,陈 恒.新生儿败血症并发血小板减少的临床治疗分析[J].中国医药科学,2011,1(15):69 -70
[4]Torkaman M,Afsharpaiman SH,Hoseini MJ,et al.Platelet count and neonatal sepsis:a high prevalence of Enterobacter spp[J].Singapore Medical Journal,2009,50(5):482 -485
[5]汤大明,张红金,景炳文,等.血小板在危重病患者全身炎症反应监测中的意义[J].中国危重病急救医学,2003,15(1):35-37
[6]Spero JA,Lewis JH,Hasiba U,et al.Disseminated intravascular coagulation.Findings in 346 patients[J].Thrombosis and Haemostasis,1980,43(1):28 - 33
[7]Sharma R,Tepas JJ,Hudak ML,et al.Neonatal gut barrier and multiple organ failure:role of endotoxin and proinflammatory cytokines in sepsis and necrotizing enterocolitis[J].Journal of Pediatric Surgery,2007,42(3):454 -461
[8]Kelsey P,朱立苇,杨 劲,等.英国血小板输注指南[J].国外医学输血及血液学分册,2003,6(5):459-466
[9]Strauss R,Wehler M,Mehler K,et al.Thrombocytopenia in patients in the medical intensive care unit:bleeding prevalence,transfusion requirements and outcome[J].Critical Care Medicine,2002,30(8):1765-1771
[10]郑 立,袁 颖,姜 伟,等.静注中剂量丙种球蛋白治疗重症特发性血小板减少性紫癜9例疗效观察[J].川北医学院学报,2003,18(2):45 -46
[11]杨 颖,罗 晖,等.血小板内皮细胞粘附分子一1(PECAM-1)的研究与疾病[J].川北医学院学报,2008,23(6):627 -631
