102例甲状腺髓样癌的预后因素分析
2012-05-24杨传盛赖非云罗智辉雷睿文陈卓荣
杨传盛, 黄 湛, 张 诠, 赖非云, 罗智辉, 雷睿文, 陈卓荣
甲状腺髓样癌(medullary thyroid carcinoma,MTC)是一种起源于甲状腺滤泡旁细胞(C细胞)的恶性肿瘤,又称 C细胞癌,占甲状腺癌的3% ~8%[1-2],MTC的临床过程多变,预后介于分化型甲状腺癌和未分化型甲状腺癌之间。本文通过单因素和多因素分析方法,分析汕头大学附属粤北人民医院1990年1月至2000年12月收治的MTC患者的临床转归情况,探讨影响MTC预后的相关因素。
1 资料与方法
1.1 一般资料 本组MTC患者共102例,其中散发型100例,家族型2例。男41例,女61例,男∶女=1∶1.49。年龄 10~78岁,其中 <45岁 66 例,≥45岁36例,中位年龄43岁。病程10天~20年,平均27.8个月。肿瘤最大径0.5~10.0 cm,其中 <4 cm者60例,≥4 cm者42例。102例中100例以甲状腺肿块就诊,其中累及单侧甲状腺叶60例,累及双侧甲状腺叶40例;余2例因声嘶,体检发现右锁骨上淋巴结肿大,活检证实为转移性MTC。伴面部潮红、腹泻11例;伴吞咽困难、呼吸困难、声音嘶哑14例;伴颈淋巴结肿大58例。发生远处转移19例(均为影像学诊断,初治即发现转移者8例,手术后随访发现转移者11例),其中肺转移10例,肝转移4例,脑转移2例,骨转移3例。
1.2 治疗情况 102例中初治75例,行患侧腺叶切除或腺叶次全切除+峡部切除35例,行患侧腺叶+对侧腺叶大部切除24例,行全甲状腺切除16例。75例中临床扪及同侧或双侧颈淋巴结肿大者39例,24例行同侧中央区+侧颈清扫,15例行双侧中央区+双侧颈清扫;临床未扪及颈淋巴结肿大者36例,20例因原发灶较小,探查Ⅵ区未见明显肿大淋巴结而未行颈清扫,余下16例中行单纯Ⅵ区清扫6例,行同侧颈清扫7例,行双侧颈清扫3例。复治的27例(外院术后出现肿瘤复发再来我院治疗者,首次手术为肿瘤摘除术者20例,甲状腺腺叶次全切除术7例,其中3例行颈淋巴结剜除术)行甲状腺残叶+峡部切除术14例,行患侧腺叶+对侧大部切除术或全甲状腺切除术13例;临床扪及同侧或双侧颈淋巴结肿大19例中10例行同侧中央区+侧颈清扫,9例行双侧中央区+双侧颈清扫;未扪及颈淋巴结肿大的8例中6例(5例为姑息性肿瘤切除,1例为T1病灶)未行清扫术,1例行中央区清扫,1例行中央区+侧颈清扫。全部患者均行纵隔CT扫描,发现纵隔淋巴结转移13例,其中6例淋巴结<2 cm,位于无名静脉以上,行经颈胸廓入口纵隔淋巴结清扫,余7例行胸骨劈开纵隔淋巴结清扫。
1.3 术后随访 截止2008年12月30日,全组102例均获随访,随访率为100%。生存期计算系从首次手术至终检或至死亡,随访时间为13~216个月,中位随访时间108个月。
1.4 研究指标 以性别、年龄、首发症状、有无复发、有无腹泻等内分泌症状、原发灶累及范围、原发灶大小、病灶外侵甲状腺包膜、远处转移、原发灶首次手术方式、颈淋巴结手术方式、颈淋巴结转移及转移数量、手术彻底程度、cTNM分期、pTNM分期、治疗手段(手术、手术+放疗或化疗)等作为研究指标。
1.5 统计学分析 生存率统计用SPSS13.0统计软件采用Kaplan-Meier法,其差异性检验采用 Logrank检验,采用Logistic回归模型进行单因素和多因素分析。以P<0.05为差异有统计学意义。
2 结果
2.1 MTC总生存率 本组患者生存曲线如图1所示,5年、10年、15年的生存率分别是87.3%(89/102)、74.1%(63/85)、56.9%(33/58)。
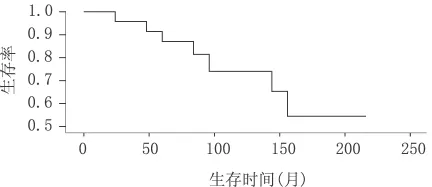
图1 102例MTC总的生存曲线
2.2 预后因素的单因素分析(表1) 性别、年龄、原发灶累及范围、原发灶大小、病灶外侵甲状腺包膜、远处转移、手术彻底程度对预后有影响(P<0.05),首发症状、cTNM分期、pTNM分期、首次手术方式、颈淋巴结手术方式、颈淋巴结转移及转移数量、治疗手段(手术、手术+放疗或化疗)、有无复发、有无腹泻等内分泌症状等均对预后无影响(P>0.05)。

表1 102例MTC预后相关因素的单因素分析结果
2.3 预后因素的多因素分析 多因素分析示:多因素分析显示原发灶大小、手术彻底程度、远处转移是影响患者生存的独立预后因素;原发灶>4 cm、姑息性手术、出现远处转移预后明显差。见表2。
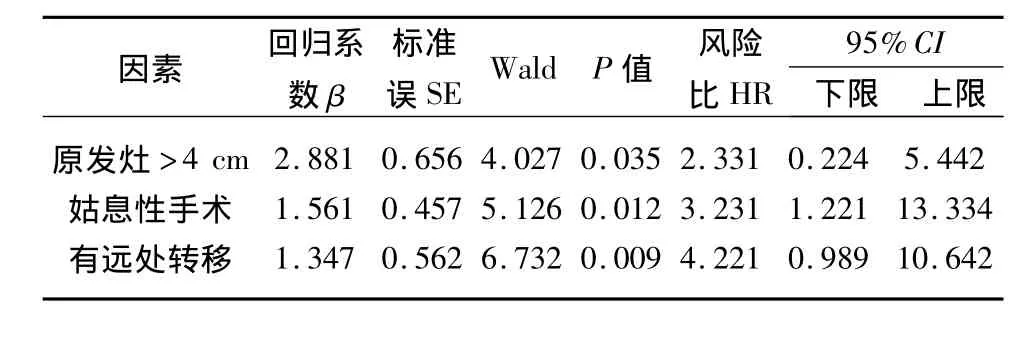
表2 MTC预后相关因素的多因素分析结果
3 讨论
1959年,由Hazard等[6]首先描述 MTC是一种不具有滤泡组织但有高度淋巴结转移特性的实体甲状腺恶性肿瘤。MTC起源于甲状腺滤泡旁细胞(C细胞),而该细胞又起源于神经嵴的内分泌细胞,即所谓的 APUD细胞,因而本病又称为 APUD瘤(Apudoma)。肿瘤细胞能分泌5-羟色胺、组胺、前列腺素及ACTH样物质,导致临床上部分患者伴有无痛性顽固性腹泻、骨痛、颜面潮红等内分泌症状。关于影响MTC预后的因素认识不尽一致,各文献报道亦不尽相同[2-5,7]。MTC 的预后介于分化型甲状腺癌和未分化甲状腺癌之间,各文献[3-5]报道的生存率差异较大。本组资料单因素分析显示:性别、年龄、原发灶累及范围、原发灶大小、病灶外侵甲状腺包膜、远处转移、手术彻底程度影响MTC的预后。多因素分析显示原发灶大小、手术彻底程度、远处转移是影响MTC预后的独立因素。根据本组资料,当原发灶>4cm、行姑息性手术及出现远处转移时,患者的生存时间明显缩短,生存率显著下降。
有文献[2,7]报道腹泻能反映MTC的分化情况有腹泻者预后较好,本研究单、因素分析显示有、无腹泻等内分泌症状对预后无影响,这可能与本组资料中腹泻患者少,且腹泻是MTC较具特异性的临床表现,患者多能较早诊治、不易误诊有关。
MTC分为散发型和家族遗传型,前者无家族遗传史,后者为特殊的常染色体(RET基因)显性遗传性内分泌综合征,属多发性内分泌肿瘤,甲状腺癌变多表现为双侧性。国外有资料统计,家族性者占甲状腺髓样癌的20%,甚至更高[8]。而国内资料及本组资料均显示主要为散发性,家族性者极少见。本组散发型100例,而家族型只有2例,与国内文献报道相似,由于家族型患者太少,故未将二者进行比较分析。
国内外多家[4-5,7,9]报道年龄是影响 MTC 预后的重要因素,但各家年龄划分不一,分别是40岁、45岁、50岁或60岁。本组以45岁为年龄分段标准(参考2002年UICC对分化型甲状腺癌的分期标准)进行单、多因素分析,单因素分析发现年龄对预后有影响,但多因素分析结果显示其对预后没有影响,这可能与本组患者年龄大的人数偏少,而且年龄大者原发灶多较大有关。
文献[4]报道原发灶大小、病灶外侵甲状腺包膜是一个独立的预后影响因素。本研究原发灶大小、病灶外侵甲状腺包膜在单因素分析中均影响预后,多因素分析只有原发灶大小是独立预后因素。这可能因为本组原发肿瘤大,出现病灶外侵甲状腺包膜的机会明显增大,同时病灶外侵甲状腺包膜是手术不能彻底切除的重要原因,而手术彻底程度单、多因素分析均为影响预后的独立因素,因此单因素分析病灶外侵甲状腺包膜影响预后,但在多因素分析中没能作为独立预后因素,可能受原发肿瘤大、手术彻底程度等因素干扰所致。
MTC的治疗以外科手术治疗为主,对于原发灶的处理,若双甲状腺均扪及肿块,行全甲状腺切除则没有争议;但当病灶局限于一侧腺叶,争议较大。国外学者一致认为[3-5],MTC有腺内播散的可能,全甲状腺切除后复发率低,因此不管散发型还是遗传型MTC,最佳手术方式是全甲状腺切除+中央区淋巴结清扫。国内李树玲等[10]认为,MTC中仅有1/4有双侧癌,如一律行全甲状腺切除,将有3/4的患者受不必要的手术破坏,且可能出现甲状旁腺功能不足、声嘶等并发症,因此主张行患侧腺叶+峡部切除,术中探查对侧甲状腺。对于遗传型MTC,黄彩平等[11]认为遗传型MTC家属中有RET原癌基因突变者,以后90%以上要发展为MTC,因此一旦检测RET阳性则需早期行预防性手术以提高疗效。一般认为甲状腺无病灶,降钙素正常者在6岁时行全甲状腺切除术;如甲状腺出现病灶,则以双侧癌多见,且对侧有C细胞增生可能,应常规行RET基因检测,主张行患侧腺叶+峡部+对侧甲状腺上2/3切除。本研究单、多因素分析均显示原发灶腺叶切除或腺叶次全切除+峡部切除、患侧腺叶+对侧大部切除术和全甲状腺切除三者之间的生存率无统计学差异,但三者的中位生存时间分别为192个月、167个月和144个月,生存时间存在差异。
一些研究[7,12]认为颈部淋巴结转移与否和生存率有关。本研究示颈部淋巴结转移与否不是预后影响的因素。从临床实践来看虽然MTC有较高的颈淋巴结转移但没有高的死亡率,这也说明颈部淋巴结转移与否与预后关系不密切。本组资料N0病例所占比例较少也可能干扰了该因素对预后的影响。
当MTC侵犯血管时可发生远处转移,最常见的转移部位是肝、肺、骨及脑。国内外关于MTC远处转移是否影响其预后的报道较少,国外 Hyer[13]和Yamazaki等[14]认为远处转移影响 MTC的预后;国内高再荣等[15]认为MTC远处转移预后多较差,行核素靶向治疗可改善其预后。本研究单、多因素分析均显示远处转移为影响MTC预后的独立因素,与文献报道相似。
血清降钙素(CT)是MTC所分泌的生物活性物质,为本病公认的敏感而又特异的肿瘤标志物,对于MTC的早期诊断、判断手术效果、病灶有无残留、复发和转移及预后观察具有重要意义,这是B超、同位素扫描、细针穿刺活检和 CT、MRI所不能及的[16-19]。文献报道[5,18-19]降钙素高者预后好,但由于本组为2000年12月前的资料,所有患者均未进行血清CT检测,无法提示其与预后的关系,有待进一步积累资料以指导临床工作。
[1]屠规益.现代头颈肿瘤外科学[M].北京:科学出版社,2004:660.
[2]Kebebew E,Ituarte PHG,Siperstein AE,et al.Medullary thyroid carcinoma:clinical characteristics,treatment,prognostic factors and a comparison of staging systems[J].Cancer,2000,88(5):1139.
[3]Rohmer V,Vidal-Trecan G,Bourdelot A,et al.Prognostic factors of disease-free survival after thyroidectomy in 170 young patients with a RET germline mutation:a multicenter study of the Groupe Francais d'Etude des Tumeurs Endocrines[J].J Clin Endocrinol Metab,2011 ,96(3):E509-518.
[4]Dequanter D,Lothaire P.Medullary thyroid cancer:surgical resultsand prognostic factors[J].Rev Med Liege,2010,65(7-8):450-452.
[6]Hazard JB,Hawk WA,Crile G.Medullary(solid)carcinoma of the thyroid;a clinicopathologic entity[J].J Clin Endocrinol Metab,1959 ,19(1):152-161.
[7]赏金标,王可敬,刘爱华.甲状腺髓样癌预后因素探讨[J].耳鼻咽喉-头颈外科,2003,10(5):291-293.
[8]Corsello SM,Lovicu RM,Migneco MG,et al.Diagnostic approach,genetic screeningand pronostic factord of medullary thyroid carcinoma[J].Rays,2000,25(2):257-266.
[9]吴毅.甲状腺髓样癌的外科治疗[J].中国普外基础与临床杂志,2006,13(3):250-251.
[10]李树玲.头颈肿瘤学[M].天津:天津科学技术出版社,1993:712-761.
[11]黄彩平,田敖龙.甲状腺髓样癌诊断和治疗进展[J].医学综述,2002,8(5):271-273.
[12]Dottorini ME,Assi A,Sironi M,et al.Multivariate analysis of patients with medullary thyroid carcinoma;prognostic significance and impact on treatment of clinical and pathologic variables[J].Cancer,1996,77:1556-1565.
[13]Hyer SL,Vini L,A'Hern R,et al.Medullary thyroid cancer:multivariate analysis of prognostic factors influencing survival[J].Eur J Surg Oncol,2000 ,26(7):686-690.
[14]Yamazaki M,Straus FH,Messina M,et al.Adenovirus-mediated tumor-specific combined gene therapy using Herpes simplex virus thymidine/ganciclovir system and murine interleukin-12 induces effective antitumor activity against medullary thyroid carcinoma.[J].Cancer Gene Ther,2004,11(1):8-15.
[15]高再荣,安锐,张永学,等.核素靶向治疗在转移性甲状腺髓样癌治疗中的价值[J].中华肿瘤杂志,2006,28(8):621-624.
[16]李梅,孟迅吾,戴为信,等.降钙素在甲状腺髓样癌诊治中的意义及甲状腺髓样癌临床特点分析[J].基础医学与临床,2003,23(6):639-642.
[17]张锦,戴为信,连小兰,等.甲状腺髓样癌术后的病情监测[J].中华外科杂志,2000,38(1):19-21.
[18]Cohen R,Campos JM,Salaün C,et al.Preoperative calcitonin levels are predictive of tumor size and postoperative calcitonin normalization in medullary thyroid carcinoma.Groupe d'Etudes des Tumeurs a Calcitonine(GETC)[J].Clin Endocrinol Metab,2000,85(2):919-922.
[19]Scheuba C,Kaserer K,Kotzmann H.Prevalence of C-cell hyperplasia in patients with normal basal and pentagastrin-stimulated calcitonin[J].Thyroid ,2000,10(5):413-416.
