狼疮性肾炎患者并发感染的临床分析
2012-05-10魏桂玲刘志红章海涛刘正钊陈樱花位红兰胡伟新
魏桂玲 刘志红 章海涛 刘正钊 陈樱花 位红兰 胡伟新
狼疮性肾炎(LN)需要多种免疫抑制药物治疗,临床研究证明感染是导致LN患者死亡或治疗失败的主要原因[1-7]。近年来,虽然新型免疫抑制药物的应用提高了LN的缓解率,但大量临床试验发现感染是其最常见的并发症。因此,如何有效降低LN患者合并感染的发生率仍是临床难题。文献关于LN合并感染的发生率报道不一,且局限于临床试验中观察的结果,样本量少,对临床实践中感染的发生率及流行病学特征缺乏大样本研究。为此,本研究回顾性分析LN患者合并感染的发生规律及临床特征。
对象和方法
对象 2005年1月至2009年6月在南京军区南京总医院全军肾脏病研究所确诊的699例LN患者,其中男性92例,女性607例,年龄6~67岁(平均28.4±11.1岁),系统性红斑狼疮(SLE)病程30.7±43.4月,LN病程14.3±28.4月。均满足以下条件:(1)符合1997年修订的美国风湿病协会(ARA)关于SLE的诊断标准[8],有肾损害的临床表现(如蛋白尿、血尿或伴有肾功能不全);(2)为初治病例,或因病情复发重新开始诱导治疗者;(3)有完整的临床、肾活检病理及实验室检查记录。
临床指标 SLE病程指首次出现SLE症状至肾活检时的病程;LN病程指首次出现肾炎临床表现至肾活检时的病程;随访基线指肾活检日期;随访月指感染发生日期距肾活检日期的时间;诱导期指初始治疗6月内,主要针对活动性病变,迅速控制免疫性炎症及临床症状;维持期为病情缓解后的维持治疗,重在防止复发,减轻组织损伤及随后的慢性纤维化病变。
肾脏病理 包括光镜、免疫组化、电镜检查。肾组织病理分型参照2003年国际肾脏病学会/肾脏病理学会(ISN/RPS)有关LN病理分型方案[9]。
治疗方案 增生性LN(包括Ⅲ、Ⅳ、Ⅳ+Ⅴ、Ⅴ+Ⅲ型)初期治疗方案采用激素联合间断环磷酰胺(Ⅳ-CTX)静脉冲击、霉酚酸酯(MMF)、他克莫司(FK506)或多靶点(MT)治疗[10];Ⅱ型采用激素或激素联合雷公藤多苷(TW)、硫唑嘌呤(Aza)、来氟米特(LEF);Ⅴ型采用激素联合TW或FK506。维持期方案为激素联合Aza、MMF、TW或LEF等。
感染 定义:参照2009年美国卫生及公共服务部、国家卫生研究院和国家癌症研究所共同颁布的常见不良反应事件评价标准(CTCAE)40版,依据临床症状、体征、实验室和微生物学检查综合判断且与治疗相关。感染严重程度包括轻度(症状轻微,无需抗生素治疗)、中度(局限,需局部治疗)、重度(需静脉注射抗生素、抗真菌或抗病毒药物;放射介入治疗或手术治疗)、危及生命(如脓毒性休克、低血压、酸中毒及坏死等)和死亡。本研究仅收录中度以上感染。
病原体判断:(1)依据临床表现(如单纯疱疹、带状疱疹)。(2)体液培养:血液、尿液(包括中段尿、膀胱穿刺尿)、咽拭子、痰、粪、脑脊液、胸腔积液、腹水、皮肤及外阴分泌物等细菌与真菌的镜检和培养。(3)辅助检查:相关部位的X线、B超及CT等。(4)特殊检查:如结核菌纯蛋白衍生物(PPD)皮肤试验和抗结核治疗的反应,巨细胞病毒(CMV)DNA的PCR检查等。
统计学方法 采用SPSS 13.0软件包进行统计分析。计数资料以均数±标准差或中位数表示;计量资料以百分率或构成比表示,组间比较采用χ2检验;P<0.05为有统计学差异,P<0.01为统计学差异显著。
结 果
感染发生率 699例LN患者随访2~84月(45.9±16.9月),有191例患者共发生225例次感染(其中30例感染2次,2例感染3次),感染发生率为27.3%(191/699),感染例次率为32.2%(225/699)。不同诱导治疗方案感染发生率见表1,感染组以MMF及FK506多见,其次为MT及CTX;Ⅴ+Ⅲ、Ⅳ+Ⅴ、Ⅲ和Ⅳ型感染发生率高于Ⅱ型和Ⅴ型(表2)。

表1 不同诱导方案狼疮性肾炎患者感染的发生率

表2 不同病理类型狼疮性肾炎患者的感染发生率
感染发生时间 225次感染发生时间分布见图1,在治疗6月内发生124例次(55.1%),平均发生时间为2.6±1.6月;其中93例次(41.3%)发生于治疗3月内。治疗6月后发生101例次(44.9%),平均发生时间 24.3±16.6月;其中 46例次(20.4%)发生于治疗后随访10~24月。
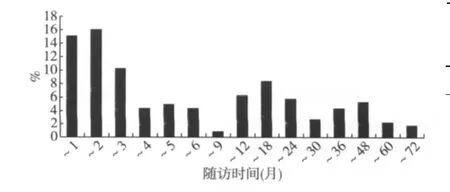
图1 狼疮性肾炎患者不同随访时间感染分布情况
感染部位 感染最常见部位为皮肤软组织(41.8%)、肺(25.3%)和泌尿系统(22.2%),其他为消化系统(5.8%)、生殖系统(3.6%),骨髓炎、滑膜炎、关节结核各1例。诱导期与维持期感染部位不同(P<0.01),诱导期皮肤软组织感染最高,其次为肺部感染;维持期泌尿系统感染最高,其次为皮肤软组织感染(表3)。
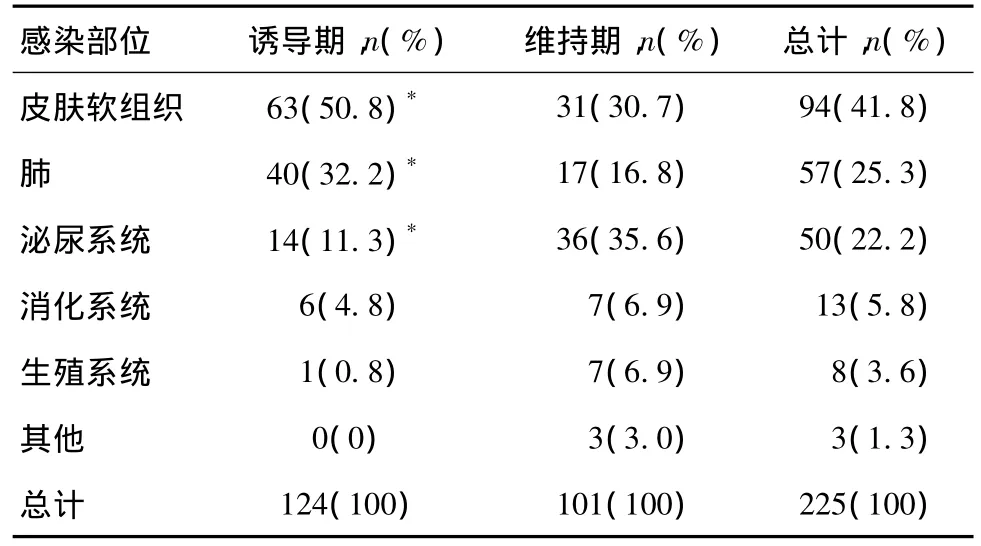
表3 狼疮性肾炎患者不同治疗时期感染部位的比较
病原体 225例次感染病原体以细菌最多见(表4),其中36例次(29.5%)细菌感染经病原学检查确定,以大肠埃希菌最多见,主要发生于泌尿系统(表5),其余86例次依据临床表现、实验室及影像学检查等综合判断。病毒感染占39.6%,以带状疱疹病毒感染最多见(76例,占病毒感染的85.4%),平均发生时间为8.3±12.7月。其次为CMV感染(9例,占病毒感染的10.1%),发生于治疗1~5月(平均2.4±1.2月);单纯疱疹病毒和水痘带状疱疹病毒占病毒感染的4.5%。9例(4%)深部真菌感染(白假丝酵母菌3例、烟曲霉3例、霉菌2例,隐球菌1例),其中8例发生于初始治疗的0.5~5月(平均2.4±1.6月)。诱导期及维持期感染病原体种类存在差异(P<0.01),诱导期病毒和深部真菌感染比例均高于维持期,而维持期细菌感染比例高于诱导期(表4)。
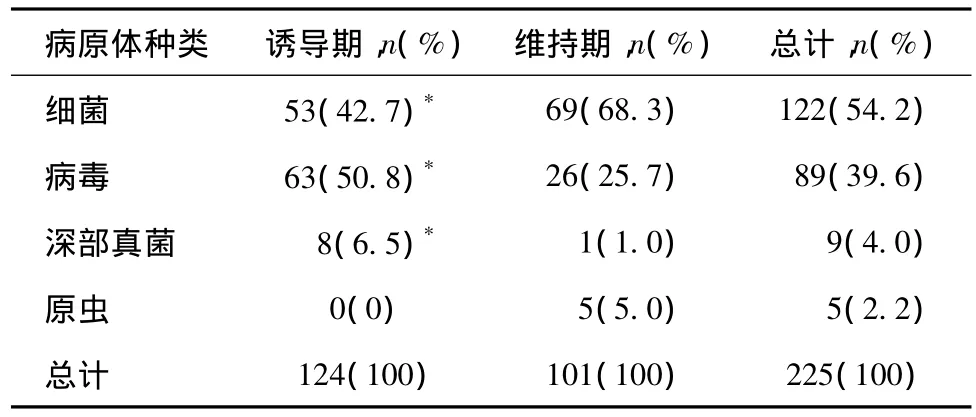
表4 狼疮性肾炎患者不同治疗时期感染病原体的比较
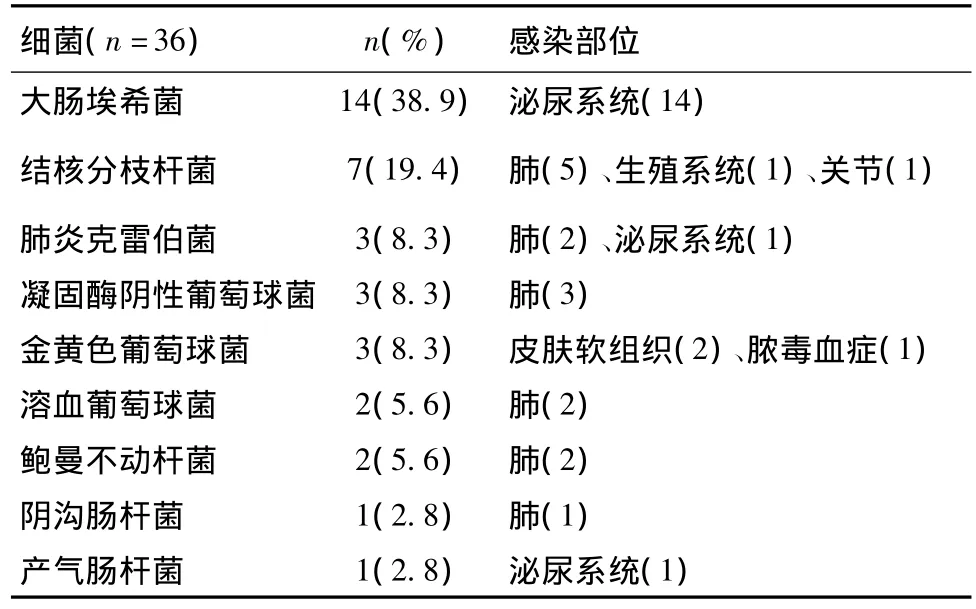
表5 狼疮性肾炎患者细菌感染病原体种类
治疗及预后 225例次感染依据感染类型、病原学检查及药敏试验结果均口服或静脉注射抗生素治疗。其中147例于门诊治疗,78例住院治疗(包括56例肺部感染,12例皮肤软组织感染,4例泌尿系统感染,4例消化系统感染,1例骨髓炎和1例关节结核)。4例(2.1%)死亡患者均为肺部感染,其余患者均治愈。
讨 论
LN患者由于淋巴细胞减少、巨噬细胞和自然杀伤细胞功能异常,且合并大量蛋白尿、低蛋白血症、低补体症、贫血及肾功能不全等因素,导致其感染比例增加;同时,由于治疗初期大剂量糖皮质激素、细胞毒药物的应用及病情缓解后免疫抑制剂的长期维持,条件致病菌感染发生进一步增加。因此,如何控制LN病情活动,既能减少复发,又能降低感染并发症发生成为临床亟待解决的问题。
LN合并感染发生率为17% ~45%,是LN患者死亡 的 主 要 原 因[6,7,11-13]。Laoprasopwattana 等[14]随访84例静脉CTX治疗的LN患者,感染发生率为36.9%。Cross等[15]发现MMF诱导治疗的24例重症LN,感染发生率为37.5%。Mork等[16]报道66%SLE患者死于感染。既往国内外针对LN合并感染的研究往往局限于特定群体(例如住院患者或需要特殊免疫抑制剂治疗的患者)或随访时间短,难以对感染发生规律,尤其不同治疗时期感染发生率、病原体特征作出全面的研究。临床试验观察的患者,由于入组病例严格限制,观察例数有限,高危者可能排除在外,加上治疗方案严格、随访正规,与临床实践中的感染情况往往存在偏差。
本研究对699例LN患者随访长达45.9±16.9月,LN合并感染总体发生率为27.3%,且各种类型和治疗方案均可并发感染。Ⅱ型和Ⅴ型感染发生率略低,Ⅳ型为29.1%,其余病理类型感染发生率均>30%。单用 MMF(35.1%)或 FK506(32.4%)诱导治疗的患者其感染发生率高于MT组(29.2%),CTX组感染发生率为23.8%,低于国外文献报道[14-16],其后因可能与感染者病理类型以Ⅳ +Ⅴ、Ⅳ型为主且多以MT及MMF诱导有关。4例LN患者因感染病情加重导致死亡,死亡率为1.8%,低于文献报道[1]。本研究发现LN并发感染合并症主要发生于初始治疗前3月及12~18月,这对临床预防感染发生具有重要提示作用。治疗初期感染的高发生率可能主要与患者治疗初期常存在营养不良、低蛋白血症、低补体症、CD4下降、大剂量激素及细胞毒药物等因素相关[6-7,11,17]。因此,诱导期(尤其初始治疗3月内)必须严格掌握激素与免疫抑制剂的适应证和剂量,定期监测患者免疫功能。在随访10~24月期间43例LN患者发生感染46例次,其中因病情复发者16例(37.2%),肾脏病部分缓解及无效者11例(25.6%)。因此,此时期感染可能与病情复发或持续不缓解加大免疫抑制药物有关。
文献报道,肺、泌尿系统、皮肤软组织是SLE患者感染的主要部位[3,17];病原体则以细菌最常见[5,6,18],其次为病毒。本研究亦发现 LN 并发感染以皮肤软组织(41.8%)最常见,其次为肺和泌尿系统;最常见的病原微生物为细菌和病毒。但是,本研究发现不同治疗时期感染发生部位及病原体种类存在差异性。诱导期皮肤软组织感染最常见,其次为肺部感染;病原体以病毒为主。皮肤软组织以带状疱疹病毒感染(81.0%)为主,其次为细菌(14.9%)。文献报道以金黄色葡萄球菌、溶血性链球菌最常见[17],本文3例皮肤软组织感染为金黄色葡萄球菌,有1例从受损的皮肤进入体内,引起脓毒血症。SLE合并肺部感染的发生率为21% ~25%,以肺炎链球菌、结核分枝杆菌、假单胞菌属等常见[2]。本文发现25.3%的LN患者并发肺部感染,诱导期肺部感染发生率虽然低于皮肤感染,但病情较皮肤感染严重,40例(32.2%)患者进展至重症感染,需呼吸机辅助呼吸10例。感染病原体以细菌多见(71.9%),包括结核分支杆菌、溶血葡萄球菌、鲍曼不动杆菌、肺炎克雷伯杆菌、阴沟肠杆菌等。
LN维持期感染发生率较诱导期无减低,但严重程度下降:(1)维持期泌尿系统感染比例增加,以育龄期女性为主,免疫抑制剂的长期使用及女性尿道的自身特点,维持期治疗易导致尿路感染。包括上尿路感染(主要是急性肾盂肾炎)和下尿路感染(主要是膀胱炎),临床以尿路刺激征为主,可伴全身症状(发热、寒战等);感染病原体主要为革兰阴性杆菌(包括大肠埃希菌、产气肠杆菌等)。患者应注意清洁卫生,病情允许情况下适当多饮水,预防泌尿系统感染的发生。(2)严重肺部感染比例显著下降,维持期无一例发生危及生命的CMV和深部真菌感染。(3)病毒、深部真菌感染比例下降,而细菌感染占绝大多数。
LN疾病本身特点及大剂量糖皮质激素和免疫抑制剂的应用导致机会致病菌感染风险增加,以念珠菌属、结核分枝杆菌、CMV 常见[2,19-22],隐球菌、曲霉、卡氏肺孢子虫感染、人类免疫缺陷病毒(HIV)等亦有报道[5,23,24]。本组病例中 9 例为 CMV 肺炎及7例为肺真菌病(包括白假丝酵母菌、烟曲霉、霉菌及隐球菌)均发生于治疗3月内,且全部使用甲强龙静脉冲击及细胞毒免疫抑制剂治疗。5例结核分支杆菌感染中亦有3例发生于诱导期。结果表明在LN治疗初期要密切注意机会致病菌感染。
综上所述,LN患者合并感染发生规律如下:(1)初始治疗前3月感染发生率高,发生部位以皮肤软组织、肺部多见,病原体以病毒为主,机会致病菌以念珠菌属、CMV、结核分枝杆菌常见;(2)维持期感染好发于治疗18月左右,泌尿系统最常见,多为细菌感染,以革兰阴性杆菌为主。了解LN治疗过程中感染发生的临床特点和规律有助于减少感染发生。
1 Wadee S,Tikly M,Hopley M,et al.Causes and predictors of death in South Africans with systemic lupus erythematosus.Rheumatology(Oxford),2007,46:1487 -1491.
2 Zandman-Goddard G,Shoenfeld Y.SLE and infections.Clin Rev Allergy Immunol,2003,25(1):29 -40.
3 Gladman DD,Hussain F,Ibañez D,et al.The nature and outcome of infection in systemic lupus erythematosus.Lupus,2002,11(4):234-239.
4 胡伟新,黎磊石.重症狼疮性肾炎合并感染和肾衰应用霉酚酸酯治疗.肾脏病与透析肾移植杂志,1997,6(5):491.
5 Petri M.Infection in systemic lupus erythematosus.Rheum Dis Clin North Am,1998,24(2):423 -456.
6 Noël V,Lortholary O,Casassus P,et al.Risk factors and prognostic influence of infection in a single cohort of 87 adults with systemic lupus erythematosus.Ann Rheum Dis,2001,60(12):1141 -1144.
7 Suh CH,Jeong YS,Park HC,et al.Risk factors for infection and role of C-reactive protein in Korean patients with systemic lupus erythematosus.Clin Exp Rheumatol,2001,19(2):191 -194.
8 Hochberg MC.Updating the American College of Rheumatology revised criteria for classification of systemic lupus erythematosus.Arthritis Rheum,1997,40(9):1725.
9 Weening JJ,D'Agati VD,Schwartz MM,et al.The classification of glomerulonephritis in systemic lupus erythematosus revisited.Kidney Int,2004,65(2):521 -530.
10 黎磊石,刘志红,鲍 浩.狼疮性肾炎//黎磊石,刘志红.中国肾脏病学.北京:人民军医出版社,2008:495-522.
11 Pryor BD,Bologna SG,Kahl LE.Risk factors for serious infection during treatment with cyclophosphamide and high-dose corticosteroids for systemic lupus erythematosus.Arthritis Rheum,1996,39(9):1475-1482.
12 Rosner S,Ginzler EM,Diamond HS,et al.A multicenter study of outcome in systemic lupus erythematosus.Ⅱ.Causes of death.Arthritis Rheum,1982,25(6):612 -617.
13 Iliopoulos AG,Tsokos GC.Immunopathogenesis and spectrum of infections in systemic lupus erythematosus.Semin Arthritis Rheum,1996,25(5):318 -336.
14 Laoprasopwattana K,Dissaneewate P,Vachvanichsanong P.Fatal infection in children with lupus nephritis treated with intravenous cyclophosphamide.Pediatr Nephrol,2009,24(7):1337 - 1343.
15 Cross J,Dwomoa A,Andrews P,et al.Mycophenolate mofetil for remission induction in severe lupus nephritis.Nephron Clin Pract,2005,100(3):92 -00.
16 Mork CC,Lee KW,Ho CT,et al.A prospective study of survival and prognostic indicators of systemic lupus erythematous in a southern Chinese population. Rheumatology (Oxford), 2000, 39(4):399-406.
17 Jeong SJ,Choi H,Lee HS,et al.Incidence and risk factors of infection in a single cohort of 110 adults with systemic lupus erythematosus.Scand J Infect Dis,2009,41(4):268 -274.
18 Enberg G M,Kahn Ch M,Goity F C,et al.Infections in patients with Systemic Lupus Erythematosus.Rev Med Chil, 2009, 137(10):1367-1374.
19 Feng PH,Tang TH.Tuberculosis in patient with systemic lupus erythematosus.Ann Rheum Dis,1982,41(1):11 -14.
20 Hou CL,Tsai YC,Chen LC,et al.Tuberculosis infection in patients with systemic lupus erythematosus:pulmonary and extra-pulmonary infection compared.Clin Rheumatol,2008,27(5):557 -563.
21 Hayashi T,Lee S,Ogasawara H,et al.Exacerbation of systemic lupus erythematosus related to cytomegalovirus infection.Lupus,1998,7(8):561-564.
22 Tsai WP,Chen MH,Lee MH,et al.Cytomegalovirus infection causes morbidity and mortality in patients with autoimmune diseases,particularly systemic lupus:in a Chinese population in Taiwan.Rheumatol Int,2011.
23 Kudva YC,Peterson LS,Holley KE,et al.SLE nephropathy in a patient with HIV infection:case report and review of the literature.J Rheumatol,1996,23(10):1811 -1815.
24 Alonso CM,Lozada CJ.Effects of IV cyclophosphamide on HIV viral replication in a patient with systemic lupus erythematosus.Clin Exp Rheumatol,2000,18(4):510 - 512.
