地塞米松在子宫术后鞘内超前镇痛中的作用
2012-04-08高宝柱
华 伟,赵 军,高宝柱
地塞米松在子宫术后鞘内超前镇痛中的作用
华 伟,赵 军,高宝柱
目的:观察地塞米松预防全子宫切除术后鞘内吗啡复合芬太尼超前镇痛恶心呕吐发生的效果。方法:选择择期全子宫切除术患者40例,随机分为两组,行腰硬联合阻滞,分别给予鞘内吗啡0.5 mg、芬太尼15 μg(IT1组),鞘内吗啡0.2 mg、芬太尼25 μg(IT2组),以2%利多卡因间断推注行连续硬膜外阻滞维持麻醉,切皮前静脉注射地塞米松0.1 mg/kg。结果:IT1组术后6 h、9 h PONV发生率较高,组内组间比较有统计学意义(P<0.05)。IT2组3 h、6 h恶心发生率组间组内比较有统计学意义(P<0.05),呕吐发生率组内组间比较无统计学意义(P>0.05)。结论:静脉注射地塞米松用于全子宫切除术后预防鞘内吗啡复合芬太尼超前镇痛行恶心呕吐的防治效果确切。
地塞米松;鞘内注射;超前镇痛麻醉;全子宫切除术;术后恶心呕吐
地塞米松通过抗炎作用,可抑制机体前列腺素合成,降低恶心呕吐发生率[1]。有研究显示[2-3]静脉给予4~10 mg地塞米松,可有效预防和治疗麻醉后和阿片类药物引起的术后恶心呕吐(postoperative nausea and vomiting,PONV),并有辅助镇痛作用。2009年10月—2010年6月,我们对子宫全切除术患者采用两种不同剂量的吗啡与芬太尼复合用于鞘内术后超前镇痛,并探讨地塞米松对防治PONV的合适剂量及其影响。
1 资料与方法
1.1 一般资料 本组共40例,ASA分级I~II级,年龄19~60岁,体重45~80 kg。排除癌症,慢性疼痛,药物滥用,脊麻穿刺禁忌证,心血管疾病,胃肠道疾病,哮喘,术前1周使用镇痛药者[4]。
1.2 方法 经医院伦理委员会同意,患者均签署知情同意书。采用随机数字表的方法将患者随机分为2组,IT1组及IT2组,每组各20例。术前禁食8 h,禁饮6 h。术前30 min肌注安定10 mg,阿托品0.5 mg。连接V26E监测仪行ECG、BP、SpO2、RR监测,开放静脉,输注聚明胶肽注射液6 mL/kg,10 min内输注完毕。患者循环稳定情况下取侧卧位,采用18G针内针经L2-3间隙行腰硬联合穿刺。
IT1组:吗啡0.5 mg,用生理盐水稀释至2 mL,缓慢注入鞘内,随后注入芬太尼15 μg加生理盐水至1.5 mL。
IT2组:吗啡0.2 mg加生理盐水至2 mL,芬太尼25 μg加生理盐水至2.5 mL,先后缓慢注入鞘内。硬膜外头侧置管3.5~4.0 cm,退出穿刺针。两组分别注入2%利多卡因5 mL,5 min后无脊麻体征且出现麻醉平面后,硬膜外注入2%利多卡因8~15 mL首次剂量。静脉注射咪达唑仑 0.1 mg/kg辅助麻醉。术中酌情追加2%利多卡因与咪达唑仑。切皮前参照文献[5]静注地塞米松0.1 mg/kg。
1.3 监测 记录各时段平均动脉压(MAP)、心率(HR)、血氧饱和度(SpO2)、呼吸频率(RR)等数据。记录术中局麻药及咪达唑仑用量。记录术后1 h、3 h、6 h、9 h、18 h、24 h、36 h、48 h、72 hPONV发生频率。
1.4 统计学分析 应用SPSS15.0软件进行统计学分析。计量资料以均数±标准差(±s)表示,组内、组间比较采用配对t检验,率的比较采用χ2检验 ,P<0.05为差异有统计学意义。
2 结果
IT1组术后6 h、9 h PONV发生率较高,组内组间比较有统计学意义(P<0.05)。IT2组3 h、6 h恶心发生率组间组内比较有统计学意义(P<0.05)。IT1组6、9、18 h呕吐发生率组内组间比较有统计学意义(P<0.05)。见图1,图2。
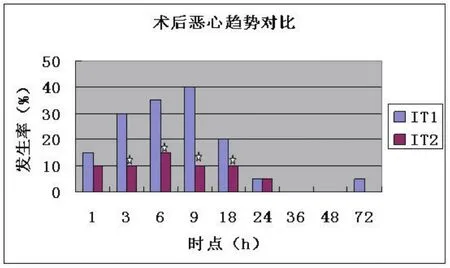
图1 两组病人术后各时点恶心发生率比较(0~72 h)
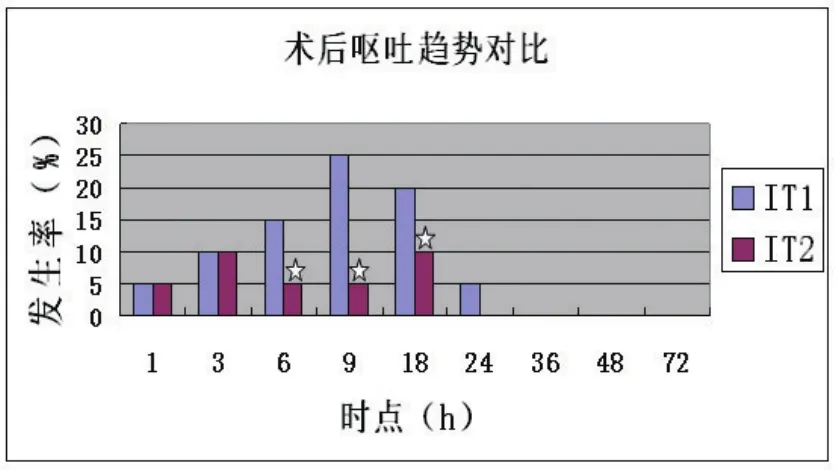
图2 两组病人术后各时点呕吐发生例数比较(0~72 h)
3 讨论
PONV是围术期常见并发症,研究发现,PONV的发生与手术种类、性别、手术时间、麻醉方式、既往PONV或晕动病史、吸烟史、术后镇痛有关。
子宫全切术由于术中操作刺激盆腔神经丛,使副交感神经张力增加,从而增加PONV发生率。有文献[6]把这种现象解释成是性腺激素和性激素的水平不同所致,因为女性患者血浆中性激素黄体酮的含量较高。阿片类用药剂量及给药方式,亦是主要影响因素之一。本文采用两种组合剂量吗啡复合芬太尼鞘内给药,结果表明,术后镇痛良好,72 h无需辅助镇痛。但小剂量吗啡及芬太尼的使用也会引起不同程度PONV,其发生机制是,吗啡芬太尼可作用于延髓网状结构的恶心、呕吐中枢,延髓区阿片受体诱发呕吐。此外,阿片类药物对恶心、呕吐的发生还有以下几种作用:⑴镇痛剂量吗啡可减慢胃排空,其效果可一直持续至术后患者进食,这种胃排空的延迟方法与胃窦和十二指肠紧张度的加大有一定的关系,能够使机械感受器的传入冲动增加,当刺激达到一定程度时,就会引起呕吐的发生。⑵阿片类药物还能够促使垂体后叶释放升压素,诱发产生恶心、呕吐等症状。
在脑干的极后区域,分布有丰富的多巴胺阿片和5-HT受体,孤束核富有脑啡肽组胺和M胆碱受体,这些受体在冲动传递到呕吐中枢的过程中起着相当重要的作用,其中5-HT受体最为重要,它通过作用于中枢的极后区和外周小肠壁内神经丛上的5-HT受体介导呕吐反应[7]。由此可见,5-HT拮抗剂应作为治疗PONV首先药物,但该类药物价格昂贵,加重患者经济负担。
地塞米松作为糖皮质激素的一种,其抗炎作用抑制了与呕吐触发相关的前列腺素的合成,产生对抗PONV作用[8]。同时,具有一定程度的辅助镇痛作用,降低了由疼痛引发恶心呕吐的可能性[9]。本组结果中,术后3、6、9 h两组恶心发生率最高,但最高发生率也不高于40%,低于鞘内阿片类给药PONV的发生率,表明地塞米松对抗PONV效果显著[4]。
6、9、18 h各时点PONV发生率有统计学意义,IT1组明显高于IT2组,而24~72 h各时点两组比较无统计学意义,PONV发生率几乎为零,同样显著低于同类研究的比率[4]。因此,应重视术后24 h内PONV预防与治疗工作,特别是术后3~9 h各时点为PONV发生率及程度高峰时段。两组差异是否是吗啡对呕吐中枢的作用较芬太尼更明显,需要我们今后进一步探讨。
综上所述,静脉注射地塞米松,用于全子宫切除术后预防鞘内吗啡复合芬太尼超前镇痛行恶心呕吐的防治效果确切。
[1]Czarnetzki C,Elia N,Lysakowski C,et al.Dexamethasone and Risk of Nausea and Vomiting and Postoperative BleedingAfter Ton⁃sillec tomy in Children[J].JAMA,2008,300(22):2621-2630.
[2]Mathiesen,Jacobsen,Holm,et al.Pregabalin and dexamethasone for postoperative pain control:a randomized controlled study in hip ar⁃throplasty [J].British JournalofAnaesthesia,2008,101(4): 535-541.
[3]Chaparro LE,Gallo T,Gonzalez NJ,et al.Effectiveness of com⁃bined haloperidol and dexamethasone versus dexamethasone only for postoperative nausea and vomiting in high-risk day surgery pa⁃tients:a randomized blinded trial[J].Eur J Anaesthesiol,2010,27 (2):192-195.
[4]Vasudevan A,Snowman CE,Sundar S,et al.Intrathecal morphine reduces breakthrough pain during labour epidural analgesia[J]. British Journal of Anaesthesia,2007,98(2):241-245.
[5]Movafegh A,Soroush AR,Navi A,et al.The Effect of Intravenous Administration of Dexamethasone on Postoperative Pain,Nausea, and Vomiting After Intrathecal Injection of Meperidine[J].Anesth Analg,2007,104(4):987-989.
[6]夏明.术后恶心呕吐的发病因素及其预防[J].国外医学(麻醉学与复苏分册),2001,22(4):220-223.
[7]Yun MJ,Kim YH,Kim AR.Comparison of Azasetron and Ondanse⁃tron for Preventing Postoperative Nausea and Vomiting in Patients Undergoing Gynecological Laparoscopic Surgery[J].Yonsei Med J, 2010,51(1):88-92.
[8]Bilgin TE,Birbicer H,Ozer Z,etal.A comparative study of the an⁃tiemetic efficacy of dexamethasone,ondansetron,and metoclo⁃pramide in patients undergoing gynecological surgery[J].Med Sci Monit,2010,16(7):336-341.
[9]Thangaswamy CR,Rewari V,Trikha A et al.Dexamethasone be⁃fore total laparoscopic hysterectomy:a randomized controlled dose–response study[J].J Anesth,2010,24(1):24-30.
(收稿:2012-05-08 修回:2012-10-26)
(责任编辑 李文硕)
The Role of Dexamethasone on Morphine and Fentanyl Combined Intrathecal Preanalgesia Anesthesia after Hysterectomy
HUA Wei,ZHAO Jun,GAO Bao-zhu Department of Anesthesia,Tianjin Third Center Hospital,TianJin(300170),China
Objective To observe the clinical effect of dexamethasone on preventing postoperative nausea and vomiting(PONY)of morphine-fentanyl combined intrathecal preanalgesia anesthesia. Methods Forty se⁃lective hysterectomy with combined spinal-epidural anesthesia were randomized into 2 groups:groupⅠreceived morphine 0.5 mg+fentanyl 15 μg;groupⅡreceived morphine 0.2 mg+fentanyl 25 μg.Continuous epidural block was performed with 2%lidocaine.Dexamethasone 0.1 mg/kg was infused before incision. Results In IT1 group,postoperative 6-9 h time period had the highest PONV incidence and level,with significant differences(P<0.05).In incidence rate and level of nausea dur⁃ing 6、9、18 h time period were significantly differentbetween two groups(P<0.05). Conclusion Dexamethasone has a definite effect on preventing postoperative nausea and vomiting of morphine-fentanyl combined intrathecal preanalgesia anesthesia in hysterectomy.
Dexamethasone;morphine;fentanyl;intrathecal injection;postoperative nausea and vomiting
R971+.1
A
1007-6948(2012)06-0571-03
10.3969/j.issn.1007-6948.2012.06.010
天津市第三中心医院麻醉科(天津 300170)
高宝柱,E-mail:gbz1953@126.com
