脉络丛乳头状瘤的磁共振诊断(附10例报告)
2012-03-20朱宇辉蒋超梅向子云
朱宇辉 詹 勇 蒋超梅 周 洁 向子云
1.广东省深圳市龙岗区人民医院影像科,广东 深圳 518172 2.云南省曲靖市第一人民医院放射科,云南 曲靖 655000
目前为止,有关脉络丛乳头状瘤的MRI诊断报道不多,有些肿瘤由于发生部位、生长方式等酷似室管膜瘤和脑膜瘤,术前误诊率高。本文主要从脉络丛乳头状瘤的MRI表现探讨其诊断及鉴别诊断,目的在于提高对本病的认识。
1 材料与方法
1.1 一般资料 笔者搜集经手术及病理证实的脉络丛乳头状瘤10例,男3例,女7例,年龄10~65岁,中位年龄为42岁。主要临床表现:头痛6例,头晕3例,恶心、呕吐3例,行走不稳、复视、听力下降、视力下降各1例;病程最短1周,最长10年。
1.2 检查方法 10例患者均行MRI平扫及增强,检查设备使用GE Signa 1.5T或SIEMENS 1.5T机器进行扫描,头表面线圈,视野为30cm,行10mm层厚,间隔2mm扫描, T1WI (TR 500ms,TE 30ms), T2WI (TR 2000ms,TE 90ms),2~4次激励,矩阵256×256。常规SE T1WI、T2WI横断扫描加T1WI矢状扫描及FLAIR横断扫描,增强扫描采用Gd-DTPA,按0.1mmol/ kg给药,静脉注射后作横断面、矢状面、冠状面T1WI成像。
2 结 果
2.1 发病年龄和性别 本组病例发病年龄为10岁~65岁,中位年龄42岁;男3例,女7例。
2.2 病灶的生长部位 7例位于四脑室(70%),其中2例经右侧孔向右侧桥小脑角区(CPA)生长;3例位于侧脑室(30%),其中右侧脑室三角区、左侧脑室体及左侧脑室枕角各1例。
2.3 病灶的大小、形态、边界 本组病例最大径2.6~5.8cm,平均3.9cm。所有病例形态均不规则、边界清楚,边缘呈乳头状、分叶状或浅分叶状。
2.4 MRI表现 实性病灶9例,囊实性1例。平扫实性病灶信号均匀或稍不均匀;囊实性病灶实性部分、囊性部分信号均匀,实性部分位于病灶中心,囊性部分围绕病灶周边,囊内见分隔。实质性病灶或病灶的实性部分呈T1WI等低信号、T2WI等高信号、FLAIR等高信号9例;呈T1WI等高信号、T2WI及FLAIR等低信号1例,提示出血(出血的MRI表现与出血时间相关);病灶的囊性部分呈长T1低信号、长T2高信号,FLAIR高信号。增强后实性病灶或病灶的实性部分明显强化9例,调节窗宽窗位后仔细观察,内部可见多个颗粒状或桑椹样的不均匀强化区,1例实性出血病灶轻度不均匀强化,也未见颗粒状强化区。病灶的囊性部分及囊内分隔增强后未见强化。本组1例侧脑室三角区和1例侧脑室体病灶出现与邻近脉络丛组织相连的征象。
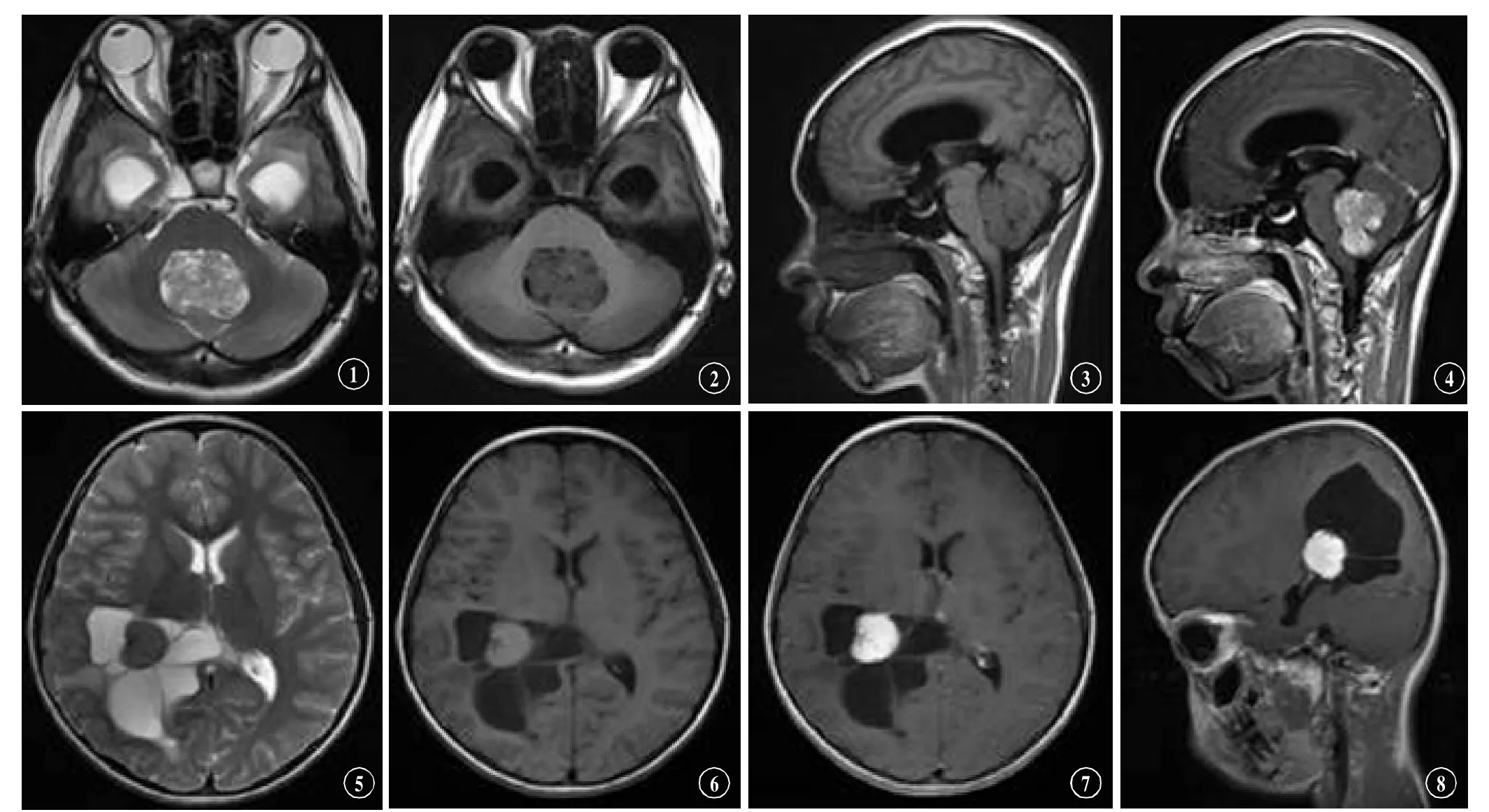
图1-4 为位于四脑室的脉络丛乳头状瘤同一病例,女性,43岁,病变呈实性,T1WI为等低信号,T2WI为等高混杂信号,增强扫描不均匀明显强化,可见呈颗粒状改变,病变以上脑室系统扩张明显。图5-8为位于右侧侧脑室三角区的脉络丛乳头状瘤同一病例,女性,10岁,病变呈囊实性,囊性为主,增强扫描实性部分明显强化。
2.5 病灶周围水肿、引起脑积水的情况 瘤周出现水肿3例;引起脑积水10例。
2.6 术前MRI诊断与手术及病理结果的对比
术前诊断正确3例(30%);误诊7例(70%),其中5例误诊为室管膜瘤,1例误诊为脑膜瘤,1例误诊为听神经瘤。
3 讨 论
脉络丛乳头状瘤是颅内非常少见的肿瘤, 约占颅内肿瘤的0. 4%~0.6%[3],起源于脑室脉络丛上皮细胞。男女发病率报道不一[1,5],本组病例中,男女比例为3:7。成人多发生于四脑室内,其次为侧脑室、三脑室及CPA,儿童多发生于侧脑室三角区[1],本组1例10岁儿童肿瘤位于右侧脑室三角区,其余均为成人,与文献报道相符;CPA脉络丛乳头状瘤多为四脑室肿瘤经侧孔直接蔓延而来[2],也可为单纯的CPA肿瘤,后者少见,后者可能起源于胚胎残余的脉络组织,也可能为第四脑室内脉络丛乳头状瘤经脑脊液向外种植转移而来[1]。本组前者出现2例,后者未出现,与文献报道相符[2]。
脉络丛乳头状瘤分化多属良性[2],本组所有病例都为WHO(2007版)分级[4]I级。肿瘤大体病理标本呈灰白或灰红色,血运丰富,表面呈乳头状、绒毛颗粒状,质软或稍韧。光镜下表现为单层或柱状立方上皮细胞围绕血管呈均一乳头状排列,无明显核异形及核分裂相。
总结本组病例及复习相关文献[1-8],笔者认为脉络丛乳头状瘤的MRI表现较具特征,平扫表现为脑室内乳头状或分叶状实性软组织肿块,信号基本均匀,增强后明显强化,调节窗宽窗位后仔细观察,瘤内可见细小颗粒状或桑椹样不均匀强化区,此为脉络丛乳头状瘤特征性征象,反映了病理上瘤细胞呈乳头状排列的特点;部分侧脑室肿块可见与邻近脉络丛组织相连,此征象以往文献未见报道,但是否也是脉络丛乳头状瘤的特征表现目前还不能定论;本组1例肿瘤增强后为轻度不均匀强化,原因可能是其内部出血所致。极少数脉络丛乳头状瘤表现为囊实性肿块,本组出现1例,位于右侧脑室三角区,实性部分位于肿瘤中心,信号均匀,增强后明显强化,可见颗粒状的强化特征,囊性部分位于肿瘤周边,见多个分隔,增强后无强化,既往文献也有报道[1,5,7],其发病部位、形态及影像表现与前报道极其相似。肿瘤的囊性部分有不同解读,有学者[6]认为是由于肿瘤分泌的液体通过肿瘤内的毛细血管进入脑室而造成肿瘤本身的囊性变;也有学者[11]认为是肿瘤引起的脑室扩大积水;少数学者[12]认为这种囊性部分是肿瘤内自发出血的结果。结合术中所见,笔者认为本组中病灶的囊性部分是扩大的侧脑室。
部分学者认为[13],一般偏良性的脑室内肿瘤,只有体积很大时才会压迫脑室壁,引起脑实质水肿,可能由于:①瘤体的机械压迫导致脑组织缺血缺氧或静脉回流障碍而产生水肿[9];②肿瘤使局部脑室压力增高致室管膜水肿或因脑脊液通过破裂的室管膜向白质逆流所致[10];③瘤细胞分泌的血管活性物质对通透性的改变所引起的作用不可忽视。本组中病例中3例出现瘤周水肿,其中最大径3cm以下1例,4cm以上2例,笔者观察肿瘤越大,可能引起瘤周水肿的几率就越大。
肿瘤引起脑积水常见,本组所有患者均出现不同程度脑积水。一般认为引起脑积水的原因有两种解释:一种是脑室内的病灶因其阻塞脑脊液循环通路而导致的梗阻性脑积水[7];另一种是因肿瘤分泌大量脑脊液致脑脊液量明显增多而引起的交通性脑积水[7]。本组2例四脑室经右侧孔向CPA生长的肿瘤,脑脊液循环通路未受阻塞,但均出现重度脑积水,是因肿瘤自身分泌过多脑脊液造成的交通性脑积水;其余8例出现的脑积水可能均是梗阻性的。
鉴别诊断:脉络丛乳头状瘤的鉴别诊断需结合患者的年龄、肿瘤发生的部位及肿瘤内部的细微结构特征。(1)发生在四脑室的脉络丛乳头状瘤主要需与室管膜瘤鉴别,两者均以成人发病多见,而室管膜瘤起源于脑室室管膜细胞,与脑室壁之间常有广基底相连或跨壁生长,肿瘤常浸润邻近脑实质[14,15],多合并囊变、钙化而致其信号混杂,增强后强化程度较脉络丛乳头状瘤轻。四脑室脉络丛乳头状瘤还应与髓母细胞瘤鉴别,髓母细胞瘤起源于小脑蚓部,多为15岁以前的儿童发病,病灶内常可见低信号的坏死囊变区,增强后中等强化,常没有脉络丛乳头状瘤明显,DWI明显高信号为其特征。脉络丛乳头状瘤与少数四脑室区实性血管母细胞瘤极其相似,也需鉴别,血管母细胞瘤起源于小脑半球,尽管称为“实性”,但均能见到或大或小的囊,且T2WI加权及增强扫描病灶内或其周围均可见流空血管影,而脉络丛乳头状瘤MRI平扫及增强都未能见到流空血管。(2)发生在侧脑室的脉络丛乳头状瘤主要与该部位的脑膜瘤进行鉴别,两者均好发于三角区,但侧脑室脑膜瘤成人好发,边缘规整光滑,信号均匀,T1WI呈低信号,T2WI呈等低信号,增强后明显均匀强化,很少引起交通性脑积水。侧脑室脉络丛乳头状瘤还应与侧脑室室管膜瘤鉴别,两者均好发于儿童,但信号及强化特点完全不同,鉴别要点同四脑室。(3)发生在CPA的脉络丛乳头状瘤需要与听神经瘤和该部位的脑膜瘤鉴别:听神经瘤常因发生明显囊变而信号不均匀,常引起内听道扩大,并可见一蒂突入内听道,一般不引起脑积水;脑膜瘤边缘光滑,信号均匀,常以宽基底与邻近脑膜相连,增强后明显均匀强化,可见“脑膜尾征”,引起脑积水非常少见。
综上所述, 脉络丛乳头状瘤MRI增强后病灶内部出现颗粒状强化为其特征,如果能更仔细的观察图像,并结合发病部位、患者的年龄等进行鉴别,应该可以提高诊断的正确率。
1.朱明旺,戴建平,何志华,等. 脉络丛乳头状瘤的MR、CT诊断[J]. 中华放射学杂志,1997,31:690-693.
2.鱼博浪.中枢神经系统CT和MRI鉴别诊断[M]. 西安:陕西科学技术出版社,2005:322-324.
3.Osborn AG. Handbook of Neuroradiology[M]. St Louis: Mosby,1991:429-436.
4.周桥. WHO中枢神经系统肿瘤分类(2007)评介[J]. 中华病理学杂志,2008,37(1):5-7.
5.陈晓东,王伟民,张伟,等.不典型脉络丛乳头状瘤1例:临床及病理研究[J]. 中国微侵袭神经外科杂志CMINSJ),2008,13(6):207-209.
6.关长群,刘雪虹,唐谊海,等.脉络丛乳头状瘤的CT及MRI表现与病理——超微结构和免疫组化研究( 附18例报告)[J]. 中国医学影像技术,2001,17(3):219-220.
7.漆松涛,龙浩,潘军,等. 脉络丛肿瘤临床特点分析[J]. 中国临床神经外科杂志,2007,12(5):278-280.
8.杜柏林,吴佐林,钱曾,等.儿童脉络丛乳头状癌的影像诊断[J]. 临床放射学杂志,2005,24(7):634-636.
9.罗健君,孙兮文,冯晓源,等. 侧脑室脑膜瘤的CT和MRI诊断[J]. 中国医学计算机成像杂志,1997,4:221.
10.吴恩惠,汤育三,张云亭,等.脑室肿瘤的CT诊断[J].中华放射学杂志,1987,21:325.
11.陈晓东,王伟民,张伟,等.不典型脉络丛乳头状瘤1 例:临床及病理研究[J]. 中国微侵袭神经外科杂志CMINSJ,2008,13 6):207-209.
12.Talacchi A, De Micheli E, Lombardo C, et al. Choroid plexus papilloma of thecerebellopontine angle:a twelve patient series[J]. Surg Neurol,1999,51:621-629.
13.罗健君,张闽光,须同禄,等.侧脑室肿瘤的CT和MRI诊断[J].中国临床医学影像杂志,2001,12:229-232.
14.薛惠.侧脑室肿瘤的MR诊断及鉴别[J]. 中国CT和MRI杂志, 2011,09(5):39-40.
15.吕国士,许乙凯.侧脑室室管膜瘤MRI表现特征及其鉴别诊断[J]. CT理论与应用研究,2007,16(4):51-55.
