开颅术后颅内感染危险因素分析
2012-01-24王建宝武曰才李长茂
王建宝,雷 鸣,武曰才,李长茂
颅内感染(intracranial infection,ICI)是颅脑术后常见的并发症之一,感染发生率为0.20%~27.59%[1-3]。2004年1月—2011年1月我科共行颅脑手术1 563例,术后发生ICI 102例,感染率为6.53%。现对ICI的危险因素进行分析如下。
1 资料与方法
1.1 临床资料 1 563例开颅术患者,男1 138例,女425例;年龄4岁~82岁,平均37.75岁;急诊手术1 100例,常诊手术463例;闭合性颅脑损伤手术683例,开放性颅脑损伤491例,高血压脑出血血肿清除术307例,颅内肿瘤切除术82例;幕上手术1 287例,幕下手术276例;全麻手术1 216例,局麻手术347例;术中行硬脑膜减张缝合术348例;术后发生脑脊液切口漏129例;术前和/或术后使用糖皮质激素377例;并发糖尿病者62例。
1.2 手术时间 手术时间1h~7h,平均2.7h,其中≤2h558例,2h~4h904例,≥4h101例。
1.3 术后留置引流管 术后留置引流管1 235例,留置引流管时间≤2d464例,留置引流管时间2d~4d528例,留置引流管时间≥4d243例;未置引流管328例。
1.4 ICI诊断标准 参照卫生部《医院感染诊断标准(试行)》[4]执行。临床上有发热、头痛、颈强直等ICI的症状和体征;脑脊液中白细胞>10×106/L,其中多核白细胞>50%,血中白细胞>10×109/L,脑脊液中糖定量<400mg/L,蛋白定量>0.45g/L;脑脊液细菌培养呈阳性结果;有肯定的感染原因,如脑脊液漏等。凡具备第3条者可确定诊断,如脑脊液细菌培养阴性者需综合其余各条。
1.5 统计学处理 采用SPSS 13.0分析,计数资料比较采用χ2检验。
2 结 果
2.1 手术病种与ICI的关系 高血压脑出血术后ICI发生率与闭合性颅脑损伤术后ICI发生率无统计学意义(P=0.164);开放性颅脑损伤术后ICI发生率较闭合性颅脑损伤高(P=0.021);颅内肿瘤术后ICI发生率较闭合性颅脑损伤高(P=0.017)。颅内肿瘤术后ICI发生率与开放性颅脑损伤术后ICI、高血压脑出血术后ICI发生率无统计学意义。详见表1。
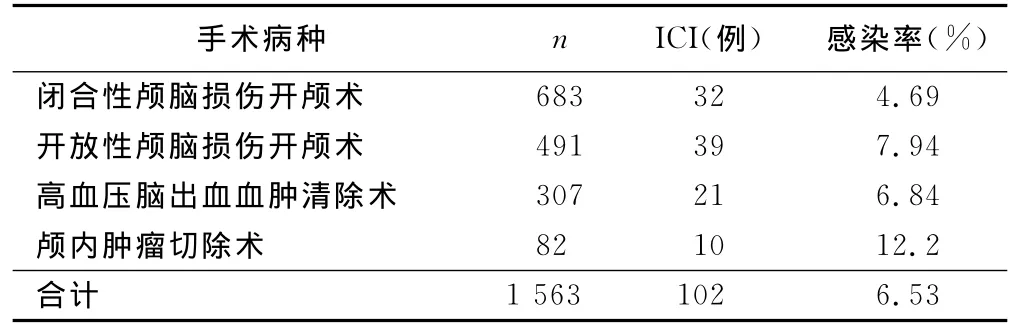
表1 手术病种与术后ICI的关系
2.2 手术类型与术后ICI的关系 急诊手术术后ICI发生率较常诊手术高(P=0.039)。详见表2。
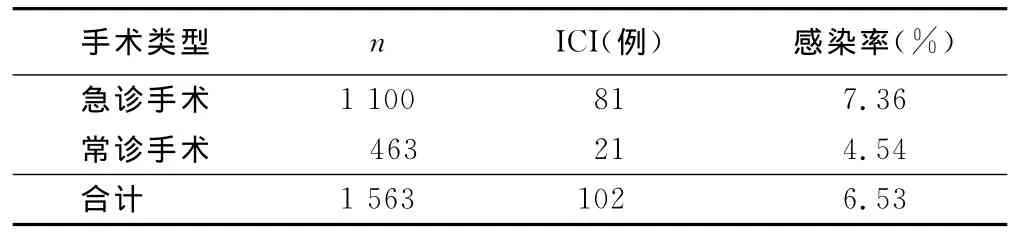
表2 手术类型与ICI的关系
2.3 手术时间与ICI的关系 随着手术时间的延长,感染率逐步增高,≤2h组与2h~4h组ICI发生率有统计学意义(P=0.0 3 6);2h~4h组与大于4h组间亦有统计学意义(P=0.005)。详见表3。

表3 不同手术时间与ICI的关系
2.4 术后颅内留置引流与ICI的关系 术后留置引流管组ICI发 生率7.37%,未留置引流管组ICI发生率3.35%(P=0.019);随着引流管留置时间延长,ICI发生率逐步增高,组间ICI发生率有统计学意义(P=0.007)。详见表4。
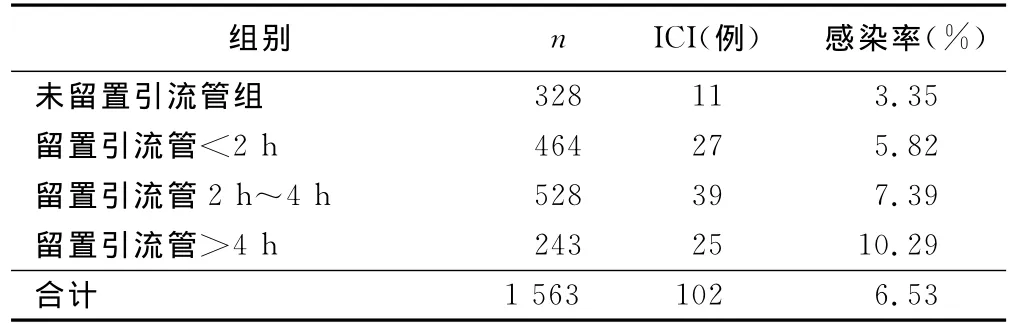
表4 术后颅内留置引流时间与ICI的关系
2.5 手术部位与ICI的关系 幕下手术ICI发生率较幕上手术ICI发生率高(P=0.032)。详见表5。
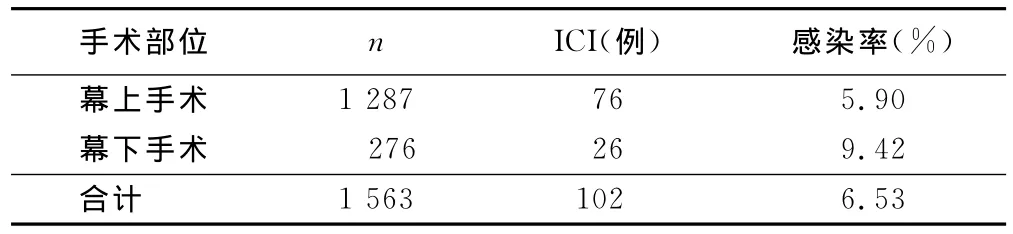
表5 手术部位与ICI的关系
2.6 其他易感因素与术后ICI的关系 术后脑脊液漏组ICI发生率为11.63%,无脑脊液漏组ICI发生率为6.07%(P<0.05);硬脑膜减张缝合组ICI发生率为4.23%,未行硬脑膜减张缝合组ICI发生率为7.26%(P<0.05);合并糖尿病组ICI发生率为14.81%,无糖尿病组ICI发生率为6.23%(P<0.05)。麻醉、年龄、术中使用抗生素及糖皮质激素使用四因素在术后ICI发生率上无统计学意义。详见表6。
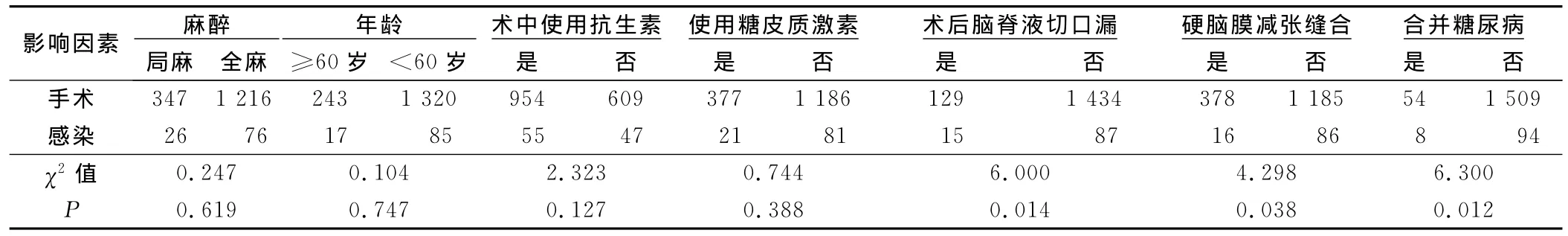
表6 多种易感因素与术后ICI的关系例
3 讨 论
开颅术后ICI的危险因素有10余种,从疾病及手术各个细节进行分析,各家报道不同[5,6]。
3.1 疾病种类与ICI 本组病例开放性颅脑损伤及颅内肿瘤术后ICI发生率均较闭合性颅脑损伤高;开放性颅脑损伤术区往往存在不同程度的污染,术前颅内外存在开放性通道,致病菌和/或条件致病菌逆行入颅,增加了ICI发生机会;颅内肿瘤手术多较为复杂,手术时间长,手术器械多,尤其是颅底手术,损伤大、出血多,均增加了发生ICI的风险。刘窗溪等[7]报道高血压脑出血术后ICI发生率高于平均水平,考虑高血压脑出血患者多系中老年人,自身机体抵抗力弱,意识障碍深,存在多种并发症及合并症,增加了ICI的风险。
3.2 手术类型与ICI 急诊手术是导致ICI的相关危险因素之一[1,6]。本组病例急诊手术后ICI的发生率高于常诊手术(P<0.05)。在急诊条件下施行手术,可出现术前皮肤清洁不充分、存在开放性创口、病情急而导致操作不规范等问题,削弱了抗灭菌效果,手术局部皮肤防御性及应激状态下机体抵抗力均下降,容易引起ICI的发生。
3.3 手术部位与ICI 王晓红等[8]提出后颅窝部位手术后颅内感染发生率是大脑半球手术的3倍,俞月琴等[9]报道幕下后颅窝手术ICI发生率为50%;原因与后颅窝解剖结构复杂,手术部位显露困难,手术操作时间长等有关。本组病例幕下开颅术后ICI的发生率高于幕上手术(P<0.05),与文献相符。
3.4 手术时间与ICI 多数文献[2,3,5,6,9-12]报道手 术 时间是ICI的主要危险因素,且随着手术时间延长,感染机会相应大幅增加。靳桂明等[9]查阅相关46篇文献,提示,开颅术后发生ICI构成比最高的是手术时间>4h,占54.81%;本病例手术时间≥4h组ICI发生率为1 4.8 5%,明显高于手术时间≤2h组(4.30%)及2h~4h组(6.97%、P<0.05)。手术时间延长,预示手术复杂、繁琐,损伤大、出血多,术野暴露于空气中的时间长,这均可增加ICI的机会。
3.5 颅内引流与ICI 颅内引流是术后ICI的独立危险因素之一[11,12],引流的存在,导致颅内与外界相通,细菌可经头皮切口处逆行而上,若引流管护理不注意无菌操作及引流液返流均可增加ICI机会。有报道围术期调查[13],外引流管细菌检测抽样阳性率50.0%,术后颅内感染检出细菌与所用引流管检出细菌一致。开颅术后尽量不放置颅内引流,若需放置,引流时间一般24h~48h,若留置时间进一步延长,ICI机会明显增加。本组病例显示开颅术后留置引流管组ICI发生率与未留置引流管组比较明显提高(P<0.05);留置引流≤2d组、2d~4d组、≥4d组ICI发生率呈递增趋势(P=0.007)。
3.6 糖尿病ICI 糖尿病导致患者机体免疫功能缺陷,同时多数存在微循环障碍与神经系统障碍,宿主对炎症反应及创伤的愈合延缓,抗感染机能受到影响,临床容易出现感染,且感染较难控制。本组病例显示合并糖尿病组ICI发生率是无糖尿病组的2倍,有统计学意义(P=0.012)。
3.7 其他因素与ICI 凡有脑脊液漏者,不论是解剖结构异常、外伤还是开颅术后,ICI的发生率都明显增加[14,15]。本组病例显示,术后存在脑脊液切口漏患者ICI发生率是无脑脊液切口漏的2倍(P=0.014)。本组病例行硬脑膜减张缝合病例组ICI发生率明显低于未行硬脑膜减张缝合组(P=0.038)。术中行硬脑膜减张缝合,恢复正常的解剖层次,增加防范脑脊液漏及病菌逆行入颅的机会,降低ICI发生。本组病例麻醉、年龄、术中抗生素使用及糖皮质激素使用四因素对ICI发生率无统计学意义。
开颅术后ICI的临床研究不断增加,但临床设计、研究方法、样本数量、观察指标及参数、结论等不尽相同,故有必要制定统一的研究方法及观测指标,为临床提供防治术后感染的科学依据。
[1]靳桂明,董玉梅,余爱荣,等.开颅手术后颅内感染流行病学调查的荟萃分析[J].中国临床神经外科杂志,2007,12:149-151.
[2]Reichert MC,Medeiros EA,Ferraz FA.Hospital-acquired meningitis in patients undergoing craniotomy:Incidence,evolution,and risk factors[J].Am J Infect Control,2002,30(3):158-160.
[3]Korinek AM,Golmard JL,Elcheick A,et al.Risk factors for neurosurgical site infections after craniotomy:A critical reappraisal of antibiotic prophylaxis on 4,578patients[J].Br J Neurosurg,2005,19(2):155-156.
[4]安得仲.神经系统感染性疾病诊断与治疗[M].北京:人民卫生出版社,2005:319-411.
[5]Kourbeti IS,Jacobs AV,Koslow M,et al.factors associated with post-craniotomy meningitis[J].Neurosurgery,2007,60(2):317-319.
[6]陈雪江,时毅敏,梁荣芳,等.颅脑手术后颅内感染相关危险因素分析与防治对策[J].华北煤炭医学院学报,2008,10(1):9-10.
[7]刘窗溪,万登济,李健龙,等.颅脑术后颅内感染临床分析[J].中华医院感染学杂志,2000,10(1):4-6.
[8]王晓红,靳桂明,吴笑春.成人肺部感染患者健康住院费用Logistic回归分析[J].中华医院感染学,2004,14(11):1229-1231.
[9]俞月琴,周小平,周丽霞,等.神经外科择期手术病人的颅内感染的追踪调查[J].中华医院管理杂志,1995,11(12):739-740.
[10]靳桂明,董玉梅,张瞿璐,等.开颅手术后颅内感染相关危险因素的Logistic回归分析[J].中国临床神经外科杂志,2008,3(13):149-151.
[11]任玲,周宏,茅一平,等.神经外科手术患者医院感染目标性监测及感染相关危险因素分析[J].中国感染控制杂志,2006,5(2):120-123.
[12]Kourbeti IS,Jacobs AV,Koslow M.Risk factors associated with post-craniotomy meningitis[J].Neurosurgery,2007,60(2):317-325.
[
13]赵新亮,申长虹,甑自刚.神经外科术后颅内感染的临床研究[J].中华医院感染杂志,2006,16(3):277-280.
[14]van Aken MO,deMarie S,van derLely AJ,et al.Risk factors for meningitis after transsphenoidal surgery[J].Clin Infect Dis,1997,25(4):852-854.
[15]江玉泉,徐卫萍,吴承远.颅脑手术后发生颅内感染的危险因素探讨[J].山东大学学报(医学版),2003,41(6):689-691.
