造影剂对食管癌调强放疗计划的影响
2012-01-19林志安张清罗侯如蓉潘惠敏
林志安 张清罗 侯如蓉 潘惠敏
我们对10例食管癌分别采用增强造影与平扫设计调强计划,旨在探讨是否可以直接在增强CT上设计食管癌调强放疗计划。
1 资料与方法
1.1 一般情况
2011年11月~2012年2月,我科收治10例食管癌患者,均经病理检查证实,中位年龄65.8岁,食管肿瘤中位长度5.2 cm。
1.2 CT扫描
患者先行螺旋CT扫描,采用Siemens公司85 cm大孔径 CT 模拟定位机定位。患者取仰卧位,双臂上抬交叉置于额顶。按放疗体位用体部固定器固定。扫描层厚3 mm、层间距3 mm。扫描范围:上界至环状软骨,下界至肝脏下缘。吸气后屏气进行CT扫描。再经手臂静脉以自动泵2.5 ml/s注射造影剂60 ml(碘普罗胺,广州先灵药业有限公司,批号:880A),待感兴趣区(一般选降主动脉)达到100 HU后,嘱患者屏气再进行扫描。
1.3 靶区勾画
扫描后两套CT图像由专用网络传输至Varian的Eclipse工作站(version 7.0)分别三维重建,将两套CT图像进行影像融合。融合后先在增强CT图像上,由放疗医师参考ICRU第50、62号报告勾画出食管肿瘤GTV、临床靶区CTV和危及器官OAR。GTV为可见肿瘤;CTV包括GTV上端3 cm、下端4 cm食管及相应的食管旁淋巴结和相应的纵隔淋巴引流区。危及器官包括脊髓、心脏、气管、左右肺组织。将GTV、 CTV向三维方向外放5 mm为相应的PTV,危及器官不加外放。将增强影像上勾画好的靶区和危及器官复制黏贴至平扫的影像上。
1.4 计划设计及要求
处方剂量GTV~PTV为6 300 cGy,CTV~PTV为5 400 cGy。所有计划都在工作站上完成。对每个患者先设计平扫影像上的计划。计划射野数目5个,射野角度为0°、70°、140°、220°、300°。采用varian 2300加速器6 MVX 线静态调强,卷积迭代优化并用等效TAR进行不均匀性修正,计划要求95%PTV达到处方剂量,靶区外不能出现大于110%剂量,肺的V20<30%,V30<20%,脊髓最高剂量<4 200 cGy。计划完成后,将该计划保存为模板,该优化条件保存。
打开增强影像,插入前面保存的模板。模板使射野条件完全一致,处方剂量、计算方法一致,将射野铅门固定一致后,调入前面保存的优化条件,进行同样的优化,得到增强影像的计划。
1.5 分析指标
靶区的分析指标是最大剂量、最小剂量、平均剂量、中位剂量、均匀性指数、适形度指数。正常组织的分析指标是平均剂量和受到特定剂量水平照射的体积百分比。均匀性指数(HI,homogeneity index)计算公式[1]为:HI=(D2%-D98%)/D50%,其中D2%为≤ 2%PTV接受的剂量;D98%为98%PTV接受的最低剂量;HI值越低(即越接近0),表示靶区剂量均匀性越好。适形度指数(CI,comfomity index)计算公式[1]为:CI=(VT,ref/VT )× (VT,ref/Vref),其中VT,ref 为参考等剂量线面所包绕的靶区体积;VT为靶区体积;Vref 为参考等剂量线面所包绕的所有区域的体积[2]。
1.6 统计学方法
应用SPSS 15.0软件配对t检验分析两组间的差异,P<0.05为有统计学意义。
2 结果
2.1 CT值变化
增强影像选取的是动脉期图像,CT值的改变见表1。心脏、纵隔大血管CT值增大明显,肿瘤CT值有所增大,肺部、脊髓等造影剂尚未到达,CT值增大不明显。
2.2 PTV剂量及照射时间的比较
2种放疗计划PTV剂量分布情况见表2。 D2%是指2%PTV内接受的剂量,代表PTV的最大剂量;D98%是指≥98%PTV 体积接受的剂量,代表PTV的最小剂量;Dmean为平均剂量;D50%代表50%体积的PTV所接受的剂量,即中位剂量。增强影像计划中靶区剂量较平扫计划高。其中D2%增加[(31.50±17.81)cGy],D98%增加[(30.60±15.93)cGy],Dmean增加[(28.91±14.86)cGy],D50%增加[(28.13±18.49)cGy]。MU代表照射时间,两者差异无统计学意义。
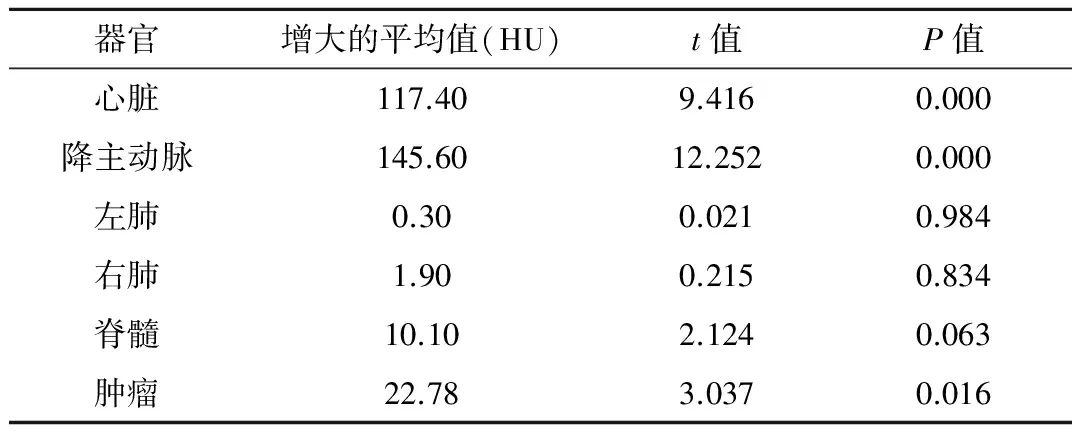
表1 2种计划影像CT值比较
2.3 靶区的适形度指数、均匀性指数比较
增强影像计划及平扫计划适形度指数分别为0.54、0.53,两者比较差异无统计学意义(t=0.548,P=0.597)。均匀性指数2种计划分别为0.079、0.079,两者比较差异无统计学意义(t=1.694,P=0.125)。
2.4 危及器官剂量的比较
由表3可知,双肺V5及平均剂量、心脏V30及平均剂量2个计划比较差异有统计学意义。增强影像计划中双肺平均剂量增加[(23.87±6.18)cGy],心脏平均剂量增加[(53.21±20.07)cGy]。双肺V20、V30及脊髓最大剂量比较差异无统计学意义。
3 讨论
靶区的确定是食管癌放射治疗的关键环节之一,而影像学是食管癌放疗靶区确定的主要依据。尽管目前有PET-CT可以提高食管癌靶区勾画的精确度[2],但受制于机器设备及价格,PET-CT检查尚不能在大多数放疗单位开展。多数单位放疗是应用以CT为基础的影像技术。
目前的放疗计划系统都是基于CT模拟定位设计的,CT值反应了X射线在人体内不同密度组织的线性衰减,因此可以建立CT值与相对电子密度的数据。计划系统根据所建立的CT值—相对电子密度曲线,由CT值就可以得到组织横截面的不同组织的相对电子密度分布情况,从而进行准确的剂量计算和组织不均匀性的修正。CT值的检测受多种条件影响[3],对此我们采用一致的CT工作参数和图像采集方式,避免其他因素引起CT值的差异。
为更加清楚地区别病变组织、淋巴结与正常血管,显示病变范围和性质,在食管癌的CT模拟定位时常使用增强扫描。造影剂经静脉进入心脏、纵隔大血管及各个器官,使各器官的CT值增大而改变其相对电子密度。陈立新等[4]测量不同浓度造影剂水溶液的CT值改变及相应的等效密度,造影剂浓度增加时,其CT密度值增大,相对应的物理密度增大。造影剂的浓度与CT值成正比关系。只有造影剂浓度下降到1%以下时,对密度的影响才可基本忽略。

表2 2种计划靶区剂量分布比较

表3 2种计划危及器官受量比较
本研究发现,选择动脉期增强影像心脏及纵隔血管CT值增加明显,基本在150~200 HU左右。在原增强CT上设计的调强放疗计划,实际放疗中患者造影剂已被代谢排出体外,放疗计划剂量与患者实际接受的剂量存在差异。杨晓霞等[5]认为增强CT影像对射野等中心点剂量计算有差异。我们研究结果显示,按增强影像设计食管癌的调强放疗计划,靶区剂量较平扫计划高,但实际放疗剂量平均只减少30 cGy。从剂量学角度看,这可能对食管癌临床放疗疗效影响相对较小。
在正常器官的受量上,脊髓的最大剂量2种计划比较无统计学差异。肺V20、V30被认为是与放射性肺损伤发生相关的重要因子,2种计划中肺V20、V30无差异。增强影像计划中双肺平均剂量增加23.87 cGy,心脏平均剂量增加53.21 cGy,提示实际放疗过程中患者的双肺、心脏受量更小,这对于减少肺和心脏的放射性损伤更有利。
综上所述,CT增强扫描可以更准确勾画靶区,应用于调强放疗计划设计对剂量有影响,但影响较小,可以直接在增强影像上设计放疗计划。
[1] 蒋治勤,蒋国梁.食管癌束流调强与三维适形放疗计划设计的比较〔J〕.中国癌症杂志,2007,17(7):578.
[2] 邢 军,李建斌,刘 娟,等.PET-CT图像融合在食管癌精确放疗中的应用〔J〕.实用癌症杂志,2007,2(3):290.
[3] 祁振宇,黄劭敏,邓小武.放疗计划CT值的校准检测及其影响因素分析〔J〕.癌症,2006,25(1):110.
[4] 陈立新,李文杰,黄晓延,等.治疗计划系统中CT值及图像质量保证的若干问题讨论〔J〕.中国医学物理学杂志,2003,20(4):193.
[5] 杨晓霞,胡 南.三维治疗计划中增强扫描影像对剂量分布的影响〔J〕.实用诊断与治疗杂志,2005,19(4):275.
