双胎妊娠一胎宫内死亡的期待治疗及母儿预后
2011-09-18许雅娟李根霞
许雅娟,李根霞
郑州大学第三附属医院妇产科郑州 450052
(2010-02-26收稿 责任编辑 李沛寰)
国内首个关注复杂性双胎问题的专业会议即“复杂性双胎问题国际高峰论坛”于 2010年 2月在上海举行,讨论了如双胎一胎死亡、发育不平衡、一胎畸形、一胎无心等双胎特有的一些并发症的诊断、处理及预后,掀起了国内双胎研究的热潮。双胎妊娠一胎宫内死亡(single intrauterine fetal demise,sIUFD)是一种少见的妊娠并发症,sIUFD对另一存活胎儿及母体会产生何种影响及其治疗方法是产科医师十分关心的问题。作者对 20例双胎 sIUFD患者的临床资料进行回顾性分析,旨在探讨双胎 sIUFD的原因及对母儿的影响。
1 临床资料
1.1 一般资料 郑州大学第三附属医院 2002年 1月至 2008年 1月住院的双胎妊娠患者 462例,其中sIUFD 20例(4.3%)。双胎 sIUFD孕妇年龄 25~37(29.4±3.1)岁,经产妇 9例,初产妇 11例;发现死胎的孕周为 21周 ~38周+4d,<28周者 7例,≥28周者 13例;19例在收住院时有一胎儿死亡,1例因一胎儿宫内窘迫收住院 10 d后死亡,均经 B超检查证实;除 1例孕 21周因双胎输血综合征(TTTS)引产,3例入院当天分娩,其余 16例均给予期待治疗。19例新生儿分娩孕周为 29周+3d~38周,早产 4例,其中 13例转入新生儿重症监护室(NICU)观察,1例 TTTS抢救无效死亡,余 18例新生儿存活。产后检查胎儿、胎盘、胎膜和脐带,20例中单绒毛膜 13例,双绒毛膜 7例。
1.2 期待治疗 每 3~7 d行母体凝血功能测定 1次,包括血小板计数及血凝分析,每 1~4周行 B超检查 1次,了解宫内存活胎儿的生长发育情况及羊水、胎盘情况,孕周超过 32周者,定时行胎心监护。
1.3 分组方法 根据临床症状、B超检查及产后死胎的身长体质量估计 sIUFD时间,将孕妇分为 <4周组(8例)和≥4周组(12例),观察 2组孕妇的凝血功能。19例新生儿按分娩孕周分为 28~34周组(7例)和≥34周组(12例),观察新生儿预后指标。主要分析指标包括双胎类型、sIUFD孕周、死亡原因、初诊孕周、终止妊娠的孕周和方式、孕周延长时间、孕妇终止妊娠前凝血功能及血小板计数、存活儿的出生体质量、NICU住院时间及预后。
1.4 统计学处理 用 SPSS 11.0分析,2组孕妇血小板计数及血凝数据的比较采用两独立样本的 t检验;2组新生儿出生体质量及 NICU住院时间的比较采用两独立样本 t检验,采用确切概率法比较新生儿窒息率,检验水准 α=0.05。
2 结果
2.1 双胎 sIUFD原因 脐带因素占 35%(7/20),其中脐带帆状附着 3例,脐带扭转 2例,脐带死结 1例,脐带过细 1例;TTTS占 10%(2/20);胎儿畸形占 15%(3/20);母体全身性疾病占 25%(5/20),其中子痫前期 4例,妊娠期糖尿病 1例;原因不明3例。
2.2 双胎 sIUFD时间对孕妇凝血功能的影响 见表1。
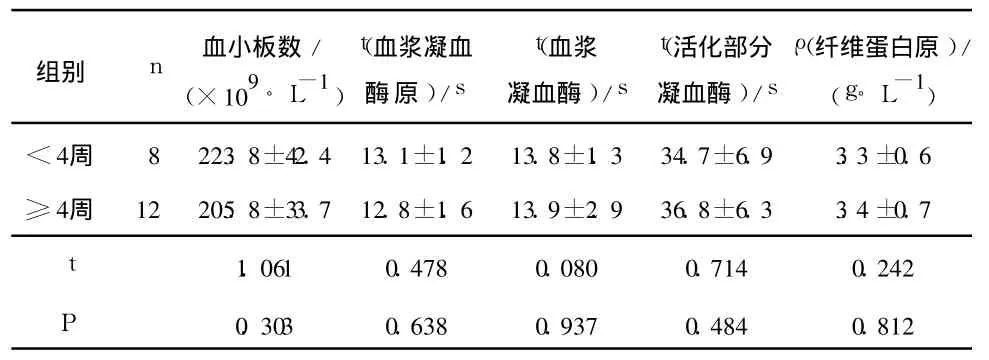
表 1 不同sIUFD时间孕妇凝血功能的比较
2.3 双胎 sIUFD孕妇分娩孕周对新生儿预后的影响 20例经阴道分娩 4例(20%),剖宫产 16例(80%)。其中有剖宫产指征的 9例,包括胎儿宫内窘迫 4例、子痫前期 4例、中央性前置胎盘 1例。双胎sIUFD孕妇分娩孕周对新生儿预后的影响见表2。

表2 不同孕周终止妊娠的新生儿预后比较
3 讨论
3.1 双胎 sIUFD原因分析 双胎 sIUFD在双胎妊娠中的发生率为 3.5%~24.8%[1-2],该研究中为4.3%。一般认为[3]sIUFD发生率单卵双胎多于双卵双胎,该组经超声检查确定 20例中单卵双胎 13例。因胎儿死亡后自溶,组织结构难以辨认,胎盘也发生改变,故难以判断胎儿死亡的确切原因。该组中死胎发生的可能原因依次为脐带因素、胎儿畸形、TTTS及母体全身性疾病等。
脐带因素:该研究中 7例存在脐带异常,发生率最高,与文献报道一致[1,4]。其中脐带帆状附着者 3例,脐带扭转 2例,脐带死结 1例,脐带过细 1例。脐带扭转均为近脐轮处扭转变细,致脐血管严重狭窄,血流阻断可造成胎儿死亡,脐带扭转的原因可能与局部 Wharton's胶发育薄弱或胎动过频有关。
TTTS:文献[2-6]报道,TTTS是双胎 sIUFD的主要原因之一,该组资料根据胎儿死亡前或死亡早期B超检查结果及产后胎儿、胎盘情况诊断 TTTS 2例。TTTS时两个胎儿胎盘存在动静脉吻合,动脉侧胎儿成为供血者,出现血容量过少、贫血、羊水过少、发育迟缓,严重者死亡。
子痫前期、妊娠期糖尿病等母体全身性疾病及胎儿发育异常也与 sIUFD有关。
3.2 双胎 sIUFD对母体凝血功能的影响 中、晚期双胎妊娠 sIUFD的期待治疗中往往担心死胎滞留后会释放促凝物质,引起母体凝血功能障碍。有文献[5-6]报道,双胎 sIUFD很少或几乎不影响母体的凝血功能,这些报道中期待治疗的时间为 1~8周,多数超过 3周。作者也发现,20例孕妇均未发生弥漫性血管内凝血,双胎 SIUFD时间 <4周及≥4周的孕妇凝血功能及血小板计数均无明显差异。但期待治疗中仍应严密监测母亲的凝血功能及胎儿情况,积极促进胎肺成熟,至胎儿达到成熟或母儿出现异常情况时,及时终止妊娠。
3.3 双胎 sIUFD对存活儿的影响 双胎 sIUFD对存活儿的影响与双胎种类有关,双绒毛膜双胎活胎预后较单绒毛膜双胎预后好,因单绒毛膜双胎易发生 TTTS,存活儿死亡的危险大[7],其机制可能与死胎释放促凝血蛋白进入存活胎儿的血循环,导致活胎发生慢性弥漫性血管内凝血;活胎也可因向血压为零的死胎灌注血液,迅速发生贫血和低血压而致脑瘫。该组有 2例为 TTTS,存活儿均预后不良,另18例新生儿均存活。作者认为,TTTS是单绒毛膜双胎 sIUFD存活儿预后不良的一个重要原因。
3.4 终止妊娠时机及方式 Gall等[8]认为单卵双胎期待治疗达 33周可考虑终止妊娠,双卵双胎可观察治疗到 36周终止妊娠。该研究发现新生儿出生体质量随终止妊娠孕周的增加而增高,且 34周以后终止妊娠的新生儿住 NICU的时间明显缩短,新生儿抢救及住院费用降低。所以作者认为发现双胎sIUFD,孕周在 34周以前应在严密监测母儿情况积极促进胎肺成熟的基础上尽量延长孕周至 34周,提高新生儿存活率,降低新生儿抢救费用。但若双胎sIUFD不足 34周而有严重威胁母亲和存活胎儿的并发症存在时,也可立即终止妊娠。
分娩方式可选择自然分娩,有产科指征的可行剖宫产。该研究中 80%选择了剖宫产,原因是防止宫缩时更多的死胎分解物进入母体。
[1]苏琦枫.双胎之一胎死宫内原因监测与处理[J].中国实用妇科与产科杂志,2002,18:75
[2]Woo HH,Sin SY,Tang LC.Single fetal death in twin pregnancies:review of the maternal and neonatal outcomes and management[J].Hong Kong Med J,2000,6(3):293
[3]王淑贞.实用妇产科学[M].北京:人民卫生出版社,2000:267
[4]Liu S,Benirschke K,Scioscia AL,et al.Intrauterine death multiple gestation[J].Acta Genet Med Gemellol,1992,41(1):5
[5]王志坚,李宏,柳美莲.双胎妊娠中晚期一胎儿宫内死亡 13例临床分析[J].中国妇幼保健,2008,23(11):1481
[6]刘国莉,赵耘,王山米.影响双胎之一胎死宫内母儿预后的相关因素分析[J].北京医学,2007,29(1):28
[7]Saito K,Ohtsu Y,Amano K,et al.Perinatal outcome and management of single fatal death in twin pregnancy:a case series and review[J].J Perinat Med,1999,27(6):473
[8]Gall SA.Ambulatory management of multiple gestation[J].Clin Obstet Gynecol,1998,41(3):564