15例鼻咽癌放疗后放射性脑坏死的临床分析
2011-05-30高云生吴永如许婷婷应红梅朱国培张有望胡超苏
高云生 吴永如 许婷婷 应红梅 朱国培 张有望 胡超苏
复旦大学附属肿瘤医院放疗科,复旦大学上海医学院肿瘤学系,
复旦大学鼻咽癌诊治中心,上海 200032
放射治疗是鼻咽癌主要的治疗方法之一,常规分割的二维技术及综合治疗在晚期鼻咽癌中应用,使鼻咽癌患者的疗效有了一定程度的提高[1-3]。但二维技术难以对正常组织进行充分的保护,尤其是在局部晚期患者中为提高疗效而采取的放化综合治疗及提高局部剂量的措施,都会增加正常组织的后期损伤[4-6]。为此我们分析了本院门诊15例初治鼻咽癌发生放射性脑坏死的临床特征。
1 资料和方法
1.1 临床资料
回顾性分析1992—2007年本院门诊15例经病理证实的初治鼻咽癌患者。15例患者的临床资料见表1。
1.2 治疗方法
单纯放疗5例,有10例接受以顺铂(DDP)为基础的化疗:DDP单药40 mg/m2,每周1次,6~7次,共计3例;PF(DDP+氟尿嘧啶)方案诱导2个疗程+PF方案辅助化疗3~4个疗程5例,GP(吉西他滨+DDP)方案诱导加辅助化疗2例。鼻咽原发病灶主要采用60Co、6MV-线常规分割照射2 Gy/f,总剂量64~76 Gy,中位剂量74 Gy。有2例患者给予后装加量,分别为10 Gy1次、20 Gy2次,后装治疗2次的患者外照射剂量为64 Gy。颈部放射源用60Co、180 KV X线和9 MeV电子束,N0患者仅照射上颈部,有颈部转移者照射全颈,预防剂量50~55 Gy,根治剂量60~68 Gy。
1.3 统计学处理
观察起点自放射治疗开始日起算。应用SPSS 13.0软件包进行统计分析,Cox风险比例模型估计放射性脑损伤的发生率,Mann-Whitney Test双尾检验来分析单纯放疗与放化综合治疗患者脑坏死发生时间的差异。
2 结 果
2.1 放射性脑坏死发生情况
15例患者在鼻咽癌放疗后定期随访过程中的MRI影像上均有典型的放射性脑坏死的影像学表现(图1)。放射性脑坏死发生在单侧颞叶8例,双侧颞叶7例,有1例同时合并有海绵窦肿瘤复发。

表 1 15例患者的详细资料Tab.1 Detail of characteristics of 15 patients
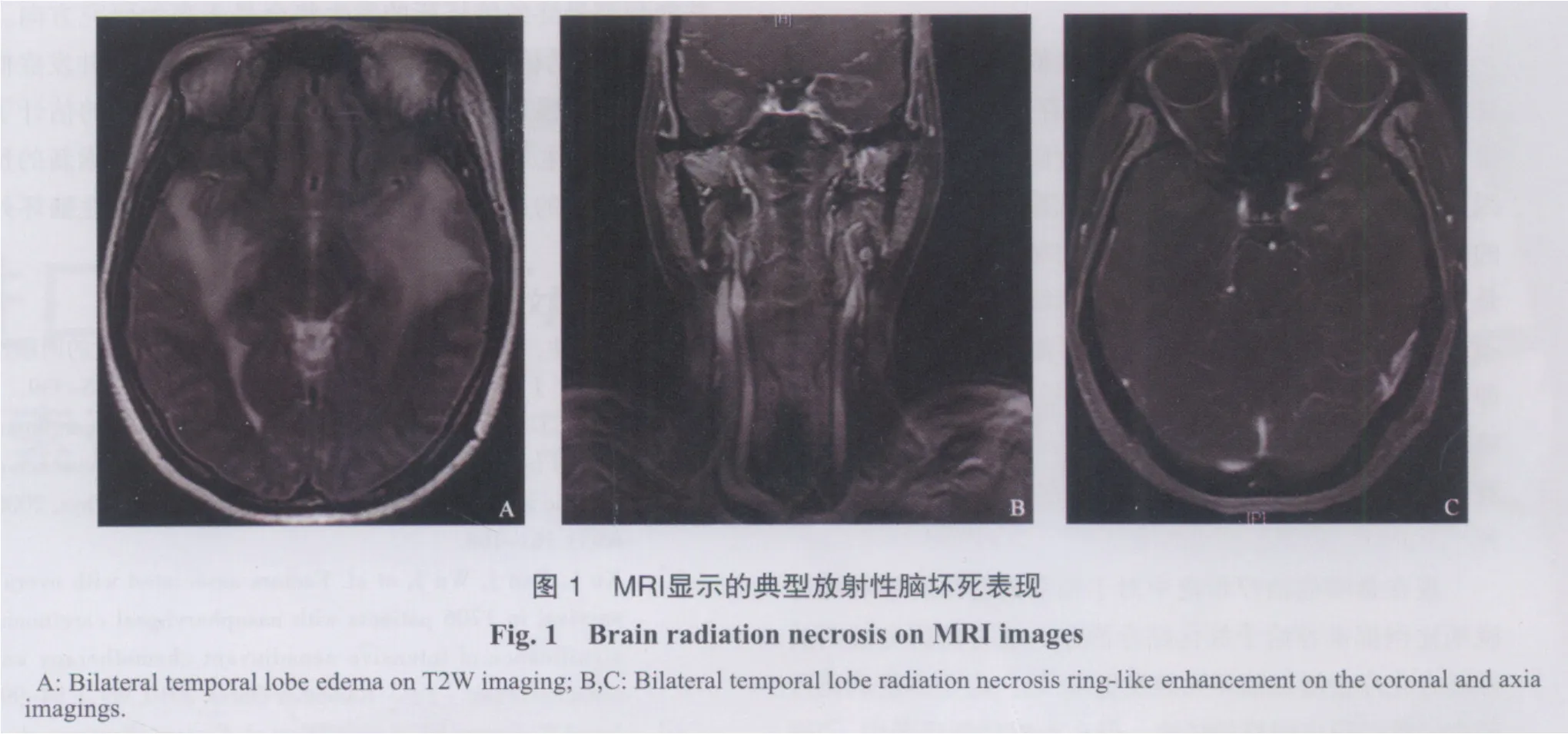
2.2 放疗结束至放射性脑坏死发生的时间
从放疗开始,发生放射性脑坏死的时间为6.0~74.0个月,中位时间28.0个月(95%CI:22.2~40.0个月),2例单纯放疗的患者分别于61个月和74个月发生放射性脑坏死。Cox风险比例模型风险显示:随着患者生存时间的延长,其脑坏死的累积发生率逐渐增加,在5年时,约增加2.7倍(图2)。

2.3 单纯放疗和放化疗综合治疗发生脑坏死的比较
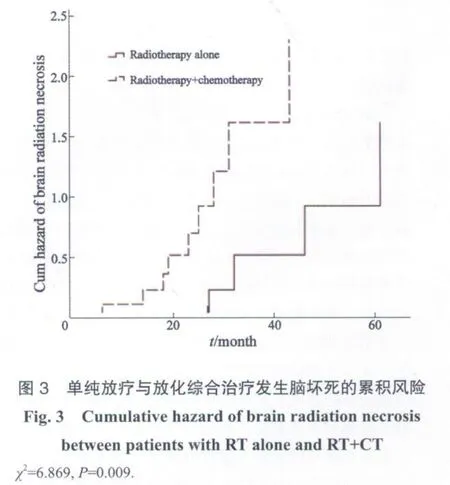
单纯放疗患者发生脑坏死5例,放化综合治疗发生10例。单纯放疗患者发生放射性脑坏死的时间为32.0~74.0个月,中位46个月(95%CI:28.8~63.2个月);放化综合治疗患者发生放射性脑坏死的时间为6.0~44.0个月,中位24.0个月(95%CI:13.7~32.3个月)。Mann-Whitney Test双尾检验结果显示,化疗不但增加放射性脑坏死发生率,也使放射性脑坏死的发生时间提前(Z=-2.572,P=0.010)。放化综合治疗患者发生脑坏死的累积风险较单纯放疗高(χ2=6.869,P=0.009,图3)。
2.4 随访
放射性脑坏死发生后,经过3~40个月、中位18个月的随访,有1例在确诊放射性脑坏死伴有海绵窦复发的患者,3个月后死于肿瘤复发;1例患者于17个月后死于远处转移;1例患者在3个月后由单侧脑坏死进展为双侧脑坏死。1例患者确诊后即一直生活严重不能自理。另外11例患者在脑坏死发生后经过至少1次的MRI随访,坏死病灶基本稳定。
3 讨 论
放射性脑坏死是鼻咽癌根治性放疗后严重的后期不良反应之一,严重影响患者的生存质量。而其一旦发生,往往缺少有效的治疗手段。所以认识其发生的危险因素、并在治疗时尽量给予避免就显得尤为重要。现有的临床报道往往都低估了放射性脑坏死的发生率,主要是有两个原因:⑴提供的仅仅是脑坏死的绝对数值,而不是累积发生率,因为部分患者可能在脑坏死发生之前即已病逝;⑵在临床随访中,因经济原因,可能会忽略无症状或症状不明显的脑坏死,并可能会和海绵窦肿瘤复发相混淆,更不用说可能存在的局灶性的脑坏死[8-9]。
现在鼻咽癌治疗指南中对于颈部淋巴结转移和局部晚期比例都推荐给予放化综合治疗。已有的研究表明放疗联合化疗会增加脑坏死的发生率[6]。由于本组病例数较少,难以得出同样的结论。但在本组15例患者中,2例在随访5年以后才出现的放射性脑坏死都是单纯放疗的鼻咽癌患者。将10例应用以顺铂为基础的综合治疗患者脑坏死发生的时间与单纯放疗者相比较,差异有统计学意义。前者发生脑坏死的时间较单纯放疗要提前。说明化疗可能不但使得脑坏死的发生率增加,并且使得发生脑坏死的潜伏期缩短。由于临床观察到的病例数有限,还需要进一步的累积资料。
调强放射治疗技术的使用,对减少颞叶及脑干的放射剂量起到了关键的作用,尤其是局部晚期鼻咽癌,理论上可以预见在将来放射性脑坏死的发生率可能有所降低。但临床随访也发现,由于下述因素可能使得放射性脑坏死发生率有所增加:⑴随着患者生存期的延长,脑坏死的累积发生率会增加;⑵随着以顺铂为基础的化疗在鼻咽癌中的广泛使用,很可能会使得脑坏死的发生时间提前,并可能增加脑坏死的发生率;⑶随着越来越多的功能影像投入到临床使用,也会增加脑坏死的检出率;⑷由于调强放射治疗患者时,很多单位都采用同期加量的分割方式,这可能使得在局部晚期鼻咽癌,尤其是肿瘤累及海绵窦时,部分位于原发灶计划靶区内的正常组织如颞叶的分次剂量也会增大,这可能会增加这部分患者脑坏死的发生率。所以尽管多数调强放射治疗鼻咽癌的2~3年的结果均提示调强放射治疗鼻咽癌后放射性脑坏死的发生是极少见的,长期密切的随访仍然是必须的[10-11]。
由于放射性脑坏死的发生是一个长期的过程,所以如何在脑损伤的早期即能从影像学上发现其损伤的改变并能预测最终的脑坏死的发生将会是未来的研究方向。尽管Emami的标准仍然是指导临床预测正常组织并发症概率,但在调强放射治疗的时代,其可能是过高的估计了脑损伤的发生[6,12]。在调强放疗时代,需要探索新的预测手段如新的放射生物学公式来准确预测放射性脑坏死的发生率。
[1]高云生, 胡超苏, 应红梅, 等.1837例鼻咽癌疗效的回顾性分析[J].中华放射肿瘤学杂志, 2008, 17(5): 335-339.
[2]Yi JL, Gao L, Huang XD, et al.Nasopharyngeal carcinoma treated by radical radiotherapy alone: Ten-year experience of a single institution [J].Int J Radiat Oncol Biol Phys, 2006,65(1): 161-168.
[3]Xu L, Pan J, Wu J, et al.Factors associated with overall survival in 1706 patients with nasopharyngeal carcinoma:significance of intensive neoadjuvant chemotherapy and radiation break [J].Radiother Oncol, 2010, 96(1): 94-99.
[4]Lee AW, Kwong DL, Leung SF, et al.Factors affecting risk of symptomatic temporal lobe necrosis: significance of fractional dose and treatment time [J].Int J Radiat Oncol Biol Phys,2002, 53(1): 75-85.
[5]Lee AW, Foo W, Chappell R, et al.Effect of time, dose, and fractionation on temporal lobe necrosis following radiotherapy for nasopharyngeal carcinoma [J].Int J Radiat Oncol Biol Phys, 1998, 40(1): 35-42.
[6]Ruben JD, Dally M, Bailey M, et al.Cerebral radiation necrosis: incidence, outcomes, and risk factors with emphasis on radiation parameters and chemotherapy [J].Int J Radiat Oncol Biol Phys, 2006, 65(2): 499-508.
[7]王学建, 魏渝清, 曹建初, 等.放射性脑脊髓坏死的MRI诊断[J].中华放射学杂志, 1999, 11: 754-757.
[8]Lawrence YR, Li XA, el Naqa I, et al.Radiation dose-volume effects in the brain.[J].Int J Radiat Oncol Biol Phys, 2010,76(3 Suppl): 20-27.
[9]高云生, 应红梅, 熊小鹏, 等.局部晚期鼻咽癌放疗与化疗综合治疗的生存分析[J].中华放射肿瘤学杂志, 2007,16: 241-244.
[10]Lee N, Harris J, Garden AS, et al.Intensity-modulated radiation therapy with or without chemotherapy for nasopharyngeal carcinoma: radiation therapy oncology group phase Ⅱ trial 0225[J].J Clin Oncol, 2009, 27(22): 3684-3690.
[11]Tham IW, Hee SW, Yeo RM, et al.Treatment of nasopharyngeal carcinoma using intensity-modulated radiotherapy-the national cancer centre singapore experience[J].Int J Radiat Oncol Biol Phys, 2009, 75(5): 1481-1486.
[12]Emami B, Lyman J, Brown A, et al.Tolerance of normal tissue to therapeutic irradiation[J].Int J Radiat Oncol Biol Phys,1991, 21(1): 109-122.
