胰岛素短期强化治疗对 2型糖尿病患者代谢指标和心脏自主神经病变的影响
2011-05-23宋秀霞
杨 浩,姜 涛,宋秀霞
(首都医科大学附属北京世纪坛医院,北京 100038)
近年来采用胰岛素短期强化治疗 2型糖尿病(T2DM)引起广泛关注,但是多数研究中只注重血糖的改善,对自主神经病变的影响研究较少。本研究观察了胰岛素短期强化治疗初治 T2DM患者血糖、糖化血红蛋白(HbA1c)、血脂改善及心脏自主神经病变情况,并与常规口服降糖药物治疗进行比较。现报告如下。
1 资料与方法
1.1 临床资料 选择 2007年 1月 ~2008年5月在我院就诊的初治 T2DM患者 100例,均符合 1999年WHO制定的诊断标准,并排除患有高血压、心肌梗死、心律失常者及近 2周内服用阿托品、心得安等影响心脏自主神经功能活动的药物者。随机将患者分为 2组,每组 50例。其中,胰岛素短期强化治疗组(观察组)50例,男 32例、女 18例,平均年龄 50岁;常规口服降糖药治疗组(对照组)50例,男 31例、女19例,平均年龄 49岁。两组性别、年龄具有可比性。
1.2 方法
1.2.1 血生化指标的检查 观察组三餐前用诺和诺德公司生产的中性胰岛素(诺和灵 R 20~56 U/d,分 3次,三餐前 30 min皮下注射,根据血糖变化调整每餐前用量)、睡前用赛诺菲—安万特公司生产的甘精胰岛素[来得时 6~14 U/d,每日睡前一次皮下注射,根据次日晨起空腹血糖(FPG)调整用量],对照组常规口服降糖药物(格列吡嗪 2.5~7.5 mg/d或/和二甲双胍 0.25~0.5 g/d,根据血糖调整药物剂量)治疗。治疗期间用 BH42-H型德国罗氏血糖仪监测每日 7次血糖(分别为三餐前、三餐后 2 h、睡前)。观察两组达到理想血糖(FPG<6.1 mmol/L、餐后 2 h血糖 <8.0 mmol/L)的时间。连续治疗 4周后,观察两组患者治疗前后 FPG、HbA1c、血脂 (包括 LDL、TG、HDL)水平。
1.2.2 心脏自主神经功能测定 室温 25℃环境下,测试者平卧休息 15 min,待心率、呼吸平稳后,行常规 12导联心电图检测,随后进行心脏自主神经功能测定[包括:休息时心率、深呼吸时每分钟心率差、乏氏动作反应指数、立卧位时每分钟心率差、站立后第 30次与第 15次心搏 R-R间期比值(30/15比值)、体位性低血压试验]。若静息休息时心率 >90次/min、深呼吸时心率差 <10次 /min、乏氏动作反应指数 <1.21、立卧位心率差 <15次/min、30/15比值 <1.03、立卧位收缩压下降 >20 mmHg,并伴有明显头晕、乏力、视力模糊、恶心、心悸、颈背部疼痛等症状,判定为糖尿病心脏自主神经功能损伤。
1.3 统计学方法 采用 SPSS13.0统计软件,结果以±s表示,计量资料比较采用t检验,计数资料比较采用 χ2检验。P≤0.05为差异有统计学意义。
2 结果
2.1 两组治疗前后血生化指标比较 与治疗前相比,观察组和对照组血糖控制均较好,无明显差异,但是达到理想血糖的时间,观察组为(3.84±1.03)d,较对照组(8.02±1.84)d明显缩短(P<0.05)。治疗 4周后两组血糖、HbA1c、血脂比较见表1。
表1 治疗 4周后两组血糖、HbA1c、血脂情况(±s)
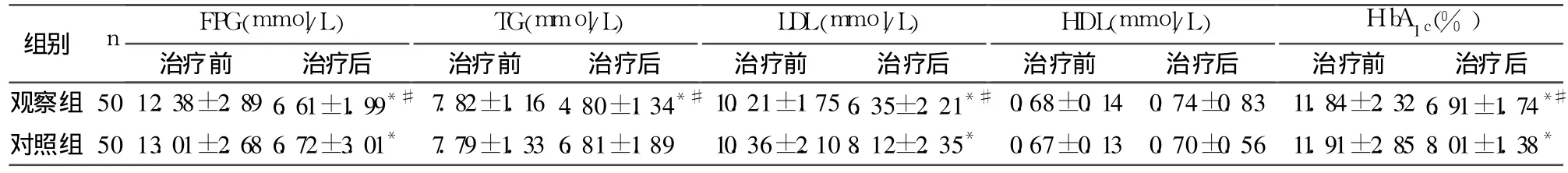
表1 治疗 4周后两组血糖、HbA1c、血脂情况(±s)
注:与同组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
组别n FPG(mmol/L)TG(mmol/L)LDL(mmol/L)HDL(mmol/L)HbA 1c(%)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 50 12.38±2.89 6.61±1.99*#7.82±1.16 4.80±1.34*#10.21±1.75 6.35±2.21*#0.68±0.14 0.74±0.83 11.84±2.32 6.91±1.74*#对照组 50 13.01±2.68 6.72±3.01* 7.79±1.33 6.81±1.89 10.36±2.10 8.12±2.35* 0.67±0.13 0.70±0.56 11.91±2.85 8.01±1.38*
2.2 两组治疗前后自主神经功能比较 治疗前无心脏自主神经病变的患者(观察组 40例,对照组 39例),随访 10~24个月后,观察组仅 4例(10.00%)出现心脏自主神经病变,而对照组有 7例(17.95%)出现心脏自主神经病变,两组比较 P<0.05。对入组时有自主神经功能损伤的患者(观察组 10例,对照组 11例),使用胰岛素强化治疗的患者,自主神经功能在治疗后有所改善 P<0.05;对照组则改善不明显。见表2。
3 讨论
表2 两组病例心脏自主神经功能检测结果(±s)
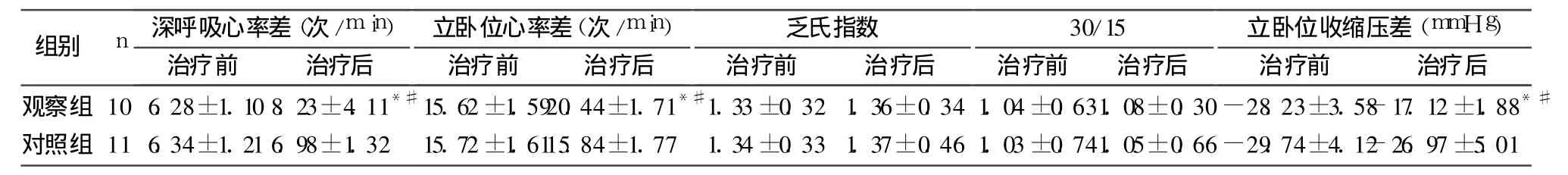
表2 两组病例心脏自主神经功能检测结果(±s)
注:与同组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
观察组 10 6.28±1.10 8.23±4.11*#15.62±1.5920.44±1.71*#1.33±0.32 1.36±0.34 1.04±0.631.08±0.30-28.23±3.58-17.12±1.88*#对照组 11 6.34±1.21 6.98±1.32 15.72±1.6115.84±1.77 1.34±0.33 1.37±0.46 1.03±0.741.05±0.66-29.74±4.12-26.97±5.01
糖尿病患者常合并自主神经病变,严重影响患者生活质量甚至预后。其发病机制尚未完全明了,目前多认为是在糖代谢紊乱基础上、多种因素共同作用的结果。①高血糖激活了多羟基化合物通路,导致山梨醇聚集,直接损伤神经;高血糖使神经组织内蛋白质发生糖基化,导致轴突变性、萎缩,神经传导障碍;②微血管损伤造成神经低灌注,导致神经缺血、缺氧;③胰岛素样生长因子、神经生长因子减少影响神经修复能力;④高血糖致血管屏障破坏,使机体对某些神经组织产生自身免疫损伤[1~3]。
近年来胰岛素短期强化治疗 T2DM患者自主神经病变引起临床极大关注[4~7]。研究发现,胰岛素短期强化治疗可以改善胰岛 β细胞功能,明显改善患者血糖和血脂等各项代谢指标,可以尽快地使血糖接近正常水平,纠正胰岛素抵抗和葡萄糖毒性,并通过改善血脂等代谢影响消除神经毒性[8,9]。本研究结果表明,观察组可以快速地将血糖控制至理想范围,与对照组相比,可以有效降低 HbA1c、TG、LDL水平。本文结果还表明,治疗前两组共有 21例患有心脏自主神经病变,发病率与文献[1~3]报道相似。治疗后,观察组自主神经病变有部分改善,对照组无明显改善。治疗前无心脏自主神经病变的患者,使用胰岛素强化治疗也比常规口服降糖药物治疗自主神经功能损伤发病率低。因此认为,T2DM患者早期使用胰岛素强化治疗有助于预防和改善心脏自主神经病变。
总之,初诊 T2DM患者,早期使用胰岛素强化治疗,可以迅速将血糖控制在理想范围,并可降低血脂和 HbA1c水平,预防和改善心脏自主神经病变的发生。
[1]Vinik AI,Maser RE,Mitchell BD,et al.Diabetic autonomic neuropathy[J].Diabetes Care,2003,26(5):1553-1579.
[2]Colak R,Donder E,Karaoglu A,et al.Obesity and the activity of the autonomic nervous system[J].Turk J Med Sci,2000(30):173-176.
[3]郭秋杰,林庆兰,周斌,等.2型糖尿病合并心血管疾病患者心率变异性分析[J].心血管康复医学杂志,2002,11(5):399-402.
[4]Gerstein HC,Miller ME,Byington RP,et al.Effects of intensive glucose lowering in type 2 diabetes[J].N Engl J Med,2008,358(24):2545-2559.
[5]Goff DCJr,Gerstein HC,Ginsberg HN,et al.Prevention of cardiovascular disease in persons with type 2 diabetes mellitus:current knowledge and rationale for the Action to Control Cardiovascular Risk in Diabetes(ACCORD)trial[J].Am J Cardiol,2007,99(12A):4i-20i.
[6]Hoogwerf BJ.Does intensive therapy of type 2 diabetes help or harm seeking accord on ACCORD[J].Cleve Clin JMed,2008,75(10):729-737.
[7]Gerstein HC,Miller ME,Byington RP,et al.Effects of intensive glucose lowering in type 2 diabetes[J].N Engl J Med,2008,358(24):2545-2559.
[8]李光伟,宁光,周智广.2型糖尿病早期胰岛素的强化治疗改善胰岛 β细胞功能——是现实还是梦想[J].中华内分泌代谢杂志,2006,22(4):309-312.
[9]Li Y,Xu W,Liao Z,et al.Induction of long-term glycemic control in newly diagnosed type 2 diabetic patients is associated with improvement of B cell function[J].Diabetes Care,2004,27(11):2597-2602.
