临床药师会诊多重耐药及泛耐药细菌感染79例分析
2011-05-23梁智明梁碧怡广东佛山市中医院临床药学室佛山市528000
梁智明,梁碧怡(广东佛山市中医院临床药学室,佛山市 528000)
近年来,随着抗菌药物的广泛应用,多重耐药细菌(MDR)感染已成为临床治疗的一个难题,因其表现出高度的耐药性,临床可能面临着无药可治的局面,极大地威胁着患者的健康和生命安全,成为全球关注的重要公共卫生问题之一。从2005年开始,我院临床药师开始跟踪临床用药和治疗效果、接受临床疑难感染病例会诊、提供用药方案、进行药学监护等工作,共会诊300多例,取得了一定成效。本文就临床药师参与MDR治疗的效果及对策探讨分析如下。
1 资料与方法
1.1 MDR及泛耐药细菌(PDR)的判定标准
根据卫生部颁布的《多重耐药菌医院感染预防与控制技术指南(试行)》,MDR主要是指对临床使用的3类或3类以上抗菌药物同时呈现耐药的细菌,常见的MDR包括耐甲氧西林金黄色葡萄球菌(MRSA)、耐万古霉素肠球菌(VRE)、产超广谱β-内酰胺酶(ESBLs)细菌、耐碳青霉烯类抗菌药物肠杆菌科细菌(CRE)(如产Ⅰ型新德里金属β-内酰胺酶(NDM-1)或产碳青霉烯酶(KPC)的肠杆菌科细菌)、耐碳青霉烯类抗菌药物鲍曼不动杆菌(CR-AB)、多重耐药/泛耐药铜绿假单胞菌(MDR/PDR-PA)和多重耐药结核分枝杆菌等。PDR是指对治疗铜绿假单胞菌和鲍曼不动杆菌感染经验用药全部耐药者,但多粘菌素类除外。
1.2 细菌学检测
细菌检验室采用OSIRIS药敏分析仪(美国伯乐公司生产)以及Vitek 2 compact全自动细菌鉴定与药敏分析仪(法国梅里埃公司生产)进行细菌培养、检测以及药敏试验。该细菌检验室参加了广东省以及国家卫生部微生物室间质评,成绩优秀,耐药细菌以及药敏试验结果准确,符合统计学要求。
1.3 病例选择
收集2005年2月-2011年2月经临床药师会诊提供用药方案、符合以上判定标准的MDR及PDR感染且资料完整的病例79例,登记患者基本资料、感染的病原菌、药物敏感情况、药物治疗方案、治疗结果、不良反应情况等,对相关数据进行统计、分析。
1.4 治疗结果判断
1.4.1 细菌学评价。对治疗前、后送检物细菌培养的结果进行分析,按“全部清除”、“部分清除”、“替换”、“未清除”和“再感染”5级评定[1]。
1.4.2 临床疗效评价。以2004年卫生部颁布的《抗生素临床研究指导原则》为标准评价疗效。痊愈:症状、体征、实验室检查和病原学4项恢复正常;有效:病情明显好转,但上述4项有1项未完全恢复正常;无效:用药72 h后病情无明显进步或有加重者[2]。
2 结果
2.1 患者基本情况
79例患者中,男性56例,女性23例;年龄最大91岁,最小4岁,平均年龄(43.13±19.94)岁。其中,骨感染23例,皮肤软组织感染25例,泌尿系统感染25例,下呼吸道感染5例,血液感染3例。个别患者同时存在2个或2个以上部位感染。
2.2 病原菌及其耐药情况
2.2.1 79例患者细菌培养的标本来源情况如表1所示。

表1 细菌培养标本分布情况Tab 1 Distribution of bacterial culture collection
2.2.2 细菌种类及耐药情况。79例患者标本共检出MDR及PDR菌株119株,部分标本含2种或2种以上菌株,详见表2。从结果看到,PDR以鲍曼不动杆菌及铜绿假单胞菌为主,MDR以产ESBLs的大肠埃希菌、MRSA及阴沟肠杆菌为主,其次为粪肠球菌、肺炎克雷伯菌。其中,鲍曼不动杆菌对青霉素类、头孢菌素类、喹诺酮类、头霉素类均有极高的耐药率,对碳青霉烯类、米诺环素、阿米卡星耐药性相对较低,与文献报道一致[3];铜绿假单胞菌仅对临床使用较少的氨基糖苷类和在我院未使用的多粘菌素敏感率较高。大肠埃希菌除对头霉素类头孢西丁、氨基糖苷类阿米卡星、碳青霉烯类有较高敏感率外,对其余抗菌药物耐药率较高;MRSA对氯霉素、米诺环素、利福平、呋喃妥因、万古霉素、替考拉宁、利奈唑胺有较高敏感性。
2.3 治疗结果
2.3.1 临床药师意见接受情况。医师对临床药师用药方案的接受情况如表3所示,总体接受率达91.1%。经过多年的实践,临床药师与临床医师建立了良好的合作和信任关系,医师对临床药师会诊的用药意见有较高的接受率,部分不接受的原因为病情变化、患者经济能力不够等。
门推开了,进来一个穿深色军服的东洋人。我瞅了他一眼,倒吸一口凉气,不是的!这不是我的狼剩儿!这个人拉着张马脸,走到桌前,往漆盒里丢了个小牌牌,取下腰间的长刀搁在桌上。我回过神儿,伸出双手把他往门外使劲搡,一边大声叫:“伊藤!伊藤!我找伊藤!”
2.3.2 临床药师治疗方案的效果。在全部接受临床药师用药方案的66例患者中,临床疗效及细菌清除情况如表4、表5所示。从表中看出,临床药师用药方案对PDR病例临床总有效率达85.71%,细菌清除率达71.43%;对MDR临床总有效率达94.92%,细菌清除率达79.66%,取得了良好的效果(其中总有效例数=痊愈例数+有效例数,细菌总体清除例数=全部清除例数+部分清除例数+替换例数)。严格按药敏试验结果用药的病例共89株细菌,有60株被清除,清除率67.4%,说明体外药敏试验结果与药物进入机体后的临床治疗效果存在差异。
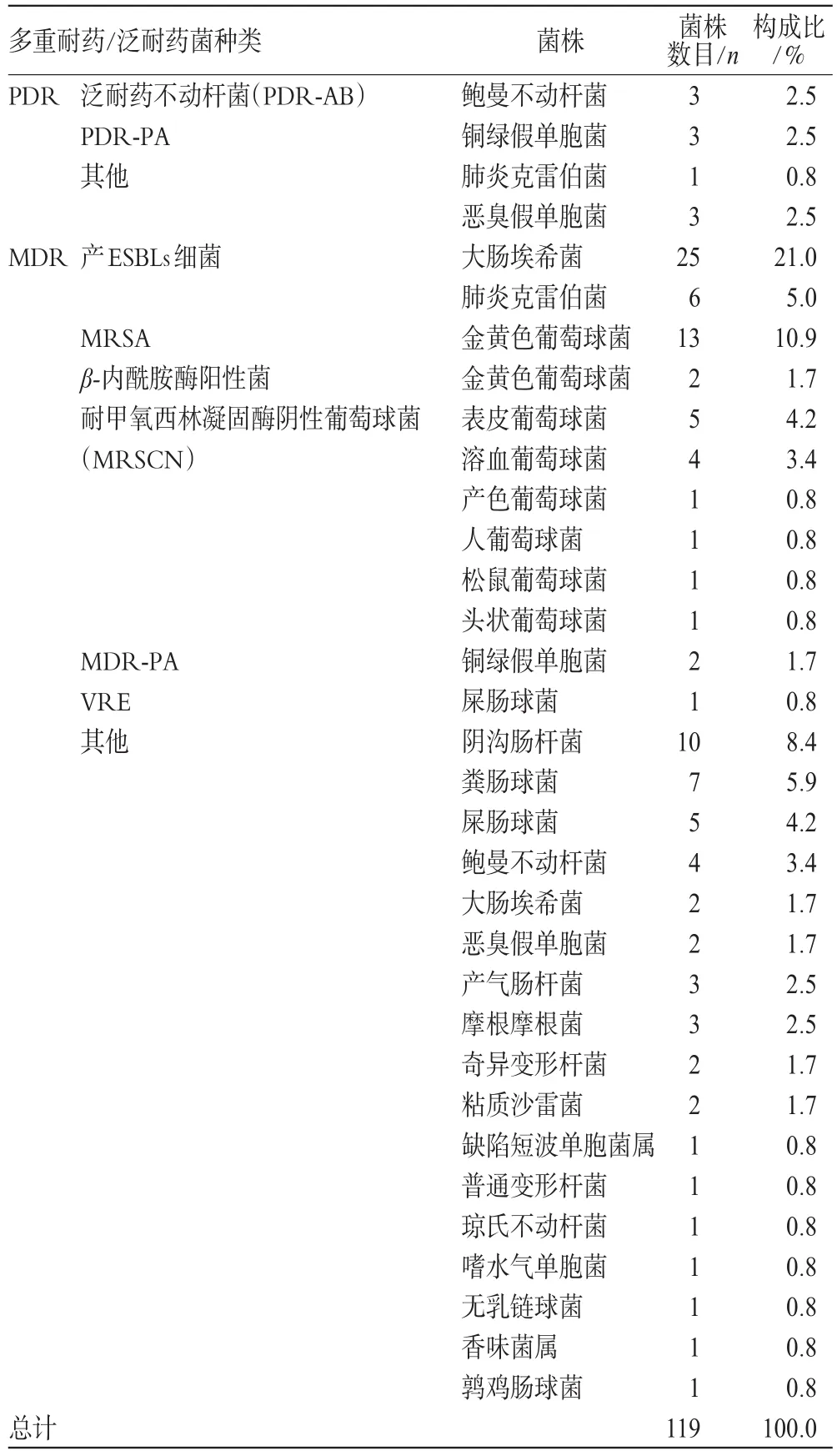
表2 泛耐药及多重耐药菌株分布Tab 2 Distribution of MDR and PDR bacterial strain

表3 医师对临床药师用药方案的接受情况Tab 3 Clinical reception of therapeutic regimen supported by clinical pharmacist
2.3.3 药物不良反应情况。79例会诊患者中,1例使用万古霉素疗程将要结束时出现过敏反应,持续高热39℃不退,全身皮肤泛红,临床药师根据药品说明书,分析万古霉素的不良反应可能与组胺有关,建议临床医师同时肌注地塞米松及苯海拉明后治愈;1例使用阿米卡星联合左氧氟沙星出现全身皮疹、瘙痒后停药,改用其他药物;全部病例没有出现菌群失调和抗菌药物相关性腹泻。
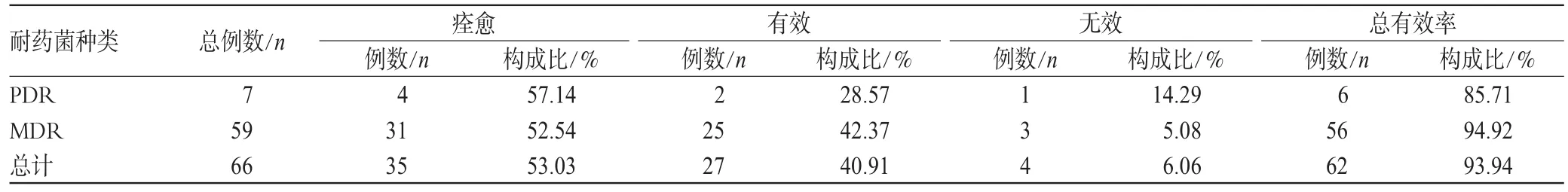
表4 全部接受临床药师用药意见患者的临床疗效Tab 4 Clinical efficacies of patients who entirely accepted therapeutic regimen supported by clinical pharmacist

表5 全部接受临床药师用药意见患者的细菌清除情况Tab 5 Bacterial clearance in patients who entirely accepted therapeutic regimen supported by clinical pharmacist
2.3.4 药物使用情况。本研究66例全部接受临床药师用药方案的病例中临床治疗有效的病例共62例(占93.94%),对革兰阴性(G-)MDR、PDR常用并有效的抗菌药物为亚胺培南/西司他丁、头孢西丁、左氧氟沙星及阿米沙星;对革兰阳性(G+)MDR、PDR常用并有效的抗菌药物为万古霉素、左氧氟沙星。
3 讨论
3.1 结果分析
3.1.1 体外药敏试验结果与临床治疗效果存在差异。本研究显示,按药敏试验结果用药的细菌清除率为67.4%,说明体外药敏试验结果与临床治疗效果存在差异,这与手术清创是否彻底、敏感药物进入体内后在感染部位的浓度等密切相关,多种因素导致了两者的差异。
3.1.2 抗感染治疗过程中存在细菌替换的情况。细菌替换情况是指经过抗菌药物治疗后原有细菌消失,却增加了新的细菌。文献报道,其主要原因可能为:住院患者所处环境为耐药高危环境,高度耐药的细菌交叉感染以及高度耐药的定植菌大量繁殖[4]。
3.2 要重视和发挥临床药师的专业作用
本研究数据显示:临床药师用药方案接受率达91.1%,临床有效率93.94%,总体细菌清除率78.79%,取得了很好的效果。临床药师通过不断学习和实践,在药物特性、药理作用、药动学、不良反应、药物疗效跟踪评价等方面与临床医师相比具有专业知识优势;而临床容易忽视的剂量、给药间隔时间等直接关系到血液及组织内是否达到有效抗菌浓度,治疗方案的制订及医嘱的严格执行对治疗效果非常重要,临床药师对各个用药环节进行药学监护,就能保证和提高治疗效果,同时防范了菌群失调的发生。因此,要高度重视临床药师的工作,使其发挥专业优势,作为医疗团队的重要成员,共同为患者服务,维护患者的健康和生命安全。
3.3 MDR、PDR感染的治疗策略
3.3.1 MDR的治疗策略。对MDR而言,尚有药敏试验敏感的抗菌药物可以选择,因此,可以选择敏感的抗菌药物。要根据患者的年龄、体重、感染部位、感染程度、机体免疫力及相关状况等,结合抗菌药物体内各部位分布浓度、半衰期、毒副作用等特点,确定每次给药剂量、给药次数及间隔时间、疗程。本研究中,对G-MDR、PDR常用并有效的抗菌药物为亚胺培南/西司他丁、头孢西丁、左氧氟沙星及阿米沙星;对G+MDR、PDR常用并有效的抗菌药物为万古霉素、左氧氟沙星。
为防范抗菌药物常常导致的菌群失调,对年老体弱、免疫功能低下、抗菌药物使用疗程长的患者,可口服肠道活菌制剂(如双歧杆菌三联活菌胶囊等)补充肠道有益菌群。66例完全接受临床药师用药方案病例,有47例(占71.21%)口服了活菌制剂,其中年龄最大91岁,1例患者连续使用亚胺培南/西司他丁46天,但没有患者出现菌群失调所致的腹泻和伪膜性肠炎,可能与及时口服补充肠道活菌制剂有关。有文献指出,肠道是MDR的重要贮存库[5],口服活菌制剂可抑制肠道腐败菌生长繁殖,若患者防御机制正常,大部分肠球菌感染经治疗可获痊愈。口服活菌制剂对防止肠道菌群失调以及是否对治疗MDR感染有效,值得进一步研究。
3.3.2 PDR的治疗策略。对PDR,由于对绝大部分抗菌药物已经耐药,在药敏试验结果中已没有适合使用的敏感品种,部分敏感的抗菌药物只有口服剂型,目前暂没有注射剂型,或用药后到达不了感染部位,例如呋喃妥因、米诺环素等,不适合严重感染的治疗。因此,如何选择有效的药物成为了非常棘手的难题。
本研究病例中,有4例PDR感染病例(泌尿系统感染2例,骨及皮肤软组织感染2例)治愈,分别使用了哌拉西林/他唑巴坦+左氧氟沙星、头孢美唑+阿米卡星、头孢西丁+磷霉素(2例),取得了很好的效果。在MDR治疗策略的基础上,对PDR感染的治疗策略如下:
(1)体外抗菌药物敏感试验不可能包括所有抗菌药物,对全部耐药的病例,可以从没有进行药敏试验的抗菌药物中寻找,根据本地区、本机构耐药菌流行病学特点,选择用量少、敏感率相对较高的药物;临床微生物室应扩大抗菌药物敏感性测定范围,为临床用药提供参考;中度敏感的药物(例如阿米卡星),使用足够的剂量时在体内可能有效。本研究中泛耐药病例选择了头霉素类药物头孢西丁、头孢美唑等。头孢西丁、头孢美唑为头霉素类药物,对β-内酰胺酶稳定,可以用于产β-内酰胺酶的耐药细菌,其广谱抗菌,对G+、G-及厌氧菌均有效;且我院对抗菌药物实行分级使用管理制度,哌拉西林/他唑巴坦、头霉素类药物等列为二线(限制使用)管理,故平时临床使用较少,敏感性较高。文献报道,β-内酰胺类+酶抑制剂的复合物和头霉素类抗菌药物对产ESBLs菌株有较好的效果,氨基糖苷类的阿米卡星也有较高的敏感性[6]。
(2)采用联合用药的方式,选择有协同作用的抗菌药物联合治疗。例如:青霉素类药物哌拉西林/他唑巴坦、头霉素类药物头孢西丁和头孢美唑等作用于细菌的细胞壁,左氧氟沙星阻碍细菌DNA的复制,阿米卡星抑制细菌合成蛋白质,分别作用于细菌的不同部位,具有协同作用;磷霉素具有分子量小,渗透性强,结构在体内稳定,灭活酶对其作用甚微以及具有抗炎、抗过敏和免疫增强作用及“抗菌增效作用”等特点,还具有非致死性损伤细菌的作用,从而导致抗生素与细菌靶位的持续结合,并使得细菌恢复生长的时间延长[7],与其他抗菌药物有协同作用,对耐药细菌也有效果,可以联合其他抗菌药物用于PDR感染治疗。有研究表明,在治疗多重耐药铜绿假单胞菌感染的方案中,磷霉素+头孢哌酮/舒巴坦优于头孢哌酮/舒巴坦+阿米卡星[8]。
(3)采取中医药辨证等综合治疗措施。有文献报道,使用具有清热解毒作用的中药注射剂痰热清注射液对产金属β-内酰胺酶的鲍曼不动杆菌效果理想[4]。中药具有抑制多种病原微生物、调节机体免疫力等作用,值得作进一步研究。
综上所述,必须加强抗菌药物合理使用的管理,延缓耐药性的产生,对抗MDR;临床药师在合理使用抗菌药物、提供用药方案方面能够发挥重要作用,应予以充分重视和积极促进其发展。
[1]黄 洁,毛恩强,秦 帅,等.外科患者多重耐药革兰阴性菌严重感染的治疗体会[J].中国感染与化疗杂志,2010,10(3):168.
[2]董海燕,董亚琳.危重患者多重耐药鲍曼不动杆菌感染的药学监护分析[J].中国药房,2010,21(30):2878.
[3]凌保东.鲍曼不动杆菌抗生素多重耐药性:耐药机制与感染治疗对策[J].中国抗生素杂志,2010,35(4):247.
[4]黄义山,刘 淼,方 莉,等.肺部铜绿假单胞菌和鲍曼不动杆菌感染者临床疗效评价[J].成都医学院学报,2010,5(2):157.
[5]钱远宇.多重耐药铜绿假单胞菌感染的临床治疗[J].临床药物治疗杂志,2010,8(3):27.
[6]许建成,周 琪,黄 晶,等.我院近5年临床分离克雷伯菌属的耐药变迁[J].中国药房,2008,19(32):2507.
[7]庞晓军,周宏伟,韦 华.治疗多重耐药的鲍曼不动杆菌感染的临床探究[J].中国药学杂志,2009,44(5):398.
[8]杜正隆,庞晓军,韦 华.治疗多重耐药铜绿假单胞菌感染的临床探究[J].中国药房,2007,18(23):1802.
