X线与MRI对膝关节内侧副韧带损伤的表现分析
2011-02-27俞国有,阮建江,陈浩军等
膝关节损伤是临床最常见的外伤性疾病。而内侧副韧带又较其他韧带薄弱,当在伸直位或屈膝位遭受突然外翻或旋转外力时,均可致其损伤。膝关节外翻应力位 X线片与磁共振成像(MRI)在内侧副韧带(medial collateral ligament,MCL)损伤的定性和定位诊断上较关节造影、CT和关节镜等有较大的优势,是诊断该病的主要检查方法。
本文通过对32例临床证实的MCL损伤患者外翻应力位X线片与MRI资料进行比较,分析两者的诊断分级差异,以提高诊断正确性。
1 资料与方法
1.1 临床资料 本组32例MCL损伤患者,其中男性22例,女性10例;年龄23~73岁,平均年龄43岁。其中左膝关节20例,右膝关节12例,临床表现为膝关节疼痛、肿胀、关节不稳、关节绞锁,轻者行走时疼痛,严重者患肢活动受限,功能障碍。部分患者外科检查时,外翻应力试验阳性。
1.2 仪器与方法 ①膝关节外翻应力位像采用东芝500mA DR机;患者仰卧(或坐)在摄影台上,绷带束紧股骨下端,用压迫带对双膝关节加压,然后向外侧平行分离小腿下端,摄双膝关节正位像;摄片后,分别测量两膝内侧间隙最宽处的直线距离,然后算出两侧的差值。②MRI采用XGY.OPER-0.4T扫描机,膝关节表面线圈;膝关节外展10°~15°,常规矢状面、冠状面局部轴位扫描。扫描参数:T1W I TR430m s,TE 18.4ms;T2W I TR3580ms,TE 130ms;STIR TR 1 000ms,TE18.4ms。层厚 5mm,层间隔 1mm,视野15.8 mm×18.0mm,激励次数3次。全部结果均由2名高年资医师采用同一标准进行双盲测评。
1.3 分级标准
1.3.1 X线分级标准 根据膝关节外翻应力位X线片所测得两膝内侧关节间隙最宽差值的分布规律将所得数据分为3级:损伤Ⅰ级,差值<4mm;损伤Ⅱ级,差值为4~6mm;损伤Ⅲ级,差值>6mm。
1.3.2 MRI分级标准 根据周康荣等[1]提出的MCL损伤的MRI分级方法,将MCL损伤分为Ⅰ级、Ⅱ级、Ⅲ级。
1.4 统计学方法 采用 SPSS 15.0统计软件进行数据处理,对内侧副韧带损伤后X线及MRI评级进行检验,等级资料W ilcoxon秩和检验,P<0.05为差异有统计学意义。
2 结果
X线与MRI对MCL损伤分级比较见表1。
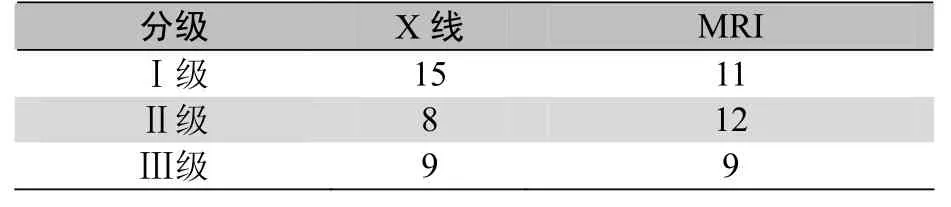
表1 X线与MRI对MCL损伤分级比较(n)
对表1中的数据进行Wilcoxon秩和检验,结果表明两者差异无统计学意义(P>0.05)。但在 MRI诊断为Ⅱ级损伤的病例中有少部分关节间隙的增宽差值<4mm(图1),即X线诊断为损伤Ⅰ级,说明两者在分级上存在一定的差别。而当关节间隙的增宽差值>6mm时(图2),则X线与MRI对其Ⅲ级损伤的诊断差异无统计学意义(P>0.05),两者完全吻合。

图1 左膝关节内侧副韧带损伤,X线诊断为Ⅰ级损伤,MRI诊断Ⅱ级损伤。A.X线片示左膝关节内侧副韧带稍有增宽(箭头示),但其增宽差值明显<4mm;B.T1WI冠状位;C.STIR冠状位;D.T2WI冠状位示内侧副韧带肿胀,其内条状长T1长T2信号影,连续性存在,周围脂肪间隙模糊,关节囊肿胀,股骨外侧髁及外侧胫骨平台骨挫伤

图2 右膝关节内侧副韧带断裂,X线及MRI诊断均为Ⅲ级损伤。A.X线应力位像示右膝关节内侧间隙较左侧增宽,差异>6mm,两侧间隙明显不等宽(箭头示);B.T1WI冠状位;C.T2WI冠状位;D.IRFSE T2WI冠状位示内侧副韧带肿胀,连续性中断,周边结构显示不清,内可见条状长T1长T2信号影,髌上囊可见大量积液,伴有股骨内外侧髁及胫骨平台骨挫伤
3 讨论
3.1 正确认识MCL的解剖结构是认识MCL损伤的MRI征象的重要基础 MCL起自股骨内髁下缘股骨内收肌结节,止于胫骨平台内侧缘鹅足上缘下方。由膝关节内侧支持结构的最深两层组成:第1层(表浅层)由覆盖股四头肌的深筋膜组成,位于缝匠肌和半膜肌表面;第2层为MCL的浅层;第3层为MCL的深层;由关节囊韧带和半月板股骨-半月板胫骨韧带组成。浅层分为前纵束及后上斜束、后下斜束,在MCL中,其浅层的前纵束由于体积较大,通常被统称为MCL,它是MCL中最强的,相对不易受损伤,深层副韧带也称关节囊韧带,与内侧半月板紧密相连[2,3]
3.2 X线对MCL损伤的分级方法 由于MCL主要起连接股骨与胫骨的作用,所以一旦发生损伤就必然会引起相应膝关节内侧间隙的改变。X线是传统的检查手段,一般X线认定MCL的分级方法有2种:一是吴在德等[4]所采用的,通过比较同侧膝关节内外间隙的张开情况,认为两侧间隙相差4mm以下为轻度扭伤,对应X线Ⅰ级;4~12mm为部分断裂,即为Ⅱ级;>12mm为完全断裂,对应Ⅲ级。另一种是徐爱德等[5]按内侧关节间隙的宽度分级:Ⅰ级0~5mm;Ⅱ级6~10mm;Ⅲ级11~15mm;Ⅳ级16~20mm。但在实际工作中,由于先天变异或疼痛原因,造成体位不当或投照角度的偏失,利用以上2种标准进行分型,具有一定的局限性。而且并没有进行两侧关节间隙对比,使得一部分患者出现假阳性或假阴性。因此寻找一种针对MCL损伤的可靠的分级方法。本组病例将两侧膝关节的内侧间隙宽度进行比较,得出两者的差值,然后根据分布情况,总结成3个等级,既Ⅰ级差值<4mm,Ⅱ级差值4~6mm,Ⅲ级差值>6mm。
3.3 MCL损伤的MRI表现 MCL损伤可分为Ⅲ级。Ⅰ级:MCL扭伤,可有水肿及出血;Ⅱ级:MCL部分撕裂;Ⅲ级:MCL完全断裂。Ⅰ级损伤的MRI表现为损伤区T1W I低信号,T2W I、STIR呈高信号,在亚急性期出血时T1W I可显示为高信号;而MCL的形态并不发生改变,与周围组织有明显的分界,冠状面上表现为平行于骨皮质的带状低信号影。Ⅱ级损伤,因韧带部分撕裂,水肿和出血使韧带和周围组织分界不清,其韧带可有移位,不再平行于骨皮质缘,部分纤维断裂处在T2W I或STIR上呈高信号。Ⅲ级损伤,因韧带完全撕裂,使其连续性中断,并伴有韧带的增粗肿胀,整条韧带结构与肌肉信号混合,界限消失,不能辨认其结构走形,在T2W I或STIR上呈弥漫性高信号,有时韧带断端呈波浪状改变,关节囊内可见不等量的积液影像。本组9例MRI诊断韧带完全撕裂,经手术证实8例诊断正确,1例假阳性。手术发现损伤处有大量瘢痕组织形成,导致MRI诊断不正确,追问患者病史后得知患者曾有手术史。
3.4 MCL损伤的X线分级与MRI分级的诊断差异
本组病例发现当两侧内侧关节间隙的差值<4mm时,MCL的损伤程度绝大部分是轻度扭伤,说明韧带及肌肉只是轻度的水肿,并未发生撕裂,没有引起关节间隙的增宽,MRI信号亦无病理性改变,2种检查方法诊断Ⅰ级损伤是基本吻合的。而当差值介于4~6mm时,X线与MRI的诊断就出现差异,其中有4例患者在MRI图像上因其韧带部分撕裂,并有水肿形成,与周围结构分界模糊被诊断为Ⅱ级,但X线损伤因其内侧关节间隙增宽差值<4mm,而诊断为Ⅰ级。造成这种情况的原因有4个:①患者在摄应力位时,患侧关节没有最大限度地展开或健侧关节过度外展,或本身侧副韧带松弛,造成关节间隙增宽差值不够准确;②此次研究所划定的临界值,并不是最佳的结果;③在测量过程中,每一次测量的部位有所不同,不够统一,因此造成结果偏差;④由于只是部分撕裂,MCL对股骨及胫骨尚有束缚,使得间隙仍维持在正常范围内。然而,当两侧内侧关节间隙的差值>6mm时,X线分级与MRI分级是完全吻合的。说明当内侧间隙开大到一定程度时,就会造成内侧副韧带的完全断裂,这对临床诊断及治疗是有极大的帮助的。本组病例中,有13例合并骨挫伤,这是X线检查无法发现的,也在一定程度上决定了患者在行X线检查后再行MRI检查的必要性。MRI具有软组织分辨率高,能较准确诊断膝关节内侧副韧带损伤程度,同时可以对膝关节骨端有无损伤进行诊断。
[1] 周康荣, 陈祖望. 体部磁共振成像. 上海:上海医科大学出版社, 2000. 1334.
[2] Langer J E, Meyer EJ, Dalinka MK.Imaging of the knee. Rad i ol Cl i n Noeth Am, 1990, 28(5): 975-990.
[3] De Maeseneer M, Van Roy F, Lenchik L, et al. Three layers of the medial capsular and supporting structures of the knee: MR imaging-anatomic correlation. Radiographics.2000, 20: S83-89.
[4] 吴在德, 郑树. 外科学. 北京:人民卫生出版社, 2001. 880.
[5] 徐爱德, 徐文坚, 刘吉华. 骨关节CT和MR I诊断学. 济南:山东科学技术出版社, 2002. 488.
