肥胖者重症急性胰腺炎发生率的多中心前瞻性对照研究
2010-11-23杨帆王春晖湛先保季锐王磊吴浩杨锦林胡兵谢会忠李延青李兆申唐承薇
杨帆 王春晖 湛先保 季锐 王磊 吴浩 杨锦林 胡兵 谢会忠 李延青 李兆申 唐承薇
·论著·
肥胖者重症急性胰腺炎发生率的多中心前瞻性对照研究
杨帆 王春晖 湛先保 季锐 王磊 吴浩 杨锦林 胡兵 谢会忠 李延青 李兆申 唐承薇
目的观察肥胖的急性胰腺炎(AP)患者在基础内科治疗过程中发展为重症急性胰腺炎(SAP)的概率,探讨肥胖对AP病情发展的影响。方法采用多中心、前瞻性研究,以APACHEⅡ评分评估AP严重程度,共纳入轻症急性胰腺炎(MAP)患者161例,以体重指数25 kg/m2为标准,分为肥胖组(79例)和非肥胖组(82例)。在相同的基础内科治疗条件下观察两组患者血C-反应蛋白(CRP)和三酰甘油水平、并发症发生率、SAP的发生率及病死率。结果肥胖组的CRP水平为(117±109)mg/L,显著高于非肥胖组的(35±36)mg/L(P<0.01);肥胖组高三酰甘油血症患者的例数是非肥胖组的1倍,但无显著性差异。两组均无局部并发症,但肥胖组各系统并发症发生率(20.3%)显著高于非肥胖组(6.1%,P<0.01)。肥胖组有16例(20.3%)发展为SAP,显著高于非肥胖组(5例,6.1%,P<0.01)。肥胖组有1 例(1.3%)病死,非肥胖组无病死。在APACHEⅡ 4~7分的MAP患者中,肥胖组的SAP发生率(43.3%)明显高于非肥胖组(18.5%,P<0.05)。结论肥胖且APACHEⅡ评分为4~7分的MAP患者更易进展为SAP,应给予更积极的临床干预措施。
胰腺炎,急性坏死性; 肥胖症; 多中心研究
急性胰腺炎(AP )发生后,为何多数患者仅停滞在轻症,而部分患者会发展为重症?文献报道,肥胖是SAP的高危风险因素之一[1],肥胖者在应激下更易发生多器官功能障碍[2-3]。然而,肥胖者在基础内科治疗下其SAP的发生率究竟有多高,尚无前瞻性的研究报告。本研究通过多中心、前瞻性方法,探讨肥胖的AP患者在基础内科治疗下SAP的发生率。
资料与方法
一、临床资料
纳入2008年3月至2009年6月间四川大学华西医院、第二军医大学长海医院、山东大学齐鲁医院和新疆医科大学第一附属医院消化内科收治的轻症急性胰腺炎(mild pancreatitis,MAP)161例。诊断均符合中华医学会消化病学分会胰腺病学组制定的“中国急性胰腺炎诊治指南(草案)”[4]。患者对所进行的治疗知情,并签署知情同意书。排除标准为:SAP;消化系统其他严重疾病,如溃疡性结肠炎、肝硬化、克罗恩(Crohn)病等;患有心脏、肝脏、肾脏、内分泌、造血系统疾病者;恶性肿瘤患者;妊娠及哺乳期妇女;酗酒、药瘾、精神病或有其他不宜进行临床试验者。以体重指数(body mass index,BMI)25 kg/m2为标准进行分组,≥25 kg/m2为肥胖组(79例),<25 kg/m2为非肥胖组(82例)。
两组患者均采用相同的一般内科治疗,包括禁食、补液,给予奥美拉唑(阿斯利康公司,中国无锡)及硫酸镁导泻等。若MAP患者转为SAP后,按照指南[4]进行治疗。
二、观察指标
检测患者入院时及入院后72 h的肝功能、肾功能、血糖、血钙、CRP等指标。观察两组患者局部及全身各系统并发症发生率、SAP的发生率、病死率等。
三、统计学处理
为差异有统计学意义。
结 果
一、一般情况比较
两组患者在性别、年龄、APACHEⅡ评分及胆源性和酒精性病因分布等方面具有可比性(表1)。两组的肝功能及肾功能比较无显著差异。肥胖组BMI为(27.16±1.67)kg/m2,显著高于非肥胖组的(21.83±1.49)kg/m2(P<0.05)。肥胖组的CRP水平为(117±109)mg/L,显著高于非肥胖组的(35±36)mg/L(P<0.01)。虽然肥胖组高三酰甘油血症患者的例数是非肥胖组的1倍,但无显著性差异。
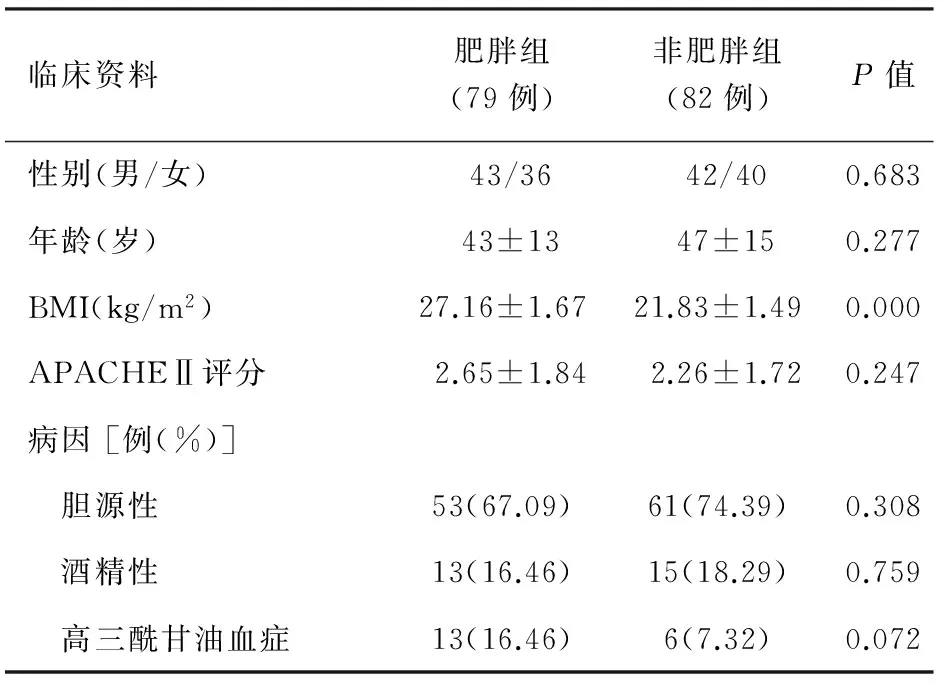
表1 两组患者基本临床资料比较
二、两组患者并发症发生率、SAP的发生率及病死率
两组均无局部并发症。肥胖组各系统并发症发生率为20.3%(16/79),非肥胖组为6.1%(5/82),肥胖组显著高于非肥胖组(P<0.01)。肥胖组先后有16例患者发展为SAP,发生率为20.3%,非肥胖组先后有5例患者发展为SAP,发生率为6.1%,肥胖组的SAP发生率约为非肥胖组的3倍,相差显著(P<0.01)。肥胖组有1例发展为SAP后,因多器官功能衰竭伴消化道大岀血,治疗无效,于病程第22天病死,病死率为1.3%,非肥胖组无病死病例。
三、APACHEⅡ评分对SAP发生的影响
将患者的APACHEⅡ评分分为≤3分和4~7分两亚组。在入组时(起病后<48 h),肥胖和非肥胖组患者APACHEⅡ为 4~7分者分别占38.0%(30/79)和32.9%(27/82),这些患者发展为SAP的概率分别为43.3%(13/30)和18.5%(5/27),肥胖组显著高于非肥胖组(χ2=4.050,P=0.044)。入组时非肥胖组APACHEⅡ≤3分者均未发展为SAP,而肥胖组有3例(6.1%)发展为SAP,与非肥胖组无显著差异(χ2=3.467,P=0.063)。在肥胖组中,APACHEⅡ 4~7分者的SAP发生率(43.3%)显著高于≤3分患者的发生率(6.1%,χ2=15.952,P=0.000);同样,在非肥胖组中,APACHEⅡ 4~7分者的SAP发生率(18.5%)显著高于≤3分患者的发生率(0,χ2=15.952,P=0.000)。
讨 论
肥胖虽然已被认为是SAP的危险因素之一[5],但肥胖者SAP的自然发生率却并不清楚。本文通过多中心、前瞻性对照研究,在两组患者性别、年龄、病因构成及入组时病情轻重程度等方面均具有良好可比性的情况下给予相同的内科基本治疗,3 d内肥胖者SAP的自然发生率为20.3%,是非肥胖者的3倍,提示有必要对肥胖者给予更积极的临床干预。
已有文献认为,AP发生后的器官功能障碍若不能在48 h内逆转,则发生重症的概率明显增加[6-7]。本组观察到,在AP起病后48 h内,肥胖和非肥胖组APACHEⅡ 4~7分的患者分别占38.0%和32.9%,提示此刻肥胖因素对病情的发展尚不明显。此后,这些APACHEⅡ 4~7分的患者转为SAP的概率在肥胖与非肥胖组均明显升高,进一步表明48 h内逆转器官功能障碍对AP的病情发展甚为重要。值得重视的是,APACHEⅡ 4~7分患者,肥胖组的SAP发生率显著高于非肥胖组,肥胖因素推动SAP的发展在48 h后明显凸现。因此,对于肥胖的AP患者,应逐日进行APACHEⅡ评分,当其为4~7分、病程进入48 h时,应给予更积极的治疗。
本组62.0%的肥胖患者在AP起病后48 h内APACHEⅡ≤3分,虽有6.1%患者发展为SAP,但发生率很低,与非肥胖组无显著差异。表明肥胖虽是SAP的危险因素之一,但肥胖患者在AP起病后48 h内若治疗得当,APACHEⅡ≤3分,其发生SAP的风险明显低于APACHEⅡ 4~7分的患者。
由于生活习惯、饮食结构的变化,我国肥胖人口逐年快速增长,近10年来已经从3.6%跃增到7.1%,而肥胖人口的绝对数字已基本接近美国[8]。因此,必须重视对肥胖的AP患者的治疗,以获得更好的临床疗效。
[1] Yeung YP,Lam BY,Yip AW.APACHEⅡ system is better than Ranson system in the prediction of severity of acute pancreatitis.Hepatobiliary Pancreat Dis Int,2006,5:294-299.
[2] Ciesla DJ,Moore EE,Johnson JL,et al.Obesity increases risk of organ failure after severe trauma.J Am Coll Surg,2006,203:539-545.
[3] Bochicchio GV,Joshi M,Bochicchio K,et al.Impact of obesity in the critically ill trauma patient:a prospective study.J Am Coll Surg,2006,203:533-538.
[4] 中华医学会消化病学分会胰腺疾病学组.中国急性胰腺炎诊治指南(草案).胰腺病学,2004,4:35-38.
[5] Martinez J,Johnson CD,Sanchez-Pava J,et al.Obesity is a definitive risk factor of severity and mortality in acute pancreatitis:an updated meta-analysis.Pancreatology,2006,6:206-209.
[6] Buter A,Imrie CW,Carter CR,et al.Dynamic nature of early organ dysfunction determines outcome in acute pancreatitis.Br J Surg,2002,89:298-302.
[7] Johnson CD,Abu-Hilal M.Persistent organ failure during the first week as a marker of fatal outcome in acute pancreatitis.Gut,2004,53:1340-1344.
[8] Moayyedi P.The epidemioloy of obesity and gastrointestinal and other diseases:an overview.Dig Dis Sci,2008,53:2293-2299.
2009-08-13)
(本文编辑:吕芳萍)
本编辑部有李兆申主编、中华医学会视听教材《提高ERCP成功率的基本技术》光盘出售,原价100元,优惠价80元,如需要,请与编辑部联系。
Incidenceofsevereacutepancreatitisinobesepatients:aprospectivemulticentercontrolledstudy
YANGFan,WANGChun-hui,ZHANXian-bao,JIRui,WANGLei,WUHao,YANGJin-lin,HUBing,XIEHui-zhong,LIYan-qing,LIZhao-shen,TANGCheng-wei.
DepartmentofGastroenterology,WestChinaHospital,SichuanUniversity,Chengdu610041,China
Correspondingauthor:TANGCheng-wei,Email:cwtang@medmail.com.cn
ObjectiveTo observe the incidence of severe acute pancreatitis (SAP) in obese acute pancreatitis (AP) patients with medical treatment, and evaluate the impact of obesity in AP progression.MethodsA multicenter prospective controlled study was conducted. APACHEⅡ scoring system was used to evaluate the severity of AP.Results161 patients with mild AP(MAP) were enrolled, according to the cut-off point of 25 kg/m2, these patient were divided into obese group (79 patients) and non-obese group (82 patients). The levels of CRP, hypertriacylglycerolemia, complication rate, incidence of SAP and mortality were observed under the circumstance of identical medical treatment. The levels of CRP in obese group and non-obese group were (117±109)mg/L and (35±36)mg/L(P<0.01). The number of obese patients with hypertriacylglycerolemia was two times as many as that in non-obese patients, but there was no significantly difference. There was no local complication in both groups, but the incidence of systematic complication in obese patients (20.3%) was significantly higher than that in non-obese group (6.1%,P<0.01). 16 patients (20.3%) in obese group progressed into SAP, which was significantly higher than that in non-obese group (5 patients, 6.1%,P<0.01). One patient (1.3%) died in obese group, but no one died in non-obese group. In MAP patients with APACHEⅡ 4~7 points, the incidence of SAP (43.3%) in obese group was significantly higher than that in non-obese group (18.5%,P<0.05).ConclusionsObese MAP patients with APACHEⅡ 4~7 points were prone to develop into SAP. More aggressive interventions are needed.
Pancreatitis, acute necrotizing; Obesity; Multicenter studies
10.3760/cma.j.issn.1674-1935.2010.03.005
610041 成都,四川大学华西医院消化内科(杨帆、王春晖、吴浩、杨锦林、胡兵、唐承薇);第二军医大学长海医院消化内科(湛先保、李兆申);山东大学齐鲁医院消化内科(季锐、李延青);新疆医科大学附属医院消化内科(王磊、谢会忠)
唐承薇,Email:cwtang@medmail.com.cn
