神经内科患者医院获得性肺炎的临床分析
2010-09-13张小丽
张小丽,靳 榕,郭 健
神经内科疾病具有起病急、病情重的特点,常因患者昏迷、球麻痹、住院时间长、气管切开等原因合并肺部感染。本文以回顾性调查方式,对2007年10月—2009年10月住院的 1 898例神经内科患者临床资料分析如下。
1 资料与方法
1.1 临床资料 我院2007年10月—2009年10月共收住神经内科患者1 898例,发生HAP 112例,其中男83例,女29例。
1.2 方法 诊断标准依据卫生部规定的《医院感染诊断标准》。
1.3 观察内容 患者年龄、性别、饮酒及吸烟史,住院日、糖尿病史、高血压史、心脏疾患史,意识状态、胃管鼻饲、气管切开、球麻痹、机械通气、痰培养及药敏试验结果、抗生素使用情况等。
2 结 果
2.1 感染率及病死率 调查者中共有112例感染病例,感染者中7例死亡,病死率为6.25%。非感染组 1 786例,死亡 5例,病死率仅0.3%。感染组病死率明显高于非感染组。
2.2 年龄、住院时间 112例发生HAP的患者中,年龄<60岁者28例,>60岁者84例;住院时间<2周者17例,>2周者共95例。
2.3 危险因素
2.3.1 内源性危险因素 本组HAP患者中,除原发病脑出血、脑梗死等外,多数伴有其他疾病及危险因素,其构成比见表1。
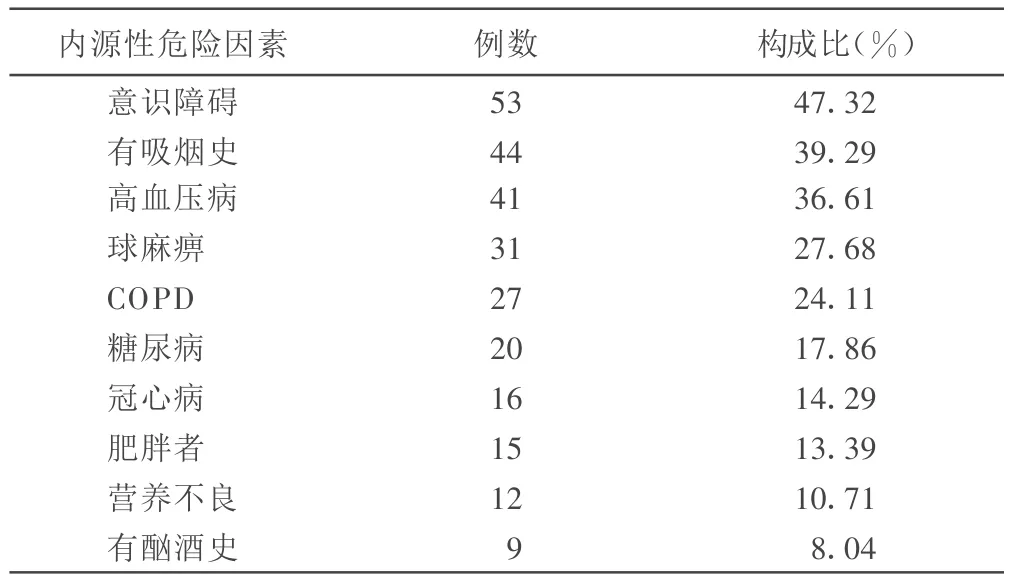
表1 112例HAP患者内源性危险因素构成比
2.2.3 外源性危险因素 112例患者中接受侵入性操作者95例,占84.82%。HAP患者外源性危险因素见表2。
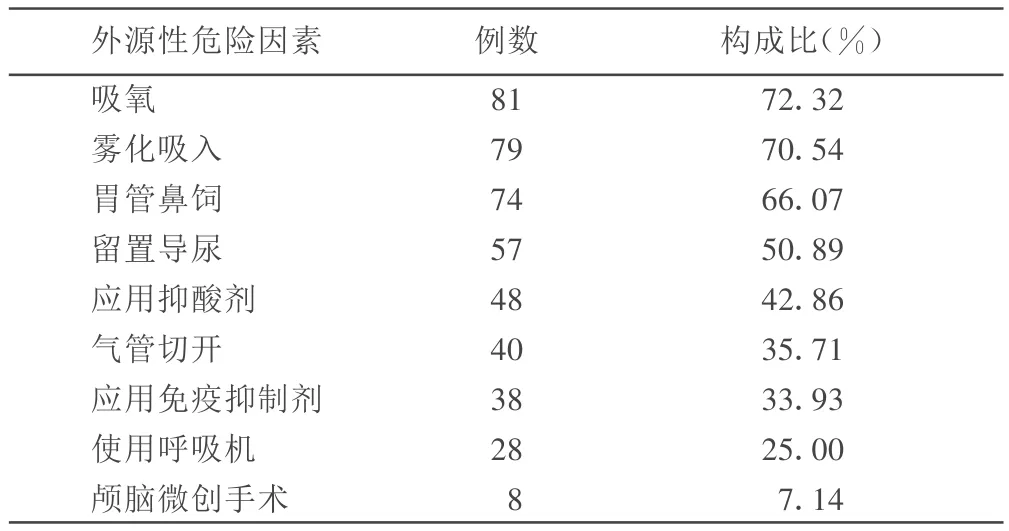
表2 112例 HAP患者外源性危险因素构成比
2.4 病原学检测 本感染组中做痰培养79例,送检率70.54%,痰培养阳性者61例,阳性率77.22%。病原学培养共分离出病原菌 11种,其中G-菌41例,G+菌26例,真菌9例。同时感染两种以上病原菌15例。详见表3。
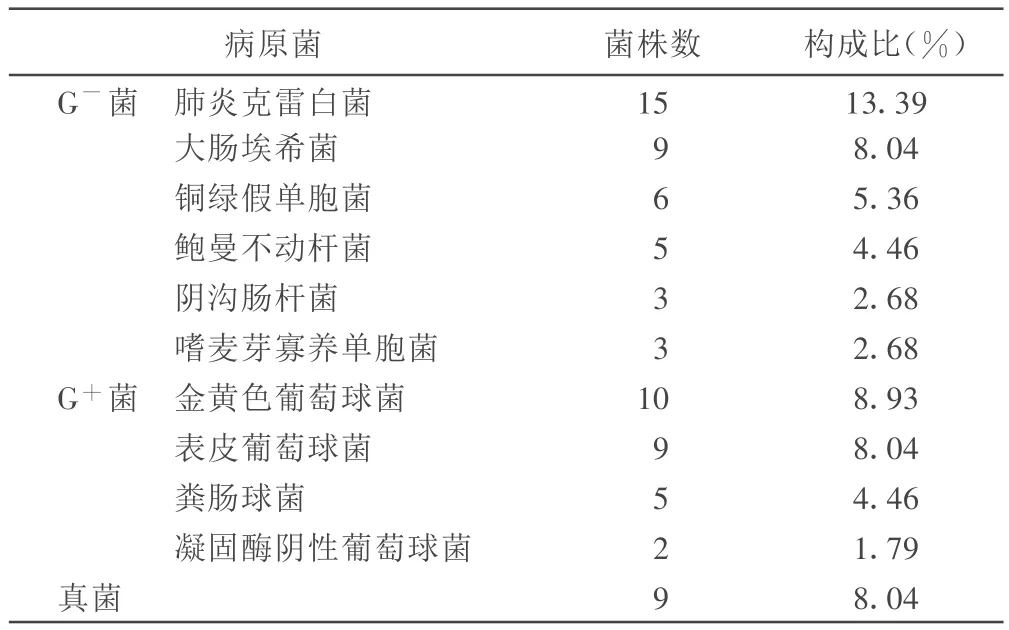
表3 112例 HAP患者感染病原菌检测结果
2.5 抗生素 本组9 2例使用抗生素,占HAP患者的82.14%。一种抗生素应用27例(29.35%),两种抗生素联合应用45例(48.91%),三种抗生素联合使用20例(21.74%)。
2.6 季节 本组HAP的发生与季节有明显的关系。以冬季发生率最高,冬春季高于夏秋季,冬季感染34例(30.36%),春季31例(27.68%),秋季26例(23.21%),夏季21例(18.75%)。与文献报道一致[1]。
3 讨 论
医院感染统计资料显示,医院感染的主要部位为肺部,占整个医院感染的70%[2]。神经内科患者由于卧床或神经系统不同程度受损而致呼吸肌麻痹和呼吸运动减弱,咳嗽反射抑制[3],因而易发生肺部感染。本组统计显示,HAP感染组病死率明显高于非感染组,因此探讨HAP感染危险因素及相应的预防措施,有助于降低感染率和病死率。
3.1 年龄与住院时间 本组统计数据显示,感染HAP的患者年龄在60岁以上者为75%。由于老年患者呼吸道黏膜上皮细胞纤毛功能减退,对异物的黏附和清除作用被削弱,呼吸道抵抗力降低,加之肢体功能障碍或病情危重,活动受限,因而易发生HAP。住院2周以上的HAP患者占84.82%,住院时间与医院感染成正比关系。因住院时间长,与病原体接触机会增多,因而发生医院感染的危险程度增大。
3.2 内源性危险因素 本组HAP患者除基础病外,同时伴有高血压、糖尿病、冠心病、营养不良、COPD等疾病的占多数,病情复杂危重,免疫能力低下,易合并感染。
意识障碍合并HAP的占到47.32%,球麻痹合并HAP的也占到27.68%。原因为意识障碍或延髓球麻痹的患者,咳嗽反射减弱或消失,口腔及气管内分泌物不能充分排出,导致口、鼻腔内分泌物流入支气管和肺内,并同时将口咽部定植菌带入引起吸入性肺炎。有些意识障碍的患者因颅内压增高而致呕吐,更增加误吸的危险。再者,脱水剂的应用导致体液减少,痰液黏稠,造成痰液不易咳出而积存于气道和肺泡内,导致肺部感染的发生。
本组病例中COPD发生率较高。COPD患者多为老年人,胸腺退化,T细胞功能低下,IgG、IgA等免疫球蛋白水平降低;长期慢性缺氧,气道形成慢性炎症改变,气道黏膜上皮变性、坏死,纤毛脱落、稀疏,运动功能减弱,肺组织结构、功能及形态发生退行性改变,呼吸道防御功能被破坏;另外,患者腺体分泌增加,容易痰液淤积。这些因素使得COPD患者院内感染发生率增高,呼吸道感染又常诱发或加重心功能的损害,影响和加重原发病的病情,增加了治疗难度。
本组男性患者居多,吸烟患者占HAP的39.29%。吸烟者随着年龄增大,支气管纤毛缺损及功能进一步下降,并发支气管、肺部疾病的几率增大,一旦遭遇中枢神经系统疾病的重大打击极易发生肺部感染。
3.3 外源性危险因素 由于神经内科患者病情复杂危重,各种诊疗措施相对增多,特别是呼吸道侵入性操作如吸氧、吸痰、雾化吸入、气管切开、使用呼吸机、鼻饲等,均损伤呼吸道黏膜的天然免疫屏障,为病原菌的侵入创造了条件。
气管切开是HAP患者常用的侵入性治疗措施。气管切开术后,患者有效气道明显缩短,丧失了上呼吸道对吸入空气的湿化及过滤、黏附作用,气道黏膜很容易出现干燥、损伤,纤毛运动减弱,阻碍分泌物的排出,使细菌易于在受损部位定植、繁殖,从而出现肺部感染;且人工气道建立后,患者肠道内营养摄入不足,极易发生营养不良,抵抗力下降,加重肺部感染。另外,气管插管和使用呼吸机时,呼吸机内的湿化装置使患者的气道与呼吸机气体之间存在温度、湿度差而产生冷凝水,冷凝水和气管周围滞留的分泌物容易淤积和下漏,加之吸痰操作时损伤呼吸道黏膜或直接污染,细菌随之进入下呼吸道而发生感染。
正常胃液有很强杀菌作用,可以防止胃内细菌过度繁殖[4]。神经内科疾病治疗中经常使用Hz受体阻断剂或抑酸剂预防应激性溃疡发生。这些药物可使患者胃酸减少,杀菌能力减弱,胃内细菌定植能力增强,使细菌通过胃逆蠕动增加咽部细菌的定植,进而可以进入下呼吸道引起感染。
3.4 病原菌 本资料中显示,感染菌具有多样性,G-菌感染为主,与以往报道类似。许多研究表明,医院感染的病原菌大多为条件致病菌,细菌耐药率较高[5,6]。这些条件致病菌主要来源于原本定植于人体的正常菌群与外界环境,他们对健康人是不致病的。多种HAP的易感因素均可能增加咽部定植菌的定植机会,从而引起肺部感染。本组资料中多种复合菌感染比例较高,为13.39%,均在病程中晚期出现,给治疗带来了很大困难。本组真菌感染9例(8.04%),比例亦较高。医院真菌感染呈逐年增高趋势。近20年来,人类真菌感染不断上升,主要与广谱抗生素的广泛应用和不合理使用抗生素现象的普遍存在有关[7]。
3.5 抗生素使用情况 本组HAP患者抗生素使用率82.14%。滥用抗生素会导致患者自身菌群失调,且菌株耐药性增加,这样正常菌群及条件致病菌皆可异位寄生造成感染,且难以控制。抗菌药物不合理使用还表现在,痰培养结果尚未回报之前多为经验性用药,且起点高,时间长,主要是二、三代头孢菌素等广谱抗生素。由于头孢菌素的滥用,G+菌及真菌引起医院性感染呈上升趋势,诱发了金黄色葡萄球菌和肠球菌的增加[8]。
3.6 防治措施 首先重视对原发病的治疗,积极治疗基础慢性病;保持室内空气清洁,控制陪护率,防止交叉感染;加强基础护理,加强口腔护理,避免呛咳;严格进行无菌操作,减少医源性感染机会;合理使用糖皮质激素及抑酸剂;提高合理应用抗生素的认识;医院监管部门加强高危因素和薄弱环节的管理。
医院内获得性肺炎是神经内科患者常见的并发症,其危险因素具有多样、复杂且相互叠加作用等特点,并与原发病的预后密切相关。只有了解和重视这些与HAP密切相关的因素,并采取临床有效措施,方能最大限度地减少HAP患者的发生率及病死率。
[1]吕冬苗,孙玉玺,刘喜梅.3055例神经内科患者医院感染调查分析[J].中华医院感染学杂志,2003,13(8):738-740.
[2]刘振声,金大鹏,陈增辉.医院感染管理学[M].北京:军事医学科学出版社,2000:17-55.
[3]陈伟玲,邵亚琴.急性脑卒中患者医院感染调查分析[J].中国国际感染控制杂志,2002,1(1):33.
[4]付秀华,刘建波,徐常丽.纤维胸腔镜对疑难性胸腔疾病的诊断价值[J].中国内镜杂志,2004,19:99-100.
[5]上海地区细菌耐药性监测协作组.上海地区细菌耐药性监测[J].中国抗感染化疗杂志,2002,2:129.
[6]陈钦,郭海英,周新.新呼吸机相关肺炎病原菌的调查[J].中华医院感染学杂志,2002,10:102-103.
[7]杨玉芳,何佩贞,吴闯.32例医院真菌感染临床分析[J].中华医学感染学杂志,2002,12(2):125-127.
[8]徐宗俊,龙军,钱树星.神经内科住院病人医院感染分析[J].中华神经医学杂志,2006,5(12):1266-1268.
