2009年上海地区细菌耐药性监测
2010-08-23朱德妹张婴元蒋晓飞倪语星孙景勇应春妹汪雅萍王传清王爱敏蒋燕群李万华沈燕雅金文敏周庭银陈险峰黄卫春杨海慧0卫颖珏0吴丽桂汪瑞忠吕新华朱爱英
朱德妹, 张婴元, 汪 复, 郭 燕, 蒋晓飞, 倪语星, 孙景勇, 应春妹, 汪雅萍,王传清, 王爱敏, 蒋燕群, 汤 瑾, 张 泓, 李万华, 沈燕雅, 金文敏, 周庭银,陈险峰, 张 蓓, 黄卫春, 杨海慧0, 卫颖珏0, 汤 荣, 丁 星, 吴丽桂, 武 楠,汪瑞忠, 房 华, 吕新华, 朱爱英
2.上海交通大学医学院附属瑞金医院;
3.上海交通大学医学院附属仁济医院(浦东);
4.复旦大学附属儿科医院;
5.上海交通大学附属第六人民医院;
6.上海交通大学附属儿童医院;
7.上海市第二人民医院;
8.第二军医大学附属长征医院;
9.上海交通大学医学院附属儿童医学中心;
10.上海交通大学医学院附属仁济医院(浦西);
11.上海交通大学附属第一人民医院;
12.复旦大学附属金山医院;
13.上海浦东新区人民医院;
14.解放军第455医院。
开展细菌耐药性监测工作是世界卫生组织(WHO)控制细菌耐药性的全球策略[1]。2009年上海地区14所医院按统一方案进行细菌耐药性监测,现将结果报道如下。
材料与方法
一、材料
(一)细菌 收集 2009年1月1日—2009年12月31日,上海地区14所医院临床分离菌,剔除同一患者相同部位的重复菌株以及呼吸道、伤口等标本中的凝固酶阴性葡萄球菌(CNS)后共37 167株,按统一方案进行药敏试验。
(二)抗菌药物 抗菌药物纸片为美国BBL公司或英国OXOID公司商品。头孢硝噻吩纸片、头孢噻肟-克拉维酸和头孢他啶-克拉维酸纸片为BBL公司商品。用于鉴定肺炎链球菌耐药性的青霉素E试验条为瑞士AB BIODESK公司商品。卡他莫拉菌药敏试验用的抗菌药物为卫生部中国药品和生物制品检定所技术服务部标准品。
(三)培养基 药敏试验培养基为MH琼脂。肺炎链球菌及各组链球菌用含5%脱纤维羊血MH琼脂。流感嗜血杆菌和卡他莫拉菌用嗜血杆菌属培养基(HTM)加SR158营养补充剂。上述试剂均为英国OXOID公司的商品。
二、方法
(一)药敏试验 采用CLSI[2]2009年版推荐的纸片扩散法(K-B)进行药敏试验。E试验法测定青霉素对肺炎链球菌的最低抑菌浓度(MIC)。纸片法结果对万古霉素和替考拉宁不敏感的肠球菌属细菌,采用万古霉素和替考拉宁E试验条测定其MIC,确认是否为万古霉素耐药肠球菌(VRE);并用PCR方法检测和分析VRE的基因型。琼脂稀释法测定卡他莫拉菌对抗菌药物的敏感性。质控菌株为金葡菌ATCC 25923、大肠埃希菌ATCC 25922、铜绿假单胞菌ATCC 27853、肺炎链球菌ATCC 49619、流感嗜血杆菌 ATCC 49247和 ATCC 49766。
(二)β内酰胺酶的检测 采用头孢硝噻吩纸片测定流感嗜血杆菌和卡他莫拉菌的β内酰胺酶。按CLSI[2]2009年版推荐的方法筛选和确证大肠埃希菌、肺炎克雷伯菌、产酸克雷伯菌和奇异变形杆菌中产ESBLs菌株。
(三)统计分析 用WHONET 5.5软件进行数据处理和分析。
结 果
一、细菌
37 167株临床分离株中,革兰阳性菌占30.0%(11 166/37 167),革兰阴性菌占70.0%(26 001/37 167)。菌种分布详见表1。自住院患者中分离者占87.4%(32 485/37 167),自门、急诊患者中分离者占12.6%(4 682/37 167)
细菌在各类标本中的分布为呼吸道分泌物占51.6%,尿液22.2%,血液9.6%,伤口脓液4.7%,各种无菌体液(胆汁、胸、腹水、脑脊液等)4.9%,生殖道(阴道分泌物和前列腺液)、粪便等6.9%。
呼吸道分泌物最常见的分离菌依次为为克雷伯菌属(17.4%)、不动杆菌属(15.8%)、铜绿假单胞菌(15.0%)和金葡菌(14.9%)等;尿液中依次为大肠埃希菌(45.1%)、肠球菌属(20.7%)、克雷伯菌属(9.8%);伤口渗液中依次为金葡菌(25.6%)、大肠埃希菌(22.8%)和铜绿假单胞菌(11.0%);血液中依次为CNS(53.9%)、大肠埃希菌(11.3%)、克雷伯菌属(6.3%)、金葡菌(4.9%);粪便中志贺菌属和沙门菌属分别占28.4%和14.2%。
二、耐药菌的检出率
(一)甲氧西林耐药葡萄球菌属 金葡菌中MRSA的检出率为56.5%。其中3所儿童医院的检出率为8.5%~22.9%,明显低于成人医院的检出率。CNS中,MRCNS的检出率为72.2%。儿童和成人菌株中MRCNS的检出率大致相仿,见表2。
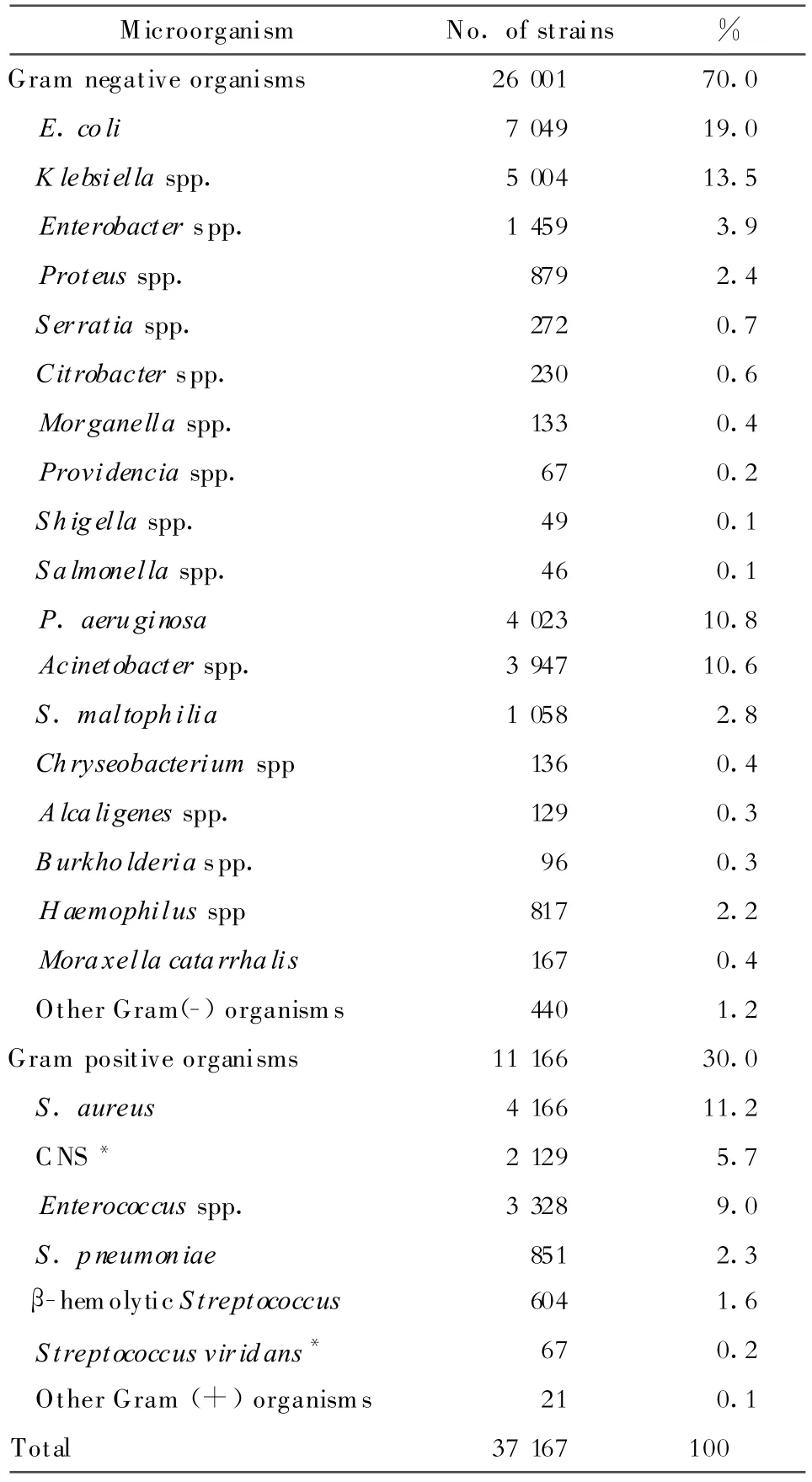
表1 临床分离细菌的菌种分布Table.1.Distribution of clinical isolates by bacterial species
(二)青霉素耐药肺炎链球菌 671株肺炎链球菌中儿童组622株,成人组49株。622株儿童株中含5株脑膜炎肺炎链球菌。622株儿童株经青霉素E试验结果显示5株脑膜炎肺炎链球菌中3株为PSSP,2株为PRSP;另617株非脑膜炎肺炎链球菌中PSSP、PISP和PRSP分别为68.4%、17.0%和14.6%。49株成人非脑膜炎肺炎链球菌中经青霉素E试验结果显示均为PSSP。
(三)万古霉素耐药肠球菌 3 328株肠球菌属细菌中含粪肠球菌1 798株、屎肠球菌1 309株和其他肠球菌属221株。发现8株万古霉素耐药株,其中7株为屎肠球菌,1株为粪肠球菌;根据表型推测或采用PCR法测定其中7株屎肠球菌为Van A型耐药,1株粪肠球菌为Van B型耐药。
(四)产ESBLs肠杆菌科细菌的检出率 各医院产ESBLs大肠埃希菌、克雷伯菌属(包括肺炎克雷伯菌+产酸克雷伯菌)和奇异变形杆菌的平均检出率分别为 60.2%(45.1%~81.9%)、46.4%(21.9%~78.0%)和15.4%(0~41.2%)。其中11所医院产ESBLs大肠埃希菌的检出率高于肺炎克雷伯菌中产ESBLs株的检出率,4所医院未检出产ESBLs奇异变形杆菌,见表3。
(五)革兰阴性杆菌中的泛耐药株 鲍曼不动杆菌、铜绿假单胞菌、弗劳地柠檬酸杆菌和肺炎克雷伯菌中出现了对所测试药物(多黏菌素外)均耐药的泛耐药菌株。其检出率分别为14.2%(505/3 567)、1.1%(43/4 023)、3.6%(6/166)和 1.5%(73/4 822)。此外大肠埃希菌和肠杆菌属细菌中也首次分别出现3株(0.04%)和4株(0.3%)的泛耐药株,见表4。
三、革兰阳性菌对各类抗菌药物的敏感性
(一)葡萄球菌属 MRSA和MRCNS对β内酰胺类抗生素的耐药率高。其中MRSA对氨基糖苷类抗生素、氟喹诺酮类抗菌药、克林霉素和红霉素的耐药率高达80%或以上;但仍有71.3%MRSA菌株对磺胺甲口恶唑-甲氧苄啶和利福平敏感,以及62.1%菌株对磷霉素敏感。MRCNS对上述抗菌药较MRSA敏感;约64.4%和92.0%MRCNS对磷霉素和利福平敏感;但对磺胺甲口恶唑-甲氧苄啶的耐药率为58.3%,较MRSA高。MSSA和MSCNS除对青霉素的耐药率高外,细菌对上述抗菌药物的耐药率大多在10%以下;MSCNS对磷霉素和磺胺甲-甲氧苄啶的敏感率分别为81.8%和70.0%。MRSA和MRCNS对上述抗菌药物的耐药率均较MSSA和MSCNS显著为高。金葡菌和CNS中均未发现对万古霉素、替考拉宁和利奈唑胺耐药菌株,见表5。

表2 各所医院甲氧西林耐药葡萄球菌的检出率[%(n)]Table 2.Prevalence of methicillin-resistant strains in different hospital[%(n)]

表3 各医院肠杆菌科细菌产ESBLs株的检出率Table 3.Prevalence of ESBLs-positive strains in Enterobacteriaceae isolates by hospital
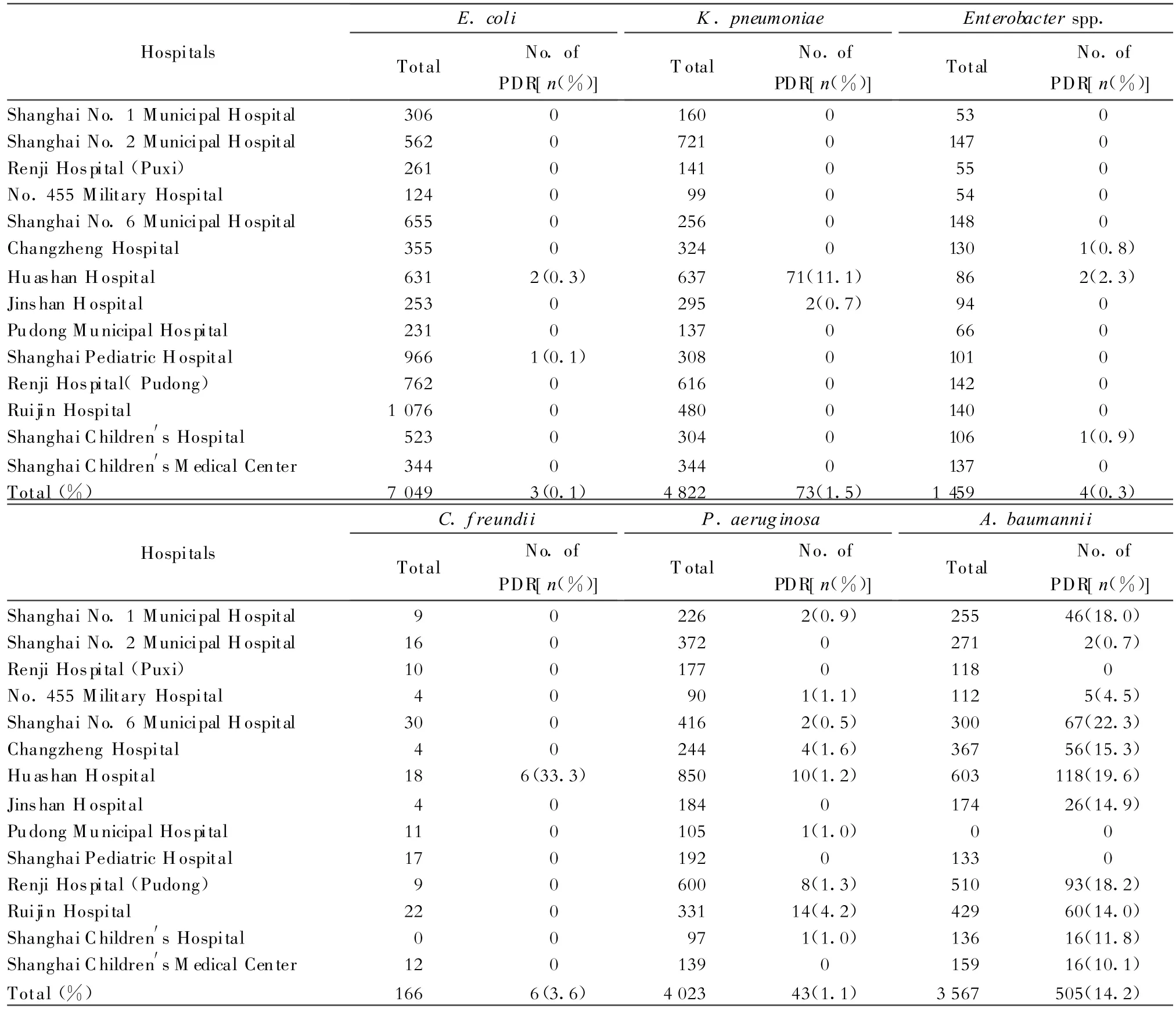
表4 各医院分离的泛耐药*革兰阴性杆菌的检出率Table 4.Prevalence of pan-drug resistant*gram-negative bacilli isolated from different hospitals

表5 葡萄球菌属对抗菌药物的敏感率和耐药率(%)Table 5.Sensitivity and resistance rates of Staphylococcus spp.to antimicrobial agents(%)
(二)肠球菌属 3 328株肠球菌属细菌中粪肠球菌和屎肠球菌分别占54.0%和39.3%,其他肠球菌占8.7%。粪肠球菌对抗菌药物均较屎肠球菌敏感。该菌对呋喃妥因、氨苄西林和环丙沙星的耐药率分别为4.5%、17.4%和23.4%,均显著低于屎肠球菌。粪肠球菌和屎肠球菌对高浓度庆大霉素的耐药率分别为43.5%和67.8%。发现7株屎肠球菌和1株粪肠球菌对万古霉素耐药,但对利奈唑胺均敏感,见表6。

表6 肠球菌属对抗菌药物的敏感率和耐药率(%)Table 6.Sensitivity and resistance rates of Enterococcus to antimicrobial agents(%)
(三)肺炎链球菌 PSSP、PISP和PRSP对红霉素和克林霉素耐药率均很高。儿童组617株非脑膜炎株对上述两药的耐药率可达93.8%~100%;成人组49株PSSP非脑膜炎株亦分别高达63.3%和49%。出现少数左氧氟沙星耐药株,儿童分离株中未发现对莫西沙星耐药株。儿童组和成人组肺炎链球菌中均未发现对万古霉素和利奈唑胺耐药株,见表7。
(四)溶血性链球菌 604株β溶血性链球菌中A、B和C组β溶血性链球菌分别为250株、203株和60株,F和G组分别为24株和46株,21株未分型。自血液和脑脊液分离的草绿色链球菌67株。各组β溶血性链球菌对青霉素仍很敏感,耐药率仅0~2.2%,对头孢曲松和左氧氟沙星的耐药率亦很低,部分菌株对头孢曲松耐药。各组溶血性链球菌对红霉素和克林霉素耐药率均很高。其中A组和B组的耐药率可达50%或以上。草绿色链球菌对青霉素的耐药率高于β溶血性链球菌。上述菌株中均未发现万古霉素和利奈唑胺耐药株,见表8。

表7 非脑膜炎肺炎链球菌对抗菌药物的敏感率和耐药率(%)Table 7.Sensitivity and resistance rates of nonmeningitis S.pneumoniae to antimicrobial agents(%)
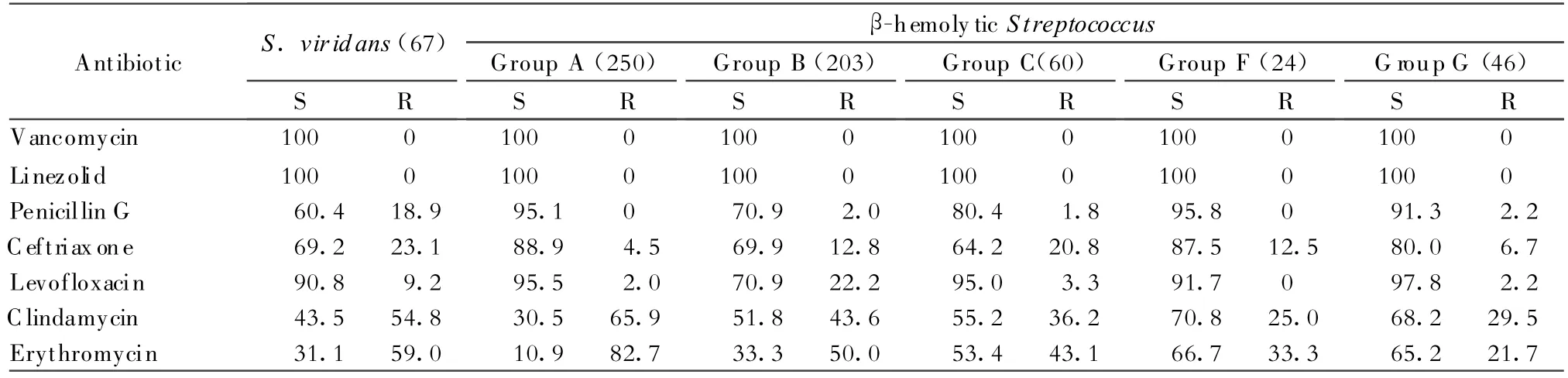
表8 2008年溶血性链球菌对抗菌药物的敏感率和耐药率(%)Table 8.Sensitivity and resistance rates of hemolytic Streptococcus to antimicrobial agents(%)
四、革兰阴性杆菌对抗菌药物的敏感性
(一)肠杆菌科细菌 肠杆菌科细菌中不同菌种的多数菌株对碳青霉烯类仍呈现敏感,见表9,除克雷伯菌属和柠檬酸杆菌属细菌对厄他培南的耐药率为5.3%和5.4%外,细菌耐药率均低于4%。哌拉西林-他唑巴坦和头孢哌酮-舒巴坦对该类细菌亦有良好的抗菌活性,细菌对其耐药率大多低于16%,见表9。阿米卡星和头孢吡肟对多数肠杆菌科细菌的抗菌活性较其他测试的头孢菌素强,细菌对其耐药率大多低于20%。大肠埃希菌、克雷伯菌属(肺炎克雷伯菌+产酸克雷伯菌)和奇异变形杆菌中的产ESBLs株对β内酰胺类抗生素(除碳青霉烯类外)及其他测试的抗菌药的耐药率均较ESBLs阴性株显著为高,见表10。大肠埃希菌产ESBLs株对庆大霉素、环丙沙星、哌拉西林的耐药率在56.4%~98%,其非产ESBLs株对上述药物的耐药率亦均在36%~45.9%。哌拉西林-他唑巴坦和头孢哌酮-舒巴坦对产ESBLs肠杆菌科细菌亦有较好的抗菌活性,除肺炎克雷伯菌和产酸克雷伯菌的产ESBLs株外,其余产ESBLs株的耐药率在20%以下。10株伤寒和副伤寒沙门菌对氨苄西林、氯霉素、磺胺甲-甲氧苄啶以及氨苄西林-舒巴坦、头孢曲松和环丙沙星均甚敏感。49株志贺菌属菌株中38株福氏志贺菌对氨苄西林、氯霉素和磺胺甲口恶唑-甲氧苄啶耐药率均>50%,但7株宋氏志贺菌对氯霉素仍极敏感。
(二)不发酵糖革兰阴性杆菌 4 023株铜绿假单胞菌对所测试药物的耐药率与近几年基本相仿,对阿米卡星、头孢吡肟、头孢哌酮-舒巴坦、头孢他啶和庆大霉素的耐药率在9.9%~18.9%,对美罗培南、亚胺培南的耐药率分别为17.9%和24.5%,对其他测试药的耐药率多数在21.7%~33.5%,见表11。3 947株不动杆菌属细菌中鲍曼不动杆菌占90.4%(3 567/3 947)。该菌对多数测试药物的耐药率与2008年相比均有不同程度增高。该菌对头孢哌酮-舒巴坦的耐药率为20.1%,对亚胺培南和美罗培南的耐药率分别达37.8%和40.5%。嗜麦芽窄食单胞菌对CLSI推荐的3种抗菌药的敏感率在84.2%~88.5%;伯克霍尔德菌对CLSI推荐的4种抗菌药敏感率在64.1%~87.6%,见表11。
肠杆菌科细菌和不发酵糖革兰阴性杆菌对亚胺培南、美罗培南等8种抗菌药的敏感率和耐药率见表 12 、13。
(三)其他革兰阴性杆菌
1.流感嗜血杆菌 615株流感嗜血杆菌中有496株细菌采用头孢硝噻吩纸片测定β内酰胺酶,β内酰胺酶检测率30.8%。无论是儿童株还是成人株流感嗜血杆菌对美罗培南和头孢曲松均十分敏感,未见耐药菌株。成人株对左氧氟沙星、氯霉素和阿奇霉素的耐药率均较儿童株为高,见表14。

表9 2009年肠杆菌科细菌对抗菌药物敏感率和耐药率(%)Table 9.Sensitivity and resistance rates of Enterobacteriaceae spp.to antimicrobial agents(%)

表10 2009年ESBLs(+)和ESBLs(-)肠杆菌科细菌对抗菌药物的敏感率和耐药率(%)Table 10.Sensitivity and resistance rates of ESBLs(+)versus ESBLs(-)Enterobacteriaceae spp.to antimicrobial agents(%)

表11 不发酵糖革兰阴性杆菌对抗菌药物的敏感率和耐药率(%)Table 11.Sensitivity and resistance rates of non-fermentative gram-negative bacilli to antimicrobial agents(%)
2.卡他莫拉菌 167株卡他莫拉菌中158株为儿童株。158株儿童株卡他莫拉菌中β内酰胺酶的检出率为100%。其中103株卡他莫拉菌经稀释法测定,结果示该菌对头孢克洛、头孢呋辛、头孢曲松、阿莫西林-克拉维酸和左氧氟沙星的敏感率均为100%。该菌对磺胺甲-甲氧苄啶的耐药率低,仅0.8%;但该菌对阿奇霉素和克林霉素耐药率较高,见表15。

表12 肠杆菌科细菌对9种抗菌药物的耐药率和敏感率Table 12.Sensitivity and resistance rates of Enterobacteriaceae to antimicrobial agents

表13 不发酵糖革兰阴性杆菌对8种抗菌药物的耐药率和敏感率Table 13.Sensitivity and resistance rates of non-fermentative gram-negative bacilli to antimicrobial agents
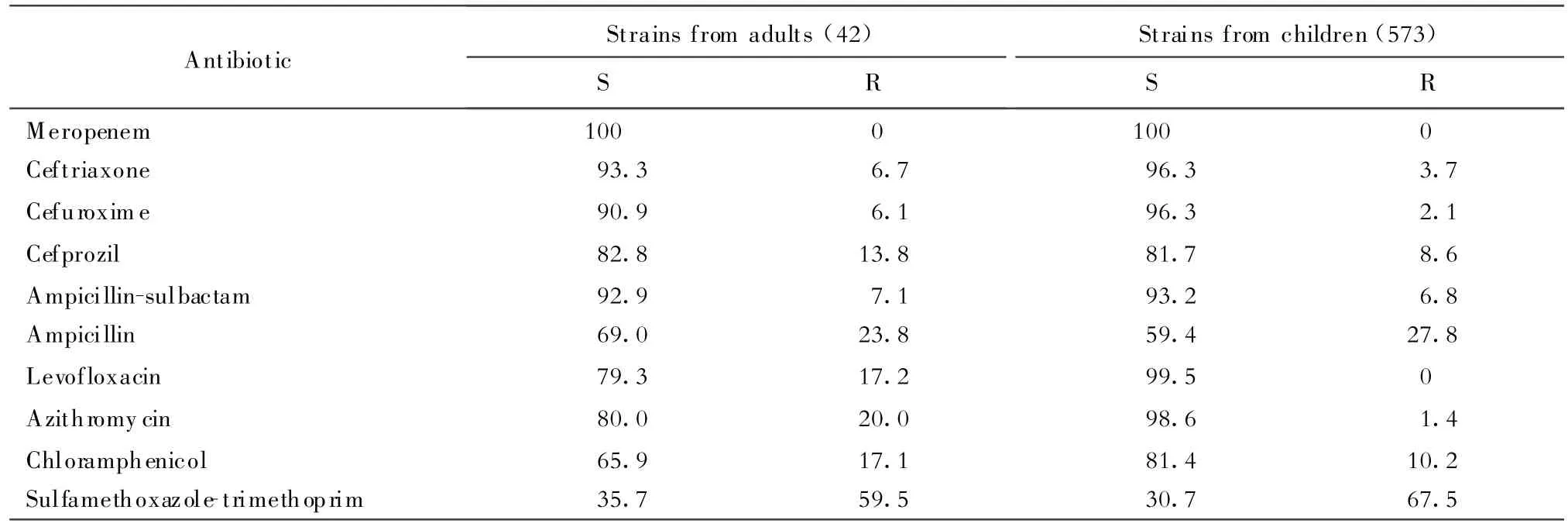
表14 流感嗜血杆菌对抗菌药物的敏感率和耐药率(%)Table 14.Sensitivity and resistance rates of H.influenzae to antimicrobial agents(%)

表15 103株卡他莫拉菌对抗菌药物的敏感率和耐药率(%)Table 15.Sensitivity and resistance rates of M.catarrhalis to antimicrobial agents(%)
讨 论
2009年上海地区细菌耐药性监测结果显示,菌种分布,凝固酶阴性葡萄球菌甲氧西林耐药株的检出率,大肠埃希菌、克雷伯菌属(肺炎克雷伯菌和产酸克雷伯菌)和奇异变形杆菌中产ESBLs株的检出率,葡萄球菌属对万古霉素的敏感率,肠杆菌科细菌对碳青霉烯类抗生素的敏感率等均与2008年监测的数据基本相仿[3]。但有所不同的是:①金葡菌中甲氧西林耐药株的检出率较2008年略有下降。有12所医院MRSA的检出率均普遍下降。其中上海交通大学附属第一人民医院(62.6%和82.5%)和复旦大学附属金山医院(56.7%和81.7%)下降较为明显。②万古霉素耐药屎肠球菌有所增多。2009年发现7株万古霉素耐药屎肠球菌和1株万古霉素耐药粪肠球菌,前者均为Van A型,后者为Van B型;而2006—2008年3年共发现8株VRE,均为屎肠球菌。③肺炎链球菌儿童分离株中PSSP略有减少(68.4%和78.5%),PNSP有所增多(31.6%和21.5%)。④肠杆菌科各菌属对3种碳青霉烯类抗生素的耐药率略有上升。⑤不动杆菌属对亚胺培南、美罗培南耐药率均有增高(37.8%和27.4%及40.5%和28.3%)。⑥洋葱伯克霍尔德菌和嗜麦芽窄食单胞菌对CLSI推荐的抗菌药物的耐药率均较2008年略有上升。⑦出现了3株大肠埃希菌和4株肠杆菌属细菌(3株阴沟肠杆菌和1株产气肠杆菌)泛耐药株。此外鲍曼不动杆菌泛耐药株较2008年明显增多(505株和180株)。
由于万古霉素纸片法药敏试验结果与万古霉素MIC测定结果不完全相关,往往出现假敏感现象,不易发现VISA菌株。2009年CLSI[2]提出万古霉素对葡萄球菌属常规药敏试验必须采用MIC测定法代替以往的纸片法药敏试验,以避免漏检VRSA和VISA,贻误临床治疗。我们采用纸片法、琼脂稀释法、微量稀释法、E试验法以及VITEK 2 Compact(AST-GP61)对108株MRSA进行万古霉素的药敏试验,结果对万古霉素均呈敏感。我们同时采用纸片法、琼脂稀释法对278株金葡菌进行万古霉素的药敏试验,结果亦均敏感。未发现万古霉素耐药葡萄球菌属。近年有文献报道万古霉素对金葡菌的MIC有所增高,其中异质性万古霉素中介金葡菌(hetrogeneously vancomycin-resistant Staphylococcusaureus,hVISA)菌株的存在可能是万古霉素MIC增高的因素之一[4-5]。万古霉素MIC为1~4 mg/L的MRSA感染中,不乏采用万古霉素治疗失败的病例[6]。因此hVISA也可能是导致万古霉素治疗MRSA感染失败的主要原因。国内报道200株血培养对万古霉素敏感的MRSA中采用菌群分析法(PAP-AUC)发现26株(13%)hVISA和1株VISA,并发现万古霉素对MRSA的MIC自2005—2007年有逐步增高的趋势[7],应引起重视。
鉴于临床出现产ESBLs大肠埃希菌和肺炎克雷伯菌导致对第三代和第四代头孢菌素的耐药性增高,自1998年始NCCLS[8](现为CLSI)推荐对大肠埃希菌、克雷伯菌属(肺炎克雷伯菌+产酸克雷伯菌)和奇异变形杆菌[9]开展产ESBLs细菌的检测和试验方法,并建议凡ESBLs阳性的菌株即使其药敏试验结果对第三代和第四代头孢菌素在敏感范围内,仍应报告为耐药。近年来肠杆菌科细菌中质粒介导的AmpC酶、KPC酶、细菌外膜孔蛋白丢失或外排泵等耐药机制引起的耐药性报道日益增多[10]。多种耐药机制往往同时存在,干扰了细菌ESBLs的检测结果,一些具有复杂耐药机制的产ESBLs细菌可能被误判为非产ESBLs细菌。本组资料显示一些非产ESBLs细菌中对碳青霉烯类抗生素的耐药率较产ESBLs细菌略高的原因可能与此有关。因此,当年CLSI提出对大肠埃希菌等进行ESBLs检测,指导临床合理用药的措施已不能适应目前情况。2010年CLSI根据美国FDA批准的给药方案修改了头孢菌素类抗生素对肠杆菌科细菌药敏试验判断折点[11],包括头孢唑林、头孢噻肟、头孢曲松、头孢唑肟、头孢他啶和氨曲南等。新折点使药敏试验结果更符合临床实际并能正确指导临床合理用药。CLSI并建议采用纸片法药敏试验的实验室可采用新折点判断药敏试验结果,无需检测细菌ESBLs。
本组资料显示肠杆菌科细菌对碳青霉烯类抗生素仍然非常敏感,总耐药率为1%。但与2008年资料相比,各种肠杆菌科细菌对其耐药率都略有增加。有文献报道肠杆菌科细菌对碳青霉烯类抗生素的耐药性与细菌产生KPC酶有关。国内近年来在肺炎克雷伯菌、黏质沙雷菌、阴沟肠杆菌中均发现有KPC-2酶,引起感染的局部流行报道也日渐增多[12]。由于产生此酶的细菌对亚胺培南、美罗培南和厄他培南的耐药水平并不太高,按2009年前的CLSI判断标准药敏试验的结果往往仍在敏感范围内,但KPC酶可以水解碳青霉烯类抗生素及其他各种β内酰胺类抗生素,导致细菌对上述多种抗生素均耐药。因此CLSI[2]建议加强对肠杆菌科细菌KPC碳青霉烯酶的检测。2010年6月CLSI对多利培南、厄他培南、亚胺培南和美罗培南等4种碳青霉烯类抗生素的肠杆菌科细菌的判断标准作了修改补充[13],建议采用新折点后可不必常规进行KPC碳青霉烯酶检测。本组资料显示大多肠杆菌科细菌对亚胺培南和美罗培南的耐药率<4%,对厄他培南的耐药率为<5%;并出现了少数泛耐药肠杆菌科细菌。如果现按2010年6月的补充意见,本组资料中肠杆菌科各属细菌对碳青霉烯类抗生素的耐药率将被修改为对美罗培南的耐药率为≤5.4%、亚胺培南为≤12.1%、厄他培南为≤13.1%。大肠埃希菌、肠杆菌属细菌和肺炎克雷伯菌中的泛耐药株将分别增加至6株(0.1%)、6株(0.4%)和90株(1.9%),应予注意。此外本组资料中不动杆菌属(90.4%为鲍曼不动杆菌)对亚胺培南和美罗培南的耐药率较2008年又有明显增加(37.8%和27.4%与40.5%和28.3%)。同时该类细菌中的泛耐药菌株也由2008年的180株(5.9%)[3]上升至2009年的505株(14.2%)。2008年有8所医院发现该类细菌的泛耐药株。2009年有11所医院发现有该类耐药菌株;这些菌株主要分布于重症监护病房(31.7%,160/505)、神经外科(10.9%,56/505)和烧伤病房(6.5%,33/505)。其中5所医院分别占了505株泛耐药鲍曼不动杆菌的11%~23%。碳青霉烯类抗生素耐药菌株的增加可能是该菌中泛耐药株增加的主要原因,应加强对其流行病学和耐药机制的研究,并采取积极有效防控措施。
[1] World Health Organization WHO global strategy for containment of antimicrobial resistance WHO/CDS/2001.2.
[2] Clinical and Laboratory Standads Institute.Performance Standards for Antimicrobial Susceptibility Testing[S].Fifteenth Informational Supplement,2009,M100-S19.
[3] 朱德妹,张婴元,汪复,等.2008年上海地区细菌耐药性监测[J].中国感染与化疗杂志,2009,9(6):401-411.
[4] Sakoulas G,Moellering RC Jr.Increasing antibiotic resistance among methicillin-resistant Staphylococcus aureus strains[J].Clin Infect Dis,2008,46(S5):S360-S367.
[5] Ball JM,Walters LJ,Turnidge D,et al.hVISA are commom among vacomy cin-susceptible methicillin-resistant Staphylococcusaureus(M RSA):report from SENT RY Asia-Pacific region[abstract C2-1160][C]//Prog ram and abstracts of 46th annual meeting of the Interscience Conference on Antimicrobial Agents and Chemotherapy(San Francisco).Washington,DC:American Society for Microbiology,2006.
[6] So riano A,Marco F,Martinez JA,et al.Influence of vancomycin minimum inhibitory concentration on the treatment of methicillin-resistant Staphy lococcus aureus bacteremia[J].Clin Infect Dis,2008,46(2):193-200.
[7] Sun W,Chen H,Liu Y,et al,Prevalence and characterization of heterogeneous vancomy cin-intermediate Staphylococcus aureus isolates from 14 cities in China?[J].Antimicrob A-gents Chemother,2009,53(9):3642-3649.
[8] Clinical and Laboratory Standads Institute.Performance Standards for Antimicrobial Susceptibility Testing[S].Eighth Informational Supplement,1998,M100-S8.
[9] Clinical and Laboratory Standads Institute.Performance Standards for Antimicrobial Susceptibility Testing[S].Sixteenth Informational Supplement,2006,M100-S16.
[10] Lahey Clinic.Amino acid sequences for TEM,SHV and OXA extended-spectrum and inhibitor-resistant β-lactamases[EB/OL].U RL:http://www.lahey.org/studies/webt.asp.
[11] Clinical and Laboratory Standads Institute.Performance Standards for Antimicrobial Susceptibility Testing[S].Twentieth Informational Supplement,2010,M100-S20.
[12] 沈继录,朱德妹,吴卫红,等.革兰阴性杆菌碳青霉烯酶产生与细菌耐药性关系的研究[J].中华检验医学杂志,2008,31(4):408-414.
[13] Clinical and Laboratory Standads Institute.Performance Standards for Antimicrobial Susceptibility Testing[S].Twentieth Informational Supplement(June 2010 Update),2010,M100-S20-U.
