2009年中国CHINET大肠埃希菌和克雷伯菌属细菌耐药性监测
2010-08-23苏丹虹倪语星孙景勇俞云松孙自镛朱德妹胡付品蒋晓飞王传清王爱敏徐元宏沈继录徐英春孙宏莉李万华斌0艳0张朝霞黄文祥魏莲花胡云建艾效曼
卓 超, 苏丹虹, 倪语星, 孙景勇, 俞云松, 杨 青, 孙自镛, 简 翠, 汪 复,朱德妹, 胡付品, 蒋晓飞, 王传清, 王爱敏, 徐元宏, 沈继录, 徐英春, 孙宏莉,张 泓, 李万华, 单 斌0, 杜 艳0, 张朝霞, 季 萍, 贾 蓓, 黄文祥, 魏莲花,吴 玲, 胡云建, 艾效曼
2.上海交通大学医学院附属瑞金医院;
3.浙江大学医学院附属第一医院;
4.华中科技大学同济医学院附属同济医院;
5.复旦大学附属华山医院;
6.复旦大学附属儿科医院;
7.安徽医科大学附属第一医院;
8.中国医学科学院附属北京协和医院;
9.上海交通大学附属儿童医院;
10.昆明医学院附属第一医院;
11.新疆医科大学附属第一医院;
12.重庆医科大学附属第一医院;
13.甘肃省人民医院;
14.卫生部北京医院。
中国CHINET细菌耐药性监测系统自2005年起,对全国多个地区临床分离菌按统一方案进行连续监测,目前已有10个省市14所医院加入该耐药性监测系统。现将2009年CHINET监测的大肠埃希菌和克雷伯菌属(肺炎和产酸克雷伯菌)的监测结果总结如下。
材料与方法
一、材料
(一)细菌 2009年 1月—2009年 12月CHINET所属的14所医院连续收集的非重复临床分离菌株。
(二)培养基和抗菌药物纸片 药敏试验用MH琼脂、抗菌药物纸片为BBL或OXOID公司产品。
二、方法
(一)药敏试验 按CLSI推荐的纸片扩散法(Kirby-Bauer)进行。质控菌株为大肠埃希菌ATCC 25922和肺炎克雷伯菌ATCC 700603。药敏试验按CHINET统一制订的方案执行。具体品种见结果表格中所列。
(二)ESBLs的检测 采用CLSI推荐的ESBLs纸片筛选法和酶抑制剂增强试验确证法测定大肠埃希菌和克雷伯菌属中产ESBLs株。
(三)药敏试验结果判断和数据分析处理 按CLSI 2009年版标准判断药敏试验结果[1],数据的统计分析采用WHONET 5.4软件。
结 果
一、细菌及其分布
14所医院2009年1—12月期间共收集12 925非重复株,大肠埃希菌7 992株,肺炎克雷伯菌4 556株和产酸克雷伯菌377株。每所医院的菌株数分别占总数的2.5%~11.8%。其中2所儿童医院分离的大肠埃希菌和肺炎克雷伯菌分别占18.6%(1 489/7 992)和12.6%(620/4 933)。大肠埃希菌主要来源于尿液(49.5%)、呼吸道(20.2%)、血液(7.2%)、胆汁和胸腹水(5.5%)、伤口和脓性分泌物标本(5.1%)。肺炎克雷伯菌主要来源于呼吸道(64.8%)、尿液(14.9%)和血液标本(5.7%)。产酸克雷伯菌主要来源于呼吸道(55.7%)、尿液(17.0%)、胆汁和胸腹水(5.6%)及血液标本(4.8%)。
二、药敏试验结果
(一)ESBLs的检出率 14所医院大肠埃希菌和克雷伯菌ESBLs的总检出率分别为 56.5%和41.7%。不同地区医院分离菌中ESBLs检出率存在差异。安徽医科大学附属第一医院、甘肃省人民医院和浙江大学医学院附属第一医院的大肠埃希菌ESBLs检出率均高于平均水平,武汉同济医院、上海华山医院、上海交通大学附属儿童医院、复旦大学附属儿科医院、武汉同济医院、新疆医科大学附属第一医院和安徽医科大学附属第一医院的克雷伯菌属中ESBLs的检出率高于平均水平。所有14所医院大肠埃希菌的ESBLs检出率均高于克雷伯菌属,见表1。
(二)大肠埃希菌和克雷伯菌属的药敏试验结果大肠埃希菌和克雷伯菌属对抗菌药物的药敏试验结果见表2。
(三)产ESBLs菌和非产ESBLs菌的药敏试验结果 总的药敏试验结果显示,大肠埃希菌产ESBLs株耐药率<30%的药物依次是:亚胺培南(0.1%)、美罗培南(0.3%)、厄他培南(0.5%)、哌拉西林-他唑巴坦(5.1%)、头孢哌酮-舒巴坦(7.4%)、阿米卡星(10.1%)和头孢西丁(13.2%)。肺炎克雷伯菌产ESBLs株耐药率<30%的药物依次是:亚胺培南(2.3%)、美罗培南(2.6%)、厄他培南(3.7%)、头孢哌酮-舒巴坦(17.1%)、头孢西丁(22.8%)、哌拉西林-他唑巴坦(22.9%)和阿米卡星(24.7%)。产酸克雷伯菌产ESBLs株耐药率<30%的药物依次是:亚胺培南(1.0%)、美罗培南(1.0%)、厄他培南(3.7%)、阿米卡星(12.8%)、头孢哌酮-舒巴坦(25.8%)和头孢西丁(25.9%)。除碳青霉烯类抗生素外,产ESBLs菌对其余药物的耐药性都高于非产ESBLs菌,见表 3。
三、各医院产ESBLs菌和非产ESBLs菌的药敏试验结果特点
各医院产ESBLs株药敏试验结果比较显示,14所医院大肠埃希菌产ESBLs株对亚胺培南、美罗培南、头孢哌酮-舒巴坦、哌拉西林-他唑巴坦、头孢吡肟、阿米卡星和环丙沙星的耐药范围分别为:0~1.5%、0~4.8%、0~22.1%、0.8%~ 12.5%、16.0%~95.5%、3.0%~16.0%和32.2%~94.6%。14所医院克雷伯菌产ESBLs株对上述7种药物的耐药范围依次分别为:0~8.2%、0~10.7%、1.9%~42.1%、5.8%~47.3%、18.8%~90.7%、0~43.3%和7.2%~63.6%。相比而言,无论是大肠埃希菌还是克雷伯菌产ESBLs株成人医院ESBLs分离株对哌拉西林-他唑巴坦、头孢哌酮-舒巴坦、环丙沙星、阿米卡星的耐药性明显高于儿童株。在成人医院中,新疆医科大学附属医院对以上抗菌药物的耐药都明显为高,其原因值得进一步检查,见表4、表5。

表1 各医院大肠埃希菌和克雷伯菌产ESBLs检出率Table 1.Prevalence of ESBLs-positive strains in Enterobacteriaceae
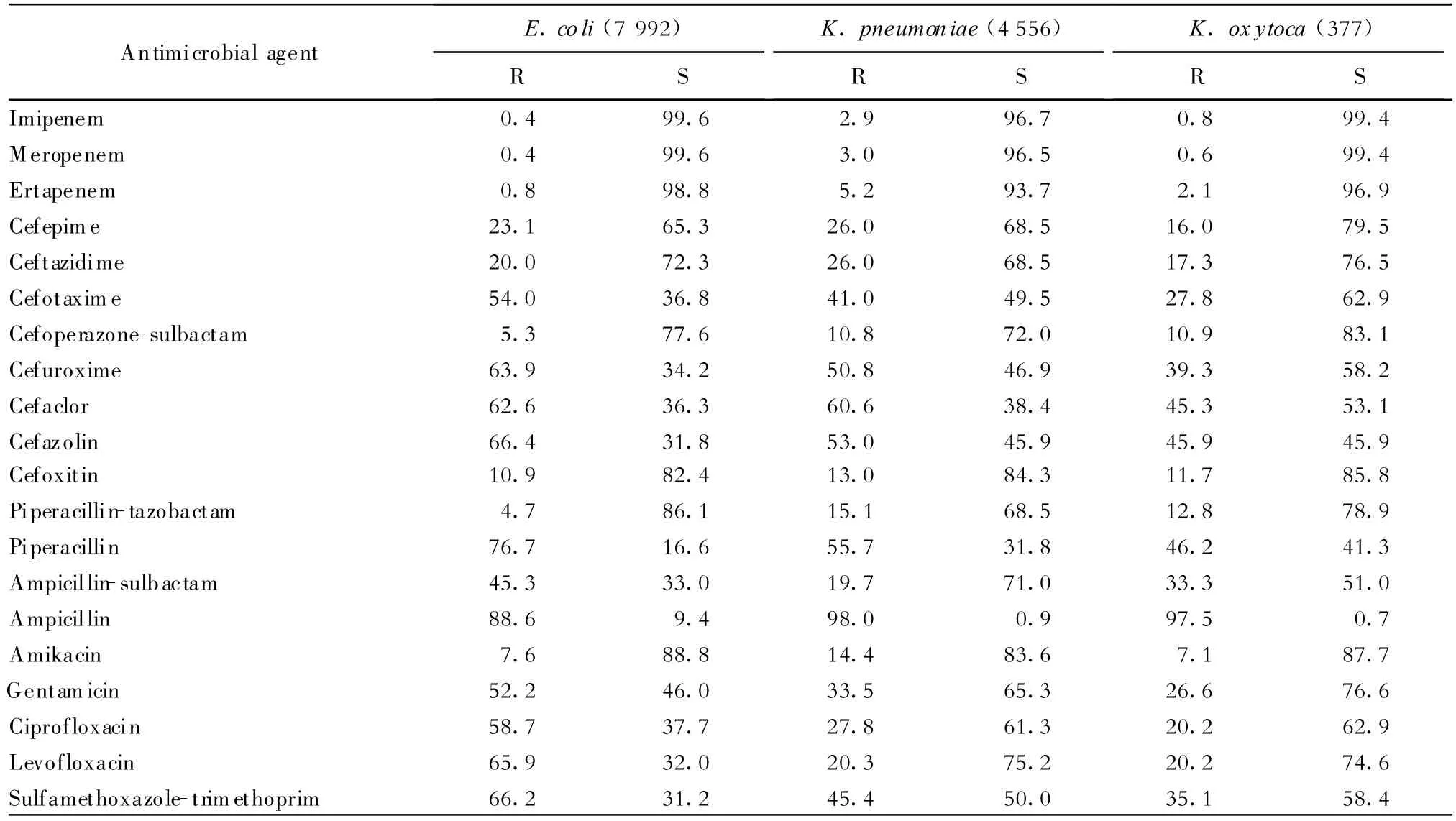
表2 大肠埃希菌和克雷伯菌属对各种抗菌药物的耐药率和敏感率(%)Table 2.Susceptibility of E.coli,K.pneumoniae and K.oxytoca to antimicrobial agents(%)
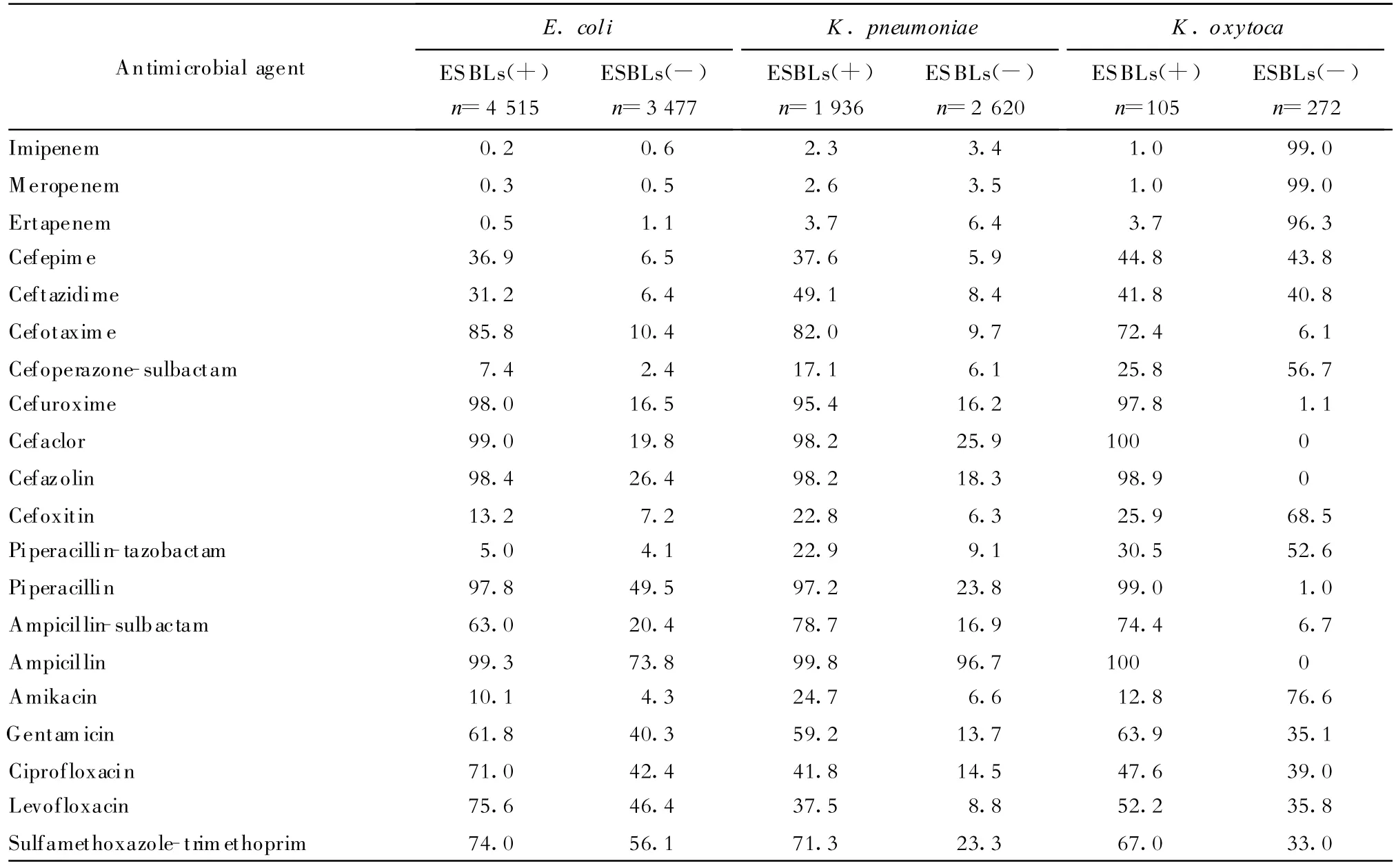
表3 产ESBLs菌和非产ESBLs菌的耐药性比较(%)Table 3.Resistance rates of ESBLs(+)and ESBLs(-)strains of E.coli,K.pneumoniae and K.oxytoca to antimicrobial agents(%)
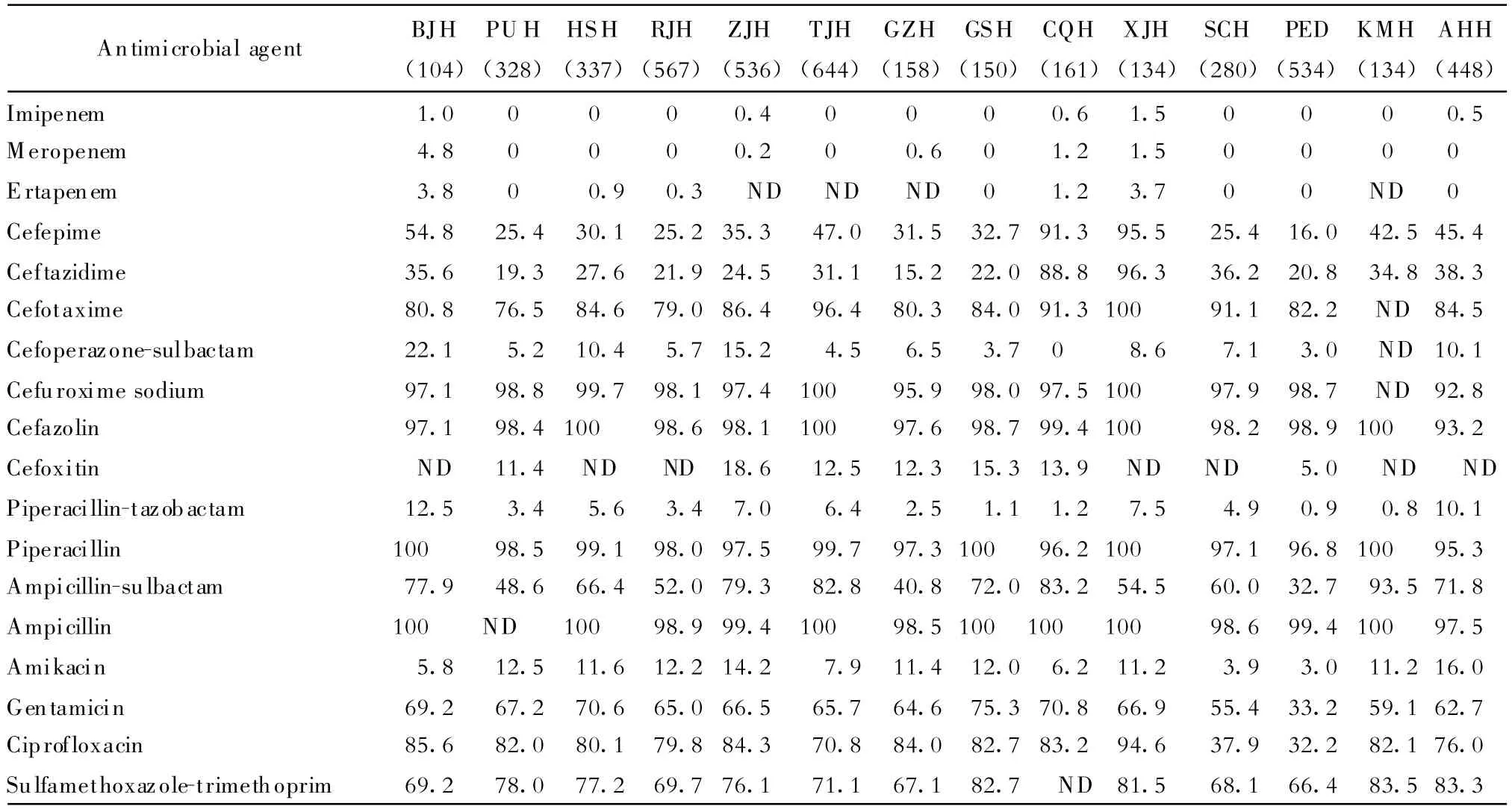
表4 各医院产ESBLs大肠埃希菌耐药率(%)Table 4.Resistance rates of ESBLs(+)E.coli strains in different hospitals(%)
四、亚胺培南和美罗培南不敏感的大肠埃希菌和克雷伯菌属
本次监测共检出碳青霉烯类抗生素不敏感株(对亚胺培南和美罗培南都不敏感)154株,其中肺炎克雷伯菌132株,大肠埃希菌20株,产酸克雷伯菌2株。药敏试验结果显示,大肠埃希菌碳青霉烯类抗生素不敏感株除对阿米卡星和头孢哌酮-舒巴坦的耐药率分别在65%和45%外,其余药物耐药率都在73.7%以上。肺炎克雷伯菌碳青霉烯类抗生素不敏感株除对阿米卡星的耐药率为80.5%外,对其余药物几乎完全耐药。83株肺炎克雷伯菌和5株大肠埃希菌为泛耐药株,主要集中于上海华山医院、浙江大学医学院附属第一医院和重庆医科大学附属第一医院(泛耐株分别为73、8和2株),有1株大肠埃希菌泛耐株来源于上海儿科医院的血液分离株。泛耐药株标本分布显示,68.2%(60/88)来源于痰标本,9.1%(8/88)来源于血标本。见表6。
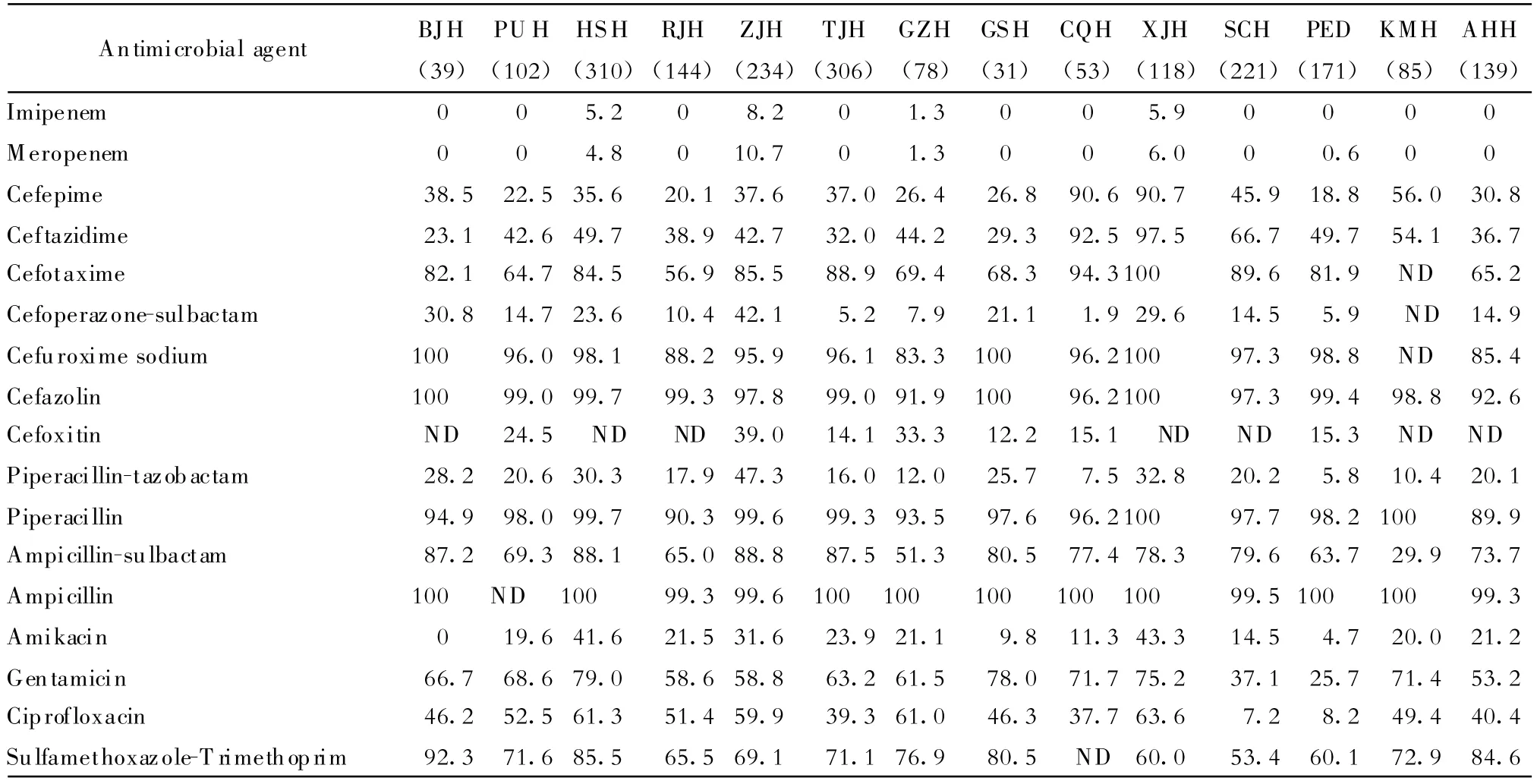
表5 各医院产ESBLs克雷伯菌属耐药率(%)Table 5.Resistance rates of ESBLs(+)K lebsiella strains in different hospitals(%)

表6 碳青霉烯类抗生素不敏感的134株克雷伯菌和20株大肠埃希菌的耐药率和敏感率(%)Table 6.Susceptibility of carbapenem non-susceptible strains of E.coli and K lebsiella spp(%)
讨 论
大肠埃希菌和克雷伯菌属(肺炎克雷伯菌和产酸克雷伯菌)的主要耐药机制之一是细菌产ESBLs,致细菌对β内酰胺类抗生素耐药。一项早期我国产ESBLs菌调查显示,细菌产生的ESBLs主要为CTXM-14基因型,其在大肠埃希菌和肺炎克雷伯菌产ESBLs株中分别占63.4%(206/325)和35.3%(65/184)[2]。由于CTX-M-14酶以头孢噻肟为水解底物,但不能水解头孢他啶,使细菌对这2种药物的敏感率出现较大差异。但近年来随着可水解头孢他啶的CTX-M-15酶的出现,耐头孢他啶的肠杆菌科细菌逐渐增多,目前CTX-M-15酶已成为全球最常见的ESBLs型。在中国部分地区CTX-M-15酶也成为仅次于CTX-M-14酶的ESBLs型[3-4]。本年度调查也显示,大肠埃希菌和克雷伯菌属产ESBLs株对头孢他啶的耐药率较2007年资料呈上升趋势,其中大肠埃希菌产ESBLs株的耐药率上升了10%(22.1%和31.1%)[5]。无论CTX-M-14还是CTX-M-15基因,皆由质粒介导,并常同时携带其他耐药基因如AmpC酶(DHA-1)、氨基糖苷类钝化酶和喹诺酮类药物耐药基因(qnr和 aac(6′)-Ib-cr)等,导致细菌呈多重耐药[2,6]。本组资料中产ESBLs菌对庆大霉素、环丙沙星、左氧氟沙星耐药率多在40%以上,且均显著高于非产ESBLs株耐药率。
与往年相比,对碳青霉烯类抗生素不敏感的大肠埃希菌和肺炎克雷伯菌比率明显上升是本次监测的另一特点。2007年CHINET 12所医院对碳青霉烯类抗生素不敏感的大肠埃希菌和肺炎克雷伯菌比率为0.25%(24/9 781),而 2009年已达 1.21%(152/12 548)。两者相似的是菌株分离地仍主要集中于华东地区,但2009年度更主要高发于1所医院,约64%(98/152)菌株来源于该医院。多项研究表明,肠杆菌科细菌对碳青霉烯类抗生素耐药与细菌产KPC酶有关[7]。KPC酶可存在于克雷伯菌属、阴沟肠杆菌、大肠埃希菌、沙雷菌属、弗劳地柠檬酸杆菌和铜绿假单胞菌等。除阴沟肠杆菌中该酶由染色体介导外,其余细菌中都通过质粒传播。现在GenBank已注册的KPC酶已有11个亚型(KPC1-11)(http://www.lahey.org/Studies/)。在我国主要为KPC-2型,多见于华东地区[8]。由于耐药基因通过质粒介导,而且部分移动基因元件(如转座子Tn4401)的存在,使其耐药性更容易传播,同时,与CTX-M型ESBLs一样,耐药质粒常携带其他耐药基因如AAC(6′)、OXA-9,可使菌株表现为多重耐药甚至泛耐药[9-10]。本次监测所发现的某所医院不仅对碳青霉烯类抗生素不敏感肠杆菌科细菌比率高,而且泛耐药也集中于该医院,有必要对其耐药机制和传播机制进行研究,以控制耐药性的继续发生。此外,在本次监测中,还发现1例儿童血液来源的大肠埃希菌表现为泛耐药,其相关分子背景和耐药机制也值得进一步研究。
[1] Clinical and Laboratory Standads Institute.Performance Standards for Antimicrobial Susceptibility Testing[S].Sixteenth Informational Supplement,2009,M100-S19.
[2] Yu YS,Ji SJ,Chen YG,et al.Resistance of strains producing extended-spectrum beta-lactamasesand genotype distribution in China[J].J Infect,2007,54(1):53-57.
[3] Liu W,Chen L,Li H,et al.Novel CTX-M{beta}-lactamase genotype distribution and spread into multiple species of Enterobacteriaceae in Changsha,Southern China[J].J Antimicrob Chemother,2009,63(5):895-900.
[4] 卓超,李洪玉,苏丹虹,等.广州地区CTX-M-15型超广谱β内酰胺酶的分布和基因环境研究[J].中华检验医学杂志,2009,32(10):1114-1119.
[5] 卓超,苏丹虹,朱德妹,等.2007年中国CHINET大肠埃希菌和克雷伯菌耐药性监测[J].中国感染与化疗杂志,2009,9(3):185-191.
[6] Yang H,Chen H,Yang Q,et al.High prevalence of plasmid-mediated quinolone resistance genes qnr and aac(6′)-Ibcr in clinical isolates of Enterobacteriaceae from nine teaching hospitals in China[J].Antimicrob Agents Chemother,2008,52(12):4268-4273.
[7] Wei ZQ,Du XX,Yu YS,et al.Plasmid-mediated KPC-2 in a K lebsiella pneumoniae isolate from China[J].Antimicrob A-gents Chemother,2007,51(2):763-765.
[8] Cai JC,Zhou HW,Zhang R,et al.Emergence of Serratia marcescens,K lebsiella pneumoniae,and Escherichia coli I-solates possessing the plasmid-mediated carbapenem-hydrolyzing{beta}-lactamase KPC-2 in intensive care units of a Chinese hospital[J].Antimicrob Agents Chemother,2008,52(6):2014-2018.
[9] Gootz TD,Lescoe MK,Dib-Hajj F,et al.Genetic organization of transposase regions surrounding blaKPC carbapenemase genes on plasmids from K lebsiella strains isolated in a New York City hospital[J].Antimicrob Agents Chemother,2009,53(5):1998-2004.
[10] Nordmann P,Cuzon G,Naas T.The real threat of Klebsiella pneumoniae carbapenemase-producing bacteria[J].Lancet Infect Dis,2009,9(4):228-236.
