重症急性胰腺炎自然病程与中医辨证
2010-08-09崔乃强赵二鹏
苗 彬,崔乃强,赵二鹏,马 涛,赵 光,王 心
论著
重症急性胰腺炎自然病程与中医辨证
苗 彬,崔乃强,赵二鹏,马 涛,赵 光,王 心
目的:通过六经辨证研究重症急性胰腺炎的自然病程演进中的临床特征、脏器功能障碍特点、死亡相关因素以及证候传变规律。方法:对346例患者按照入院时、1、3、5、7、14、28 d共7个时间点分别记录APACHEII评分、各脏器功能状态,死亡相关因素,中医四诊。结果:重症急性胰腺炎自然病程中APACHEII评分呈双峰型分布;脏器衰竭最多受累器官为呼吸、外周循环、肾和胃肠道。初期中医辨证以少阳阳明合病或阳明腑实证为主,严重者则表现为结胸里实证,进展期多为毒热炽盛,热结腑实,恢复期多见气阴两伤。结论:重症急性胰腺炎自然病程分为初期、进展期和恢复期,肠麻痹持续时间是影响SAP自然病程的重要因素。
重症急性胰腺炎;自然病程;肠麻痹,中医辨证;脏器衰竭
重症急性胰腺炎(severe acute pancreatitis,SAP)是一种特殊类型的外科急腹症,中医称之为“脾心痛”。病情凶险,进展迅速,可累及多脏器,病程漫长,病死率高[1]。自上世纪50年代以来,我国中西医结合工作者经过几十年的努力,使祖国医学对SAP的治疗已经形成了较为完整理论体系和日趋成熟的治疗方案,并在临床应用中取得了满意的疗效[2-3]。本文回顾分析我院1999年1月—2008年12月收治的346例患者的资料,观察其自然病程演进以及中医证候传变规律。
1 临床资料
1.1 一般资料 本组346例,男160例,女186例。年龄(53.6±21)(16~91)岁。发病原因为,胆源性153例(44.22%),酒精性71例(20.52%),高脂血症67例(19.36%),ERCP后8例(2.31%),其他47例(13.58%)。发病时间距入院时间均短于72 h,符合SAP诊断标准[4]。
1.2 诊断标准 胆源性胰腺炎[5]:腹部B超和CT发现结石或实验室检查有下列中的两项不正常者:ALP>125 U/L,ALT>75 U/L,TBIL>2.3 mg/dL。
酒精性胰腺炎:发病前48 h内有明确饮酒史,且无其他诱发因素。高脂血症性胰腺炎的诊断标准为在SAP诊断的基础上,甘油三酯≥11.13 mmol/L。
胰腺感染[6]:(1)腹痛或压痛、反跳痛、肌紧张或肠鸣音消失。(2)符合全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)诊断标准4项中的2项或2项以上。(3)CT诊断腹腔内或胰周病灶区域出现气泡。(4)胰腺坏死组织、腹腔脓液等病原菌培养阳性。符合3项以上为胰腺感染。
1.3 治疗方法 常规治疗:吸氧、禁食、胃肠减压、抑酸抑酶、镇痛、液体复苏等,密切监测肺、肾、肝等脏器功能变化。当合并有器官功能不全或衰竭时,在ICU中进行加强监护治疗。适时应用机械通气和血液净化治疗[7]。
中药治疗:根据证型,初期采用通里攻下、活血化瘀中药。采用“清胰陷胸汤”加减(大黄、芒硝、甘遂、柴胡、黄芩、木香、胡连、川楝、元胡),2~4剂/d,每剂两煎,给予口服或胃管注入及保留灌肠。进展期采用清热解毒、活血化瘀治疗的同时,注重攻补兼施,采用“清胰承气汤”加减(柴胡、黄芩、木香、川楝、元胡、枳实、厚朴、大黄),2剂/d,早晚分服。恢复期重用补气养阴、健脾和胃[8]。
手术治疗:根据手术时机可将其分为初期手术(包括急症手术和早期手术)、进展期手术和恢复期手术。
1.4 观察指标 在重症加强监护下进行多种指标测定,进行胸部X线、B超及CT检查,检测呼吸功能、心功能、肝功能、肾功能、电解质、血糖等。
症状和体征的动态观察:观察腹痛、腹胀、恶心、呕吐、压痛、反跳痛、肌紧张、肠鸣音等腹部情况和体温、血压、脉搏、呼吸、平均动脉压(mean arterial pressure,MAP)等指标。检测膀胱内压法检测腹内压(intra-abdominal pressure,IAP)。
各项生化指标:记录患者入院时,入院后1、3、5、7、14、28 d的血常规、血尿淀粉酶、血气分析、肝肾功能、空腹血糖、血钙、血C反应蛋白(C-reaction protein,CRP)血脂全项等生化指标。脏器的功能状态以Marshall评分标准进行判定[9]。患者入院时,入院后1、3、5、7、14、28 d时分别进行APACHE-Ⅱ[10]评分,评价脏器功能状态。
中医证候观察指标:包括望诊、问诊、查体,并以舌像仪、脉象仪记录舌像脉象。最后综合进行辨证分型。
1.5 统计学处理 根据病例观察表所得资料结果建立数据库,进行数据管理,双对比数据录入,并进行逻辑核查。应用SPSS 11.0软件包进行统计。计数资料采用χ2检验,计量资料采用t检验,组间比较采用方差分析。以P<0.05为差异有显著性。
2 结果
2.1 病程分期 在本组346例患者中,87例出现继发胰腺感染。发病3~7 d发现胰腺感染1例,7~14 d发现胰腺感染22例,14~21 d发现胰腺感染44例,21~28 d发现胰腺感染15例,28 d以后发现胰腺感染5例。
自然病程可以分为初期、进展期、恢复期三期。第一期(初期、急性反应期、气血郁闭期,结胸里实期):自发病至10 d左右。临床上常可出现休克、成人呼吸窘迫综合征(acute respiratory distresssyndrome,ARDS)、急性胃肠功能衰竭、急性肾功能衰竭、弥漫性血管内凝血(disseminated intravascular coagulation,DIC)、胰性脑病等并发症。中医辨证以少阳阳明合病或阳明腑实证为主,严重者则表现为结胸里实证,少阳阳明合证:少阳枢机不利,阳明胃肠结热,少阳与阳明同病,出现以往来寒热,胃脘疼痛,呕吐不止为主症的症候。本证多为少阳病不解,邪热内传阳明而成。主证:往来寒热,胸胁苦满,呕吐不止,胃脘拘急疼痛,郁郁而烦,便秘,或热结旁流。次证:发热,口苦,眼干,目眩,黄疸,潮热。苔黄而干,脉弦有力。阳明腑实证:邪热内传阳明之腑,化燥伤津,燥实内结,以致腑气壅滞不同,而见痞,满,燥,实,坚,成阳明腑实证。主证:潮热,谵语,腹满痛拒按,烦躁,手足戢然汗出,大便硬。次证:或见腹胀满,大便秘结,或见心下急痛,烦闷欲吐,大便难。舌脉:舌苔黄燥,脉沉实有力。
第二期(进展期、全身感染期、热毒炽盛期):发病后10 d左右开始,2~3周最明显,可持续1~2个月左右。以胰腺、胰周或相关部位感染所致的全身性细菌感染、深部真菌感染或二重感染为其主要临床表现。中医辨证多为毒热炽盛,气营同病,气血同病、热结腑实。毒热炽盛系指温热疫毒之邪内侵脏腑,外窜经络,气血两燔,出现以高热,肿痛,谵狂,厥逆为主症的症候。毒火燔于十二经,阴阳表里,内外上下皆为其所据,而发为本证。主证:高热,肿痛,狂躁谵妄,四肢厥逆。次证:汗出,口干,大渴,两目昏谵,骨节烦疼,腰如被杖,吐衄,发斑,项强口噤。舌脉:舌绛甚则舌肿,干黑无苔,或焦黑起刺。或里苔起瓣,脉浮大而数,或沉数,或沉,或乱。
第三期(恢复期、邪去正伤期):发生于感染控制以后,主要临床表现为全身营养不良,存在后腹膜或腹腔内残腔,常常引流不畅,窦道经久不愈,有时伴有消化道瘘。中医辨证多见气阴两伤。疾病后期,病邪虽去,然正气已伤,脏腑功能衰退,元气不足,真阴已伤,出现的以呼吸气短,神疲乏力口干咽痛,午后潮热,五心烦热为主症的症候。主证:呼吸气短,神疲乏力,少气懒言自汗,纳呆便溏,口干咽痛,五心烦热,午后潮热,颧红,低热盗汗。次证:干咳少痰,咳呛咯血,上气喘促,脘痛灼热,头晕目眩,心悸肢肿,腰酸耳鸣。舌脉:舌红,苔少而数,或有裂纹,脉虚细而数。
SAP自然病程分期中医辨证传变及舌脉分布见表1、表2。

表1 SAP自然病程分期中医辨证传变
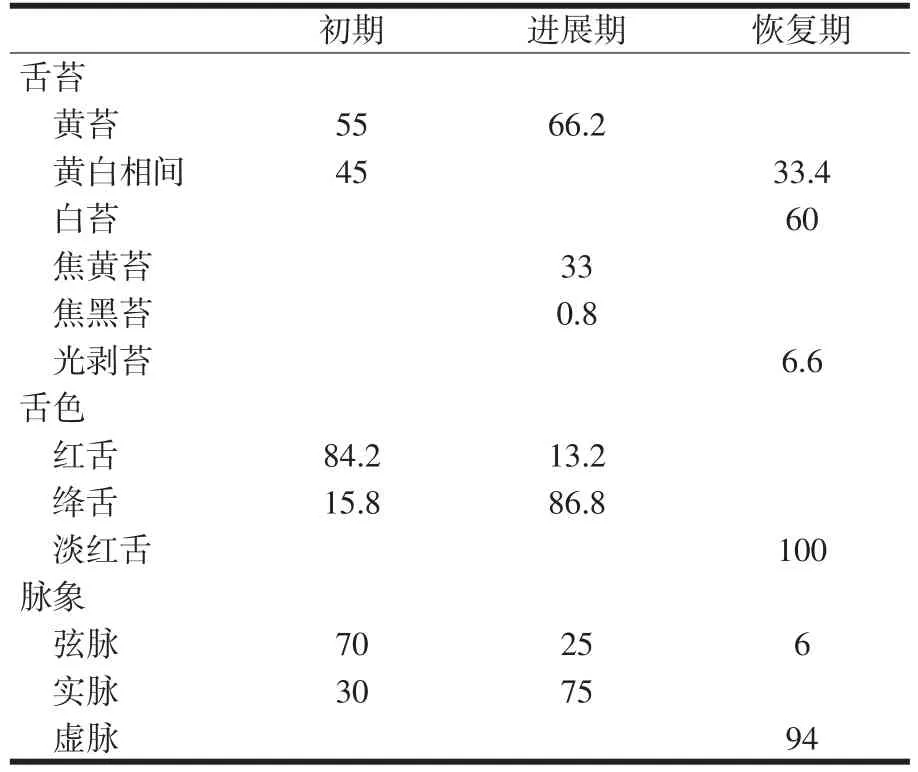
表2 SAP自然病程中舌苔、舌色以及脉象的分布(%)
2.2 C反应蛋白与APACHE-Ⅱ评分在SAP病程分期中的变化 346例患者CRP检测结果:入院第1 d时为(220.70±145.04),第3 d为(179.95±56.58),第7 d为(117.10±71.70),第14 d为(94.65±92.54)。本组SAP患者APACHE-Ⅱ动态评分结果为:入院时为(10.6±3.1),第1 d为(13.2±2.9),第3 d为(15.3±4.1),第7 d为(7.8±3.6),第10 d为(11.7± 2.2),第14 d为(10.2±2.4)。
入院时APACHE-Ⅱ评分已达到较高水平,入院后虽经抢救治疗但病情仍持续进展加重,第3 d达(15.3±4.1),一部分高评分病人在此阶段死亡,大部分病人随着临床有效的通里攻下治疗,心肺功能,尤其是肺功能迅速好转,故第7 d有较大幅度下降。但第10 d以后评分再度上升,提示病情再度变化。临床上也多表现为腹腔内感染的发生,部分病人出现败血症,进入感染期。见表3。
2.3 自然病程演化过程中器官功能损害 在本组资料中,存在脏器功能损害发病的两个高峰。初期出现MODS者74例,出现单个脏器功能障碍128例,无脏器功能障碍者144例。进展期出现MODS者18例,出现单个脏器功能障碍34例,无脏器功能障碍者35例。
初期是器官功能障碍发病的第一个高峰。有202例患者发生器官功能障碍,有301个器官受累。通常在SAP初期出现的器官功能障碍以呼吸功能障碍为多见,为121例(53.8%),其次为外周循环50例(16.6%),肾功能45例15%,胃肠道功能29例(9.6%),中枢神经系统17例(5.6%),肝功能13例(4.3%),心功能21例(7%),代谢功能5例(1.7%)。
进展期是器官功能障碍发病的第二个高峰。本组共有52例患者发生器官功能障碍。有75个器官受累,分别为呼吸功能障碍28例(41.2%)、外周循环功能10例(13.3%),肾功能8例(10.6%)、胃肠道功能15例(20%)、中枢神经系统4例(5.3%)、肝功能2例(2.7%)、代谢功能2例(2.7%)、心功能6例(8%)。见表4。
表3 SAP病程分期中CRP与APACHE-Ⅱ评分的变化

表3 SAP病程分期中CRP与APACHE-Ⅱ评分的变化
APACHE-ⅡCRP(U/L)入院时10.6±3.1第1 d 13.2± 2.9 220.70±145.04第3 d 15.3±4.1 179.95±56.58第7 d 7.8±3.6 117.10±71.70第10 d 11.7±2.2第14 d 10.2± 2.4 94.65±92.54
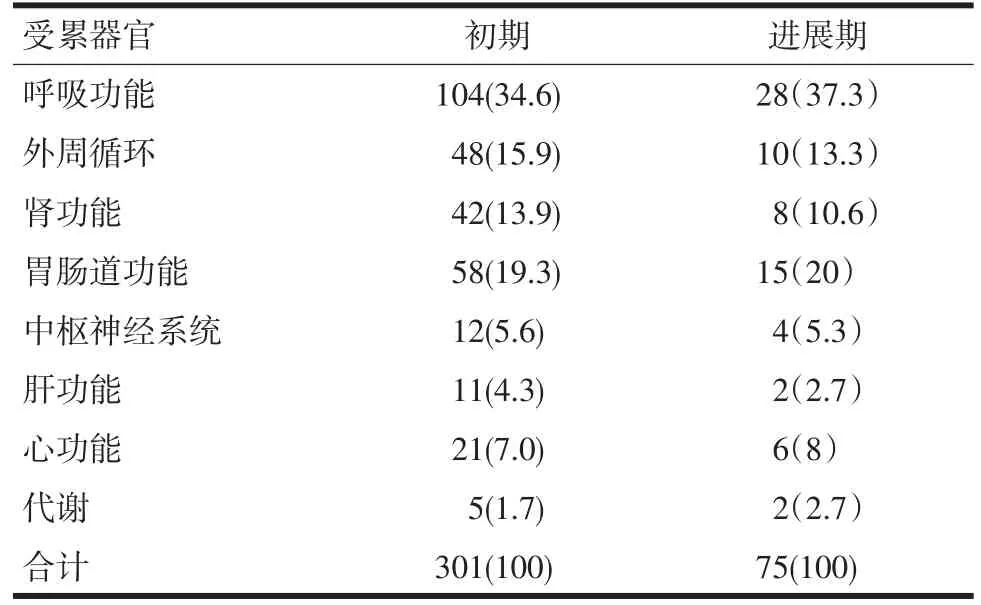
表4 SAP器官功能障碍的观察(n,%)
2.4 早期伴有脏器功能障碍患者的并发症出现时间 早期伴有脏器功能障碍的202例患者并发症出现时间早晚各有不同。其中出现SIRS 202例,首次发作时间为1.3 d;出现MOF有74例,首次发作时间为5.8 d;pH<7.35有186例,首次发作时间为2.4 d;PaO2<60 mmHg(1 mmHg=0.133 kPa)有104例首次发作时间为3.6 d;平均动脉压<60 mmHg有48例首次发作时间为4.5 d;Cr>176.8 μmol/L有42例首次发作时间为4.3 d;血总胆红素>34.2 μmol/L有11例首次发作时间为7.2 d;血糖>7.5 mmol/L有173例,首次发作时间为0.7 d;双侧胸腔积液有148例,首次发作时间为2.6 d;IAP>20 cmH2O有32例首次发作时间为5.2 d。见表5。
表5 SAP早期伴有脏器功能障碍患者的并发症出现时间
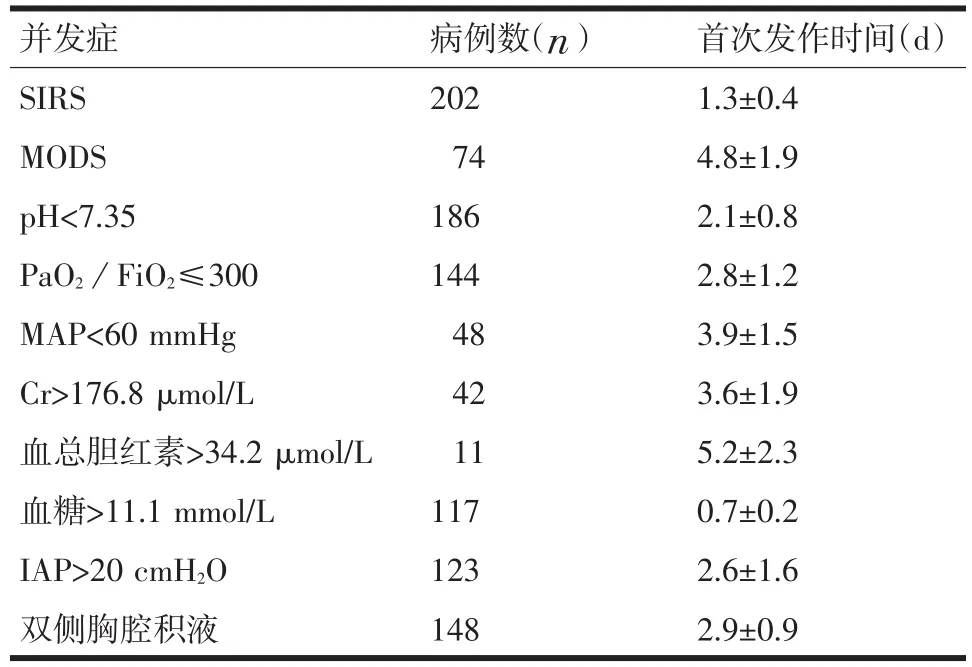
表5 SAP早期伴有脏器功能障碍患者的并发症出现时间
并发症SIRS MODS pH<7.35 PaO2/FiO2≤300 MAP<60 mmHg Cr>176.8 μmol/L血总胆红素>34.2 μmol/L血糖>11.1 mmol/L IAP>20 cmH2O双侧胸腔积液病例数(n)202 74 186 144 48 42 11 117 123 148首次发作时间(d)1.3±0.4 4.8±1.9 2.1±0.8 2.8±1.2 3.9±1.5 3.6±1.9 5.2±2.3 0.7±0.2 2.6±1.6 2.9±0.9
2.5 早期脏器功能衰竭持续时间与病死率的关系
202例患者在早期(发病10 d内)出现脏器功能衰竭,其中156例脏器功能衰竭在48 h内得到纠正。46例患者脏器功能衰竭持续时间超过48 h。比较两组患者资料发现:持续性脏器功能衰竭患者的病死率、局部并发症发生率和感染发生率均较暂时性脏器功能衰竭明显增高。见表6。
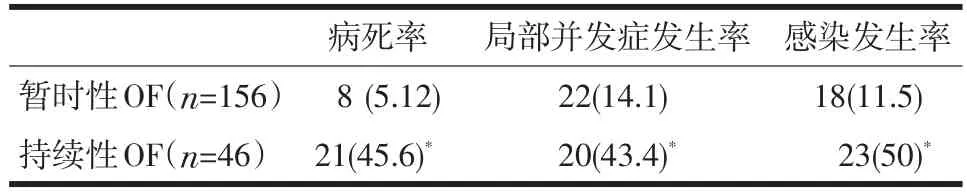
表6 早期脏器功能衰竭持续时间与病死率、局部并发症发生率、感染发生率的关系(n,%)
2.6 胃肠动力恢复时间与早期MODS的关系 174例患者胃肠动力恢复时间(有自主排气排便,并可闻及肠鸣音)<3 d,124例SAP患者胃肠动力恢复时间为3~5 d。48例SAP患者胃肠动力恢复时间>5 d。比较3组患者资料发现:胃肠动力恢复时间>5 d患者的MODS发生率均较<3 d组明显增高。见表7。

表7 SAP胃肠动力恢复时间与MODS发生率的关系(n,%)
2.7 自然病程演进中死亡病例的临床特征 本组死亡48例,住院病死率为13.87%。入院后24 h死亡5例(10.4%),主要为严重休克,心脏骤停;24~72 h死亡7例(14.7%),主要为持续性休克伴ARDS或急性肾衰;3~10 d死亡16例(33.3%),主要为ARDS、急性肾衰伴MODS;10 d以后死亡20例(41.7%),主要为腹腔出血、胰胆瘘等手术并发症和继发感染等导致的MODS。
在SAP初期的死亡病例的临床特征:年龄为64.5(34~91)岁,性别,男性13例(48.1%),女性15例(51.9%)。体质量指数(body mass index,BMI)为23.6 kg/m(17~38),发病因素中,胆道12例(42.8%),未知病因5例(17.8%),高脂血症6例(21.4%),酒精性3例(10.7%),ERCP后2例(7.1%)。重症度评分,Ranson评分为(4.5±0.8),APACHEII评分为(14.8±3.5)。
在SAP进展期的死亡病例的临床特征:年龄为66.5(34~83)岁,性别,男性12例(53.6%),女性8例(46.4%)。BMI为23.6 kg/m(17~38),发病因素中,胆道7例(35%),未知病因3例(15%),高脂血症3例(15%),酒精性2例(10%),ERCP后2例(10%)。重症度评分,Ranson评分为(4.9±1.1),APACHEII评分为(914.1±4.7)。
1997—2003年期间初期死亡9例(62.1%),进展期死亡9例(62.1%)。
2003—2007年期间初期死亡9例(42.1%),进展期死亡9例(42.1%)。见表8。
2.8 不同病程阶段死亡病例的病理分布 初期死亡病例的病理类型中,85.7%为无菌性坏死,10.7%为感染性坏死,3.6%间质水肿;进展期死亡病例的病理21.2%为无菌性坏死,75.0%为感染性坏死, 3.8%为间质水肿。见表9。
2.9 不同病程死亡的相关因素的比较 在SAP初期,死亡的相关因素主要为MODS,而进展期死亡的主要相关因素为感染性坏死合并MODS,其他依次为腹腔出血和感染性坏死。见表10。
表8 SAP不同病程死亡病例的临床特征(n,%
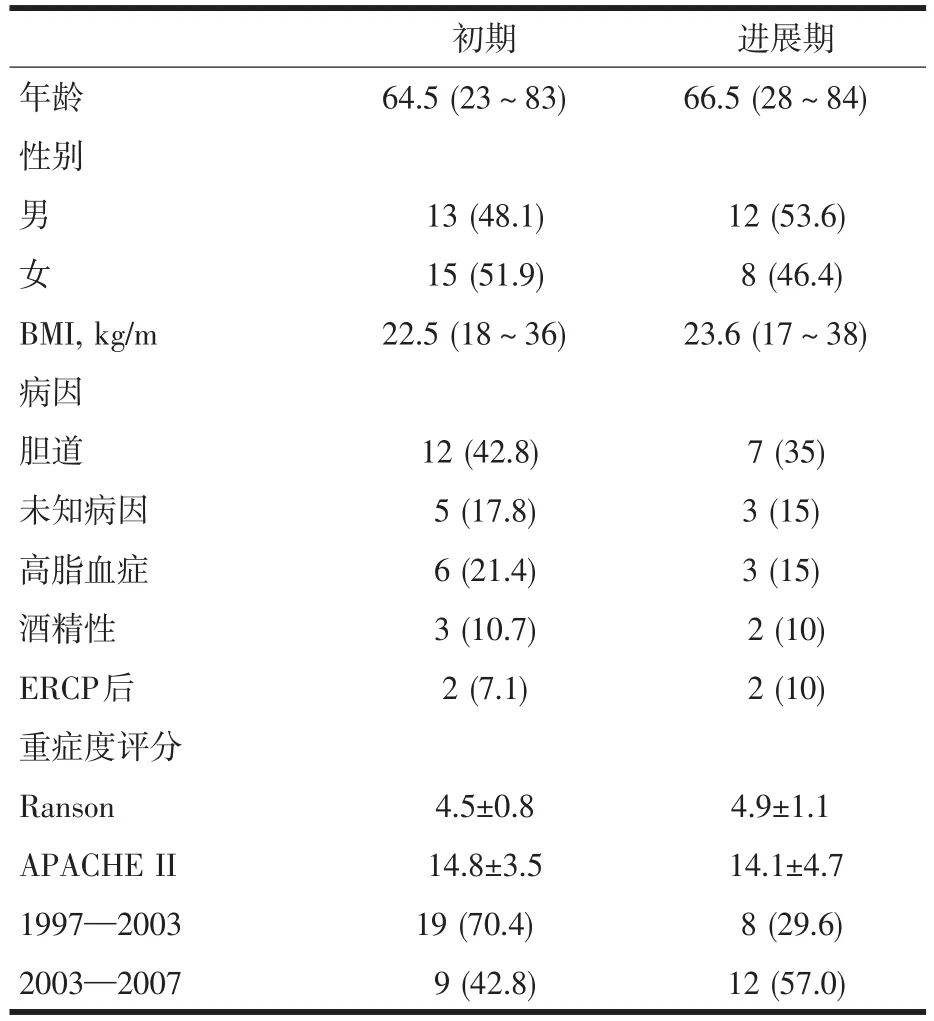
表8 SAP不同病程死亡病例的临床特征(n,%
年龄性别初期64.5(23~83)进展期66.5(28~84)男女BMI,kg/m病因胆道未知病因高脂血症酒精性ERCP后重症度评分Ranson APACHE II 1997—2003 2003—2007 13(48.1) 15(51.9) 22.5(18~36) 12(53.6) 8(46.4) 23.6(17~38) 12(42.8) 5(17.8) 6(21.4) 3(10.7) 2(7.1) 7(35) 3(15) 3(15) 2(10) 2(10) 4.5±0.8 14.8±3.5 19(70.4) 9(42.8) 4.9±1.1 14.1±4.7 8(29.6) 12(57.0)

表9 不同病程死亡病例的病理分布比较(n,%)
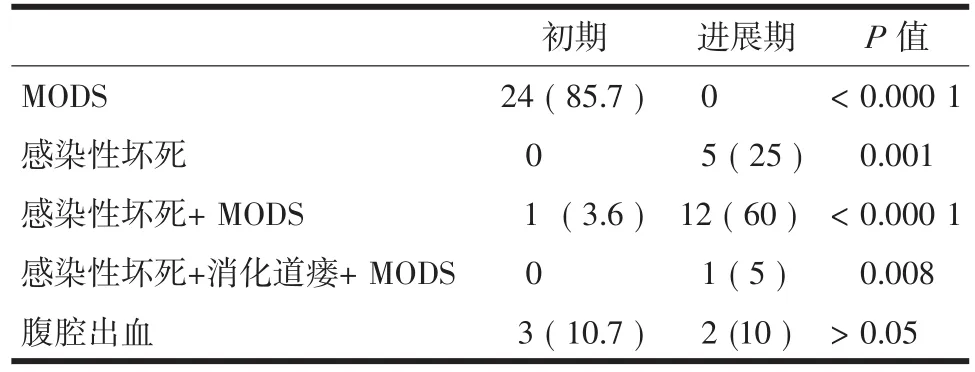
表10 不同病程死亡的相关因素的比较(n,%)
3 讨论
SAP是一种并发症和病死率都极高的疾病,病程往往长达几十天乃至数月之久。根据SAP的临床特点和胰腺感染出现的时间[11],结合中医证候表现,我们将SAP分为初期、进展期和恢复期,但不是所有病人都具有完整的三期病程。
3.1 初期的器官功能损害特点 本组资料表明,SAP初期最多受累的器官为呼吸、外周循环、肾和胃肠道等。在早期伴有脏器功能衰竭的SAP患者中,发病3 d内最先出现的并发症为SIRS、ALI、代酸、高血糖和腹腔高压(intra-abdominal hypertension,IAH)。我们必须在SAP早期治疗中首先加强对这5方面内容的治疗,以防止病情的进一步恶化。
SAP早期常伴肺结构损伤和低氧血症。低氧血症加重了低灌流量下的组织缺氧,加速了多器官功能的损害。研究表明,低氧血症在MOF的发展早期,可能是个始动环节。早期诊断,综合治疗,及时给予机械通气,及早有效纠正SAP的低氧血症,是防止SAP病程恶化至关重要的一步[12]。
由于组织低灌注和低氧血症,组织无氧代谢造成代谢性酸中毒,而酸中毒可以进一步加重器官损害,加大复苏的难度,使病情向MOF发展。快速、充分液体复苏,及时纠正内环境紊乱,是早期治疗的关键[13]。
SAP患者时机体处于应激状态,胰岛素阻抗,β细胞受损,以及胰腺炎症所引起的胰内分泌功能障碍和细胞因子的作用,均可导致血糖升高。控制血糖,给予胰岛素强化治疗在早期治疗中非常重要。持续的高血糖及胰岛素抵抗导致机体能量供应不足和营养不良,损害免疫功能,增加感染机会,继而两者形成恶性循环,加重病情。理想的血糖监控,可预防免疫机能失调、下调全身炎症反应、保护内皮细胞和线粒体超微结构及功能,从而降低感染和多脏器功能障碍等并发症的发生率和病死率。
ACS可造成多器官功能障碍甚至发生MODS。有文献报道,当IAP>10 mmHg时则静脉回流就受到影响;当IAP>20 mmHg时,可直接压迫下腔静脉和门静脉使回心血量减少,同时IAP增高导致膈肌上升,胸膜腔压力显著增高,进一步减少了上腔静脉和下腔静脉的回心血量[14]。研究表明,当IAP>40 mmHg时心输出量可减少36%,腹腔动脉、肠系膜上动脉和肾动脉血流减少更多。此外IAP增高还对腹主动脉、肾动脉和肾静脉的直接压迫,肾实质压力增高和输尿管受压都可以导致肾功能障碍。因此及时纠正腹内高压对于防治MOF有重要意义[15]。
在本组资料中,脏器障碍持续48 h以上的患者病死率、局部并发症发生率和感染率都较暂时性脏器障碍明显升高。SAP早期出现的脏器障碍是动态变化过程,对治疗敏感、脏器功能很快恢复的患者预后良好,而脏器损害呈进行性加重并对治疗反应较差的患者病死率较高[16]。SAP患者入院时脏器功能损害程度并不是影响病死率的关键因素,治疗48 h之后的脏器功能评价更有意义。另外持续性脏器障碍引起机体缺氧、胰腺局部血流灌注和氧输送减少,促进胰腺坏死发生或坏死范围扩大,最终导致胰腺局部并发症包括胰腺感染率增加,死亡风险升高[17]。
本组资料中,肠道动力功能恢复时间大于5 d时,MODS发生率明显升高。SAP早期肠道衰竭导致肠道细菌内毒素进入体循环后,进一步刺激已活化的单核和巨噬细胞,释放过量的细胞因子和炎性介质,促使全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)的加重,对胰腺等脏器构成“第二次打击”,诱发和加重多脏器功能障碍[18]。本组资料中,胃肠功能恢复早的SAP患者,病情也很快得到控制。胃肠动力的恢复可以降低肠腔内压,增加胃肠道供血,改善组织微循环,减轻缺血、缺氧对胃肠壁黏膜的机械性损伤,同时减少缺血再灌注时产生的大量氧自由基的损伤;可以抑制菌群失调,维持正常的肠道内微生态环境;保持良好的血液、淋巴循环,促进肠道IgA的合成和S-IgA的释放,黏膜免疫力增强;通过上述机制改善了胃肠道屏障功能,防止了细菌及毒素移位,预防SAP后期的胰腺、胰周感染[19]。因此促进胃肠动力早日恢复对SAP有积极的治疗意义。
3.2 早期SAP死亡原因分析 在本组资料中,入院后24 h内死亡的有5例,占总死亡病例的10.4%,主要死因为严重休克,心脏骤停。此期死亡的病例均为爆发性胰腺炎(fulminant acute pancreatitis,FAP)。病情发展迅猛,入院时即已表现为MODS,救治时间极短,复苏成功率极低。此类型的SAP属于最重型,从入院到死亡时间极短,救治困难[20]。
在本组资料中,入院24~72 h间死亡的有7例,占总死亡病例的14.7%,主要死因为持续性休克伴ARDS或急性肾衰。此期死亡病例入院时即已出现呼吸或肾等脏器功能衰竭,虽经给予机械通气、血液净化等人工器官替代治疗,病情仍继续恶化,迅速累及全身其他脏器,最终死于MODS[21]。此类SAP患者往往胰腺坏死>50%,并且伴有严重肠麻痹、腹腔广泛渗液、IAP>25 cmH2O等ACS表现,手术后死亡率高。全面的器官功能监测,及时而有效的药物治疗如皮质激素、生长激素/生长抑素、血管活性药物,综合应用机械通气、血液净化,区域动脉灌注、微创腹腔减压等措施可以挽救一部分患者的生命。
在本组资料中,入院3~14 d死亡16例,占总死亡病例的33.3%,主要为ARDS、急性肾衰伴MOF。此期患者入院时大多伴有急性肺损害、代酸、高血糖甚至腹腔高压等情况,并很快出现呼吸、肾等脏器衰竭。经积极的重症加强治疗,脏器衰竭仍持续性存在,并进一步发展为MOF。此类型患者治疗重点在于早期给予充分的液体复苏,积极纠正水、电解质紊乱和酸碱平衡,保持内环境的稳定;同时纠正低氧血症,控制血糖和采取有效措施降低腹内压。争取在48 h内使脏器衰竭恢复。
我们在长期的实践中,采用常规西医治疗配合以中药清胰陷胸汤给予胃管注入、灌肠、腹部局部外敷芒硝为主的中药通里攻下治疗明显降低了此类患者的病死率和并发症发生率,此类型SAP患者腹腔大量渗出,有毒物质积聚体内,肠道积滞,腑气不通,气滞血瘀,故出现邪实热盛,热结阳明之腑实证,故通里攻下是防止肠道传导功能的失司,预防气滞血瘀的关键举措,也是消除症状,预防并发症发生防止疾病恶化的基本措施[22]。
3.3 进展期的病生理特征 本组进展期出现的时间大多在发病后的第7~14 d。部分患者未出现明显的感染而直接进入恢复期。进展期患者多以肠源性内毒素血症和肠道细菌移位导致的败血症表现,以TNFα、ILs、PGS等多种细胞因子过度分泌为特点,最终发生器官损害甚至MOF[23]。本组的器官功能障碍以肺最为常见,其它依次为胃肠道、外周循环、肾功能。常见累及脏器同初期一致,但此期脏器障碍都是感染所导致的脓毒症引起。在防治脏器衰竭的同时要控制感染。单纯的非手术治疗对于合并脏器功能衰竭(OF)的感染效果不佳,应及时采用手术清创、引流。此期MOF治疗难度较大,较难恢复,与腹内脓肿、胰腺脓肿处理是否得当有直接关系。
从本组资料可以看出,进展期死亡20例,占总死亡病例的41.7%,主要为出血、消化道瘘、继发感染等导致的MODS。此期也属于SAP的进展期,患者出现继发胰腺感染,由感染导致的全身脓毒症并发展为难治性MODS,是这一期的主要死因。此外,此期也开展了针对感染性胰腺坏死的手术清创、引流等治疗。而手术后出现的腹腔出血、胰瘘、胆瘘、消化道瘘也是一部分患者死亡因素。因此入院后针对SAP不同的发展阶段及死亡高危因素,采取积极的“个体化治疗方案”及中西医结合综合治疗,是降低SAP死亡率的关键[24]。
3.4 恢复期的病生理特征 恢复期一般在感染控制之后,为发病后3周以后至2~3个月左右,主要临床表现为全身营养不良,存在后腹膜或腹腔内残腔,常常引流不畅,窦道经久不愈,有时伴有消化道瘘。手术后引流口长期不愈合,残余感染都是由于引流不畅而产生的腹膜后残腔,残余感染的处理,先行造影确定残腔的毗邻关系,在纠正病人营养状态的前提下,广泛敞开残腔,清除残留坏死感染组织妥善作瘘的处理,放置有效的引流,病人多可痊愈[25]。
3.5 SAP自然病程演进中中医证型转化规律 在中医五行学说中,五脏分属五行,五脏在生理上相互联系,在病理上相互影响,通过五行之间生克乘侮,本脏之病可以传至他脏,他脏之病也可以传到本脏。六经病证,是《伤寒论》辨证论治的总纲,也是脏腑经络病理变化的临床表现。而脏腑经络之间,表里络属,彼此相关,故六经发病常处于运动变化之中,从而产生了六经病的传变。SAP按病程可划分为初期、进展期和恢复期三个阶段,其间体现了少阳病证、少阳阳明合证、阳明腑实证之间的传变的理论。在急性胰腺炎早期即有内毒素血症发生,有研究发现其水平已达到212.12 pg/dL,较正常值有显著增加。进展期出现的时间大多在发病后的第7~14 d。部分病人未出现明显的感染而直接进入恢复期。进展期患者多以肠源性内毒素血症和肠道细菌移位导致的败血症表现,以TNFα、ILs、PGs等多种细胞因子过度分泌为特点,最终发生器官损害甚至MODS。通里攻下法对SAP的早期治疗有极为重要的作用。根据我们临床与动物实验的观察,有效的通里攻下可明显减轻腹胀,改善心肺功能,对肠源性内毒素有直接清除作用,对肠道的机械屏障、免疫屏障和生物屏障有保护作用,从而有效地抑制了细菌的内毒素移位。
[1]Sargent S.Pathophysiology,diagnosis and management of acute pancreatitis[J].Br J Nurs,2006,15(18):999.
[2]崔乃强,吴咸中.重症急性胰腺炎治疗的现况与展望[J].中国危重病急救医学,2004,16(12):705.
[3]苗彬,崔乃强,,李忠廉,等.早期通里攻下法对重症急性胰腺炎结局影响的系统评价[J].世界华人消化杂志,2009,17(10):1042.
[4]中华医学会外科分会胰腺学组.重症急性胰腺炎诊治指南[J].中华外科杂志,2007,45(11):727.
[5]赵玉沛.胆源性胰腺炎诊断标准与处理原则的探讨[J].中华肝胆外科杂志,2002,8(2):95.
[6]Levy MM,Fink MP,Marshall JC.2001 SCCM/ESICM/ACCP/ATS/ SIS International Sepsis Definitions Conference.[J].Crit Care Med,2003,31(4):1250.
[7]中国中西医结合普通外科专业委员会.重症急性胰腺炎中西医结合诊治常规(草案)[J].中国中西医结合外科杂志,2007,13(3):232.
[8]崔乃强,齐清会,孔棣,等.重型急性胰腺炎的中西医结合治疗——附145例报告[J].中国中西医结合外科杂志,1999,5(3):129.
[9]Marshall J C,Cook D J,Christou N V,et al.Multiple organ dysfunc⁃tion score:a reliable descriptor of a complex clinical outcome[J]. Crit Care Med,1995,23(10):1638.
[10]Knaus WA,Zimmerman JE,Wagner DP,et al.APACHE-acute physi⁃ology and chronic health evaluation:A physiologically based classi⁃fication system[J].Critical Care Medicine,1981,9(8):591.
[11]Beger HG,Rau BM.Severe acute pancreatitis:Clinical course and management[J].World J Gastroenterol,2007,13(38):5043.
[12]Serge Chooklin.Pathogenic aspects of pulmonary complications in acute pancreatitis patients[J].Hepatobiliary Pancreat Dis Int,2009,8(2):186.
[13]Papachristou GI.Prediction of severe acute pancreatitis:current knowledge and novel insights[J].World J Gastroenterol,2008,14 (41):6273.
[14]Al-Bahrani AZ,Abid GH,Holt A,et al.Clinical relevance of in⁃tra-abdominal hypertension in patients with severe acute pancreati⁃tis[J].Pancreas,2008,36(1):39.
[15]De Waele JJ,Hoste E,Blot SI,et al.Intra-abdominal hyperten⁃sion in patients with severe acute pancreatitis[J].Crit Care,2005,9(4):R452.
[16]Johnson CD,Abu-Hilal M.Persistent organ failure during the first week as a marker of fatal outcome in acute pancreatitis[J].Gut,2004,53(9):1340.
[17]Lytras D,Manes K,Triantopoulou C,et al.Persistent early organ failure:defining the high-risk group of patients with severe acute pancreatitis?[J].Pancreas,2008,36(3):249.
[18]Flint R,Windsor J.The role of the intestine in the pathophysiolo⁃gy and management of severe acute pancreatitis[J].HPB(Oxford),. 2003,5(2):69.
[19]Bhatia M,Wong FL,Cao Y,et al.Pathophysiology of acute pancre⁃atitis[J].Pancreatology,2005,5(23):132.
[20]Bumbasirevic V,Radenkovic D,Jankovic Z,et al.Severe acute pancreatitis:overall and early versus late mortality in intensive care units[J].Pancreas,2009,38(2):122.
[21]De Campos T,Cerqueira C,Kuryura L,et al.Morbimortality indi⁃cators in severe acute pancreatitis[J].JOP,2008,9(6):690.
[22]Zhang MJ,Zhang GL,Yuan WB,et al.Treatment of abdominal compartment syndrome in severe acute pancreatitis patients with traditional Chinese medicine[J].World J Gastroenterol,2008,14 (22):3574.
[23]Tsui NC,Zhao E,Li Z,et al.Microbiological Findings in Second⁃ary Infection of Severe Acute Pancreatitis:A Retrospective Clini⁃cal Study[J].Pancreas,2009,38(5):4992.
[24]Besselink MG,van Santvoort HC,Boermeester MA,et al.Timing and impact of infections in acute pancreatitis[J].Br J Surg,2009,96(3):267.
[25]苗彬,崔乃强,,李忠廉,等.清胰片对重症急性胰腺炎恢复期的疗效评价[J].世界华人消化杂志,2009,17(13):1374.
(收稿:2009-10-08)
(责任编辑 瞿 全)
Clinical Research on Natural Course of Severe Acute Pancreatitis and TCM Syndrome Differentiation
Miao Bin,Cui Naiqiang,Zhao Erpeng,et al. Diagnosis and Treatment Center for Biliary and Pancreatic Diseases,Tianjin Nankai Hospital,Tianjin(300100),China
Objective To study the natural course of severe acute pancreatitis(SAP)by evolution of organ function,and clinical manifestations,causes of deaths,basing on four diagnostic methods of Chinese medicine and six-channel differentiation of syndromes. Methods Retrospective analysis of data of 346 cases of severe acute pancreatitis was done.In accordance with the admission,1st,3rd,5th 7th 14th and 28th days a total of sever time points APACHEII score were recorded,the status of various organs observed through the four TCM diagnostic methods of examination,and analysis made basing on the six-channel theory of syndrome differentiation. Results In severe acute pancreatitis natural progression,APACHEII score showed a double-peak type distribution.At the early and progressive phase,the most affected organs were those of the respiratory and peripheral circulation systems,kidney and gastrointestinal tract.At the early phase TCM syndrome differentiation showed mainly combined syndrome of Yang minor and Splendid Yang,or in severe conditions of the syndrome of obstructing chest and excessiveness in the interior.At the progressive phase excessive toxic heat syndrome and heat in bowel organ syndrome were shown.And at the recovery phase syndrome differentiation showed combined injury of Qi and Yin. Conclusion The course of severe acute pancreatitis can be divided into an early phase,progressive phase,and recovery phase.Intestinal paralysis is an important factor influencing natural course of SAP.
severe acute pancreatitis,natural course,TCM syndrome,organ failure,mortality
R657.5+1
A
1007-6948(2010)02-0141-08
国家科技支撑计划项目(2006BAI04A15)
天津市南开医院胆胰疾病诊疗中心(天津 300100)
