术中保留子宫动脉上行支对子宫肌瘤患者卵巢功能的影响
2010-05-29柴芝红浙江台州市立医院318000
柴芝红 (浙江台州市立医院 318000)
子宫肌瘤又称子宫平滑肌瘤,多无症状,少数表现为阴道出血,腹部触及肿物以及压迫症状等,手术是常用的治疗手段[1]。2004年1月至2008年1月我院采用两种术式治疗子宫肌瘤患者,并比较二者对患者卵巢功能的影响,以期为临床应用提供一定参考,报道如下:
1 资料与方法
1.1 一般资料及分组 选取上述期间我院行手术治疗的子宫肌瘤患者80例,均常规行宫颈细胞学检查,排除宫颈癌。年龄32~45岁。将80例分为治疗组和对照组,各40例。治疗组:年龄(40.7±8.0)岁;肌瘤类型:壁间肌瘤28例(70.0%),浆膜下肌瘤8例(20.0%),黏膜下肌瘤4例(10.0%);肌瘤位于宫体38例(95.0%),位于宫颈2例(5.0%)。对照组:年龄(38.8±9.2)岁;肌瘤类型:壁间肌瘤30例(75.0%),浆膜下肌瘤5例(12.5%),黏膜下肌瘤5例(12.5%);肌瘤位置:宫体39例(97.5%),宫颈1例(2.5%)。两组患者在年龄、肌瘤类型及位置等方面大体相似。
1.2 手术指征 症状通常取决于子宫肌瘤的生长部位和瘤体大小。手术指征包括:肌瘤生长较快;子宫大于10周妊娠大小;贫血严重;有膀胱或直肠压迫症状;习惯性流产等。
1.3 手术方式 治疗组行保留子宫动脉上行支的子宫切除术;基本术式为于子宫底距两侧宫角部2cm处呈倒三角形切除子宫体至宫颈管内口水平,将保留底/体子宫肌层间断或连续缝合形成肌性圆柱体,子宫各固定韧带的解剖关系未受影响。对照组行常规子宫全切除术。
1.4 观察指标 ①测定生殖激素:患者术前(月经第3d)空腹采血送检验科,检测促卵泡素(FSH)、促黄体生成素(LH)、雌二醇(E2)、孕酮(P),术后禁服激素类药物,于术后第3、6、12个月复检;②记录围绝经期综合征症状:随访2年,记录是否出现面部潮红、发热、出汗、焦虑、抑郁、激动、喜怒无常、记忆力下降、注意力不集中、阴道干燥、反复尿路感染等;③性生活质量评价:设计问卷调查表,术后复查时统一问卷调查,了解患者性生活质量情况。
2 结果
2.1 两组患者生殖激素水平变化(表1)两组术前各项激素水平接近,差异无统计学意义。治疗组术后3个月FSH及LH水平较术前明显升高,E2及P含量下降;术后12个月FSH及LH回落,E2、P含量上升,四项指标水平与术前相差不多。对照组术后3个月与术前比较,变化趋势与治疗组相同;术后12个月,FSH水平回降,但仍高于术前,LH水平依然保持升高趋势,E2回落且明显低于术前,P含量回升至术前水平。两组间比较,术后3个月及12个月,治疗组FSH及LH水平均低于对照组,E2高于对照组,差异均有统计学意义;P含量相似,差异无统计学意义。
2.2 两组患者围绝经期综合征出现情况 术后随访2年,失访5例,其中治疗组2例,对照组3例。治疗组2例(5.3%,2/38)和对照组9例(24.3%,9/37)均出现不同程度的阵发性颜面潮红、情绪激动、易怒、出汗等症状。治疗组围绝经期综合征发生率明显低于对照组,差异有统计学意义(χ2=5.44,P< 0.05)。
表1 两组患者生殖激素水平比较 (s)
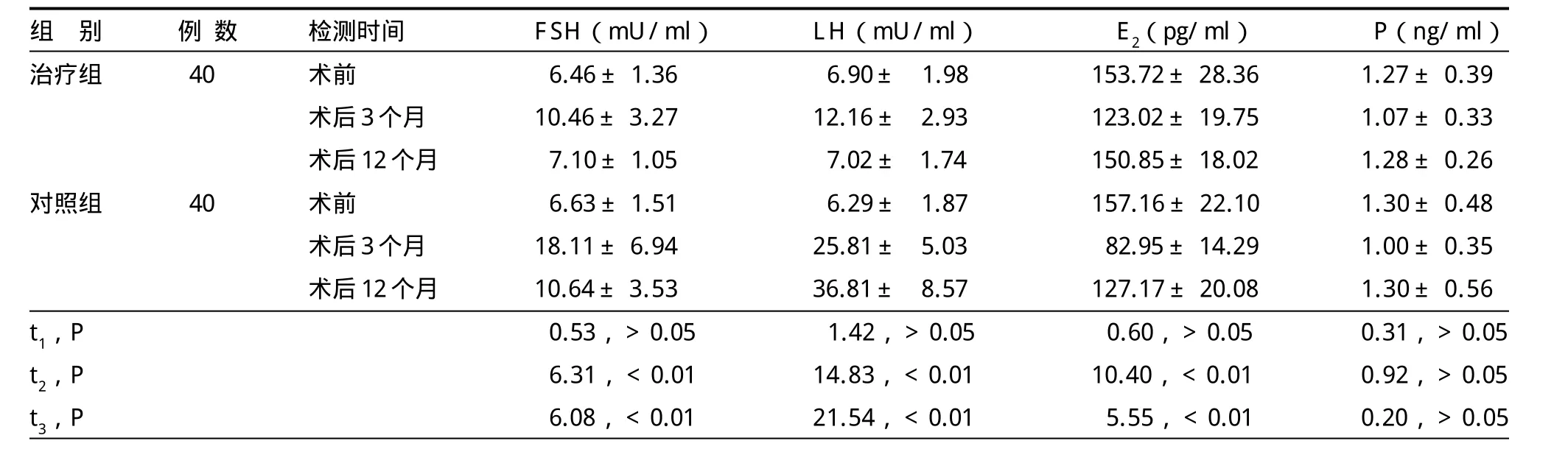
表1 两组患者生殖激素水平比较 (s)
注:t1、t2、t3分别为两组术前、术后3个月、术后12个月各指标值比较
组 别 例 数 检测时间 FSH(mU/ml)LH(mU/ml)E2(pg/ml)P(ng/ml)治疗组 40 术前 6.46±1.36 6.90± 1.98 153.72±28.36 1.27±0.39术后3个月 10.46±3.27 12.16± 2.93 123.02±19.75 1.07±0.33术后12个月 7.10±1.05 7.02± 1.74 150.85±18.02 1.28±0.26对照组 40 术前 6.63±1.51 6.29± 1.87 157.16±22.10 1.30±0.48术后3个月 18.11±6.94 25.81± 5.03 82.95±14.29 1.00±0.35术后12个月 10.64±3.53 36.81± 8.57 127.17±20.08 1.30±0.56 t1,P 0.53,>0.05 1.42,>0.05 0.60,>0.05 0.31,>0.05 t2,P 6.31,<0.01 14.83,<0.01 10.40,<0.01 0.92,>0.05 t3,P 6.08,<0.01 21.54,<0.01 5.55,<0.01 0.20,>0.05
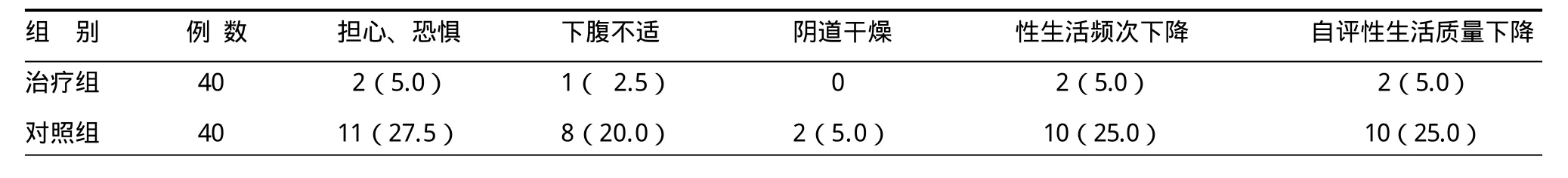
表2 两组性生活质量问卷调查结果比较 [例(%)]
2.3 两组患者性生活质量评价(表2)性生活质量的影响因素较多,为了便于比较,我们限定患者尽量排除其他因素干扰,以便对自己术前、术后情况进行客观评价。表2显示,治疗组患者性生活质量好于对照组。
3 讨论
子宫全切是治疗妇科某些良性肿瘤(如子宫肌瘤)的重要手段,但子宫切除后保留的卵巢易发生功能衰竭,不能行使正常功能。患者更年期综合征的发生率提前,即出现卵巢功能早衰。其原因是子宫动脉卵巢支的血液供应占卵巢血供的50%~70%,切除子宫就切断了来自子宫动脉的卵巢血供,导致卵巢功能减退,激素水平下降,更年期症状提前或症状加重,性生活质量不满意[2-3]。
本文结果表明,对照组患者术后3个月时各项生殖激素水平均出现明显改变,FSH及LH水平升高,E2含量下降。持续高水平的FSH、LH对卵泡自身受体起降调作用,使卵巢残留的卵泡功能处于抑制状态,并进一步衰退;同时术后子宫内的甾体激素受体丧失,扰乱了受体作用周期,不能维持平衡的受体关系。12个月时也未恢复到术前水平。对照组术后有25.0%患者自评性生活质量下降,2年随访中近1/5患者出现不同程度围绝经期综合征的症状,表明有较多患者更年期症状提前且性生活质量较差。治疗组患者仅术后3个月时FSH、LH、E2水平出现较大改变,12个月时基本恢复术前水平,表明行保留子宫动脉上行支的子宫切除术对卵巢功能影响较小。推测其一方面保留了输卵管支及卵巢支,较好保证了卵巢的血液供应;另一方面,残留宫体仍分布有部分雌孕激素受体,可继续接受雌孕激素的作用[3],故术后生殖激素变化较小,卵巢早衰发生率低,绝经期症状出现延缓。同时保留阴道上段的正常解剖和血运,术后性生活质量无明显下降。
综上所述,保留子宫动脉上行支的子宫切除术在保护中青年子宫肌瘤患者卵巢功能、延缓更年期症状出现、保证性生活质量等方面均有较大优势,是尽可能维持女性卵巢内分泌机能等的一种术式。
[1]Miller CE.Unmet therapeutic needs for uterine myomas[J].J Minim Invasive Gynecol, 2009,16(1):11-21.
[2]Hendrix SL.Bilateral oophorectomy and premature menopause[J]. Am J Med,2005,118(Suppl 12B):131-135.
[3]李苗,徐小凤,汤辉.保留子宫血管的子宫切除术及术后血清性激素、血脂水平的探讨[J].中国妇幼保健,2008,23(21):2966-2968.
