肺部超声指导新生儿呼吸窘迫综合征和短暂性呼吸增快继发肺实变患儿治疗的临床价值
2025-02-13封在李黄娜周理存徐芳雷嘉吴凡杨明杰李蕊郭云华

摘" " 要" " 目的" " 探讨肺部超声(LUS)在指导新生儿呼吸窘迫综合征(NRDS)和短暂性呼吸增快(TTN)继发肺实变患儿使用肺表面活性物质(PS)治疗中的临床价值。方法" " 选取我院收治的胎龄lt;34周早产儿217例,均于出生后进行LUS检查,若LUS提示肺实变则给予PS治疗;PS治疗后复查LUS监测肺复张情况决定是否再次使用PS治疗,分析患儿治疗效果。结果" " 纳入的217例早产儿经临床及LUS检查诊断为NRDS 55例(25.35%),TTN 37例(17.05%)。55例NRDS患儿中,第1次使用PS治疗后LUS提示33例完全肺复张,第2次使用PS治疗后LUS提示14例完全肺复张,第3次使用PS治疗后LUS提示6例完全肺复张。37例TTN患儿中继发肺实变6例(16.22%),第1次使用PS治疗后LUS提示4例完全肺复张,第2次使用PS治疗后LUS提示2例完全肺复张。结论" " 根据LUS提示是否存在肺实变能精准指导NRDS和TTN继发肺实变患儿使用PS治疗并评估其疗效,有一定的临床价值。
关键词" " 超声检查,肺;呼吸窘迫综合征;短暂性呼吸增快;新生儿;肺实变;肺表面活性物质
[中图法分类号]R445.1;R722.6" " " [文献标识码]A
Clinical value of lung ultrasound in guiding the treatment of secondary pulmonary consolidation in children caused by neonatal respiratory
distress syndrome and transient tachypnea of the newborn
FENG Zaili1,2,3,HUANG Na1,3,4,ZHOU Licun5,XU Fang6,LEI Jia2,WU Fan1,2,YANG Mingjie7,LI Rui1,GUO Yunhua7
1.Department of Neonatology,Dehong Hospital Affiliated to Kunming Medical University,2.Department of Science and Education,
5.Department of Emergency Medicine,6.Department of Obstetrics,7.Department of Ultrasound,Mangshi 678400,China.
3.Kunming Medical University,Kunming 650000,China.4.Dehong Vocational College,Mangshi 678400,China
ABSTRACT" " Objective" " To explore the clinical value of lung ultrasound(LUS) in guiding the treatment of pulmonarysurfactant(PS) in children with secondary pulmonary consolidation caused by neonatal respiratory distress syndrome(NRDS) and transient tachypnea of the newborn(TTN).Methods" " A total of 217 preterm infants with gestational agelt;34 weeks were selected for LUS examination after birth.When LUS imaging indicated lung consolidation,PS treatment was given.After PS treatment,LUS was used to monitor pulmonary reexpansion and determine whether to use PS again,and the treatment effect of the children was analyzed.Results" " Among the 217 preterm infants,55 cases(25.35%) of NRDS and 37 cases(17.05%)" TTN were diagnosed by clinic combined with LUS examination.Among the 55 children with NRDS,33 cases were completely reexpand by LUS after the first PS treatment,14 cases were completely reexpand after the second PS treatment,and 6 cases were completely reexpand after the third PS treatment.Among 37 children with TTN,6 cases(16.22%) had secondary lung consolidation.In these 6 children,after the first PS treatment,the LUS showed complete lung reexpansion in 4 cases,and after the second PS treatment,the LUS showed complete lung reexpansion in 2 cases.Conclusion" " According to the presence or absence of lung consolidation by LUS imaging can accurately guide the PS treatment of children with secondary pulmonary consolidation caused by NRDS and TTN,and evaluate its efficacy,which has a certain clinical value.
KEY WORDS" " Ultrasonography,lung;Respiratory distress syndrome;Transient tachypnea;Neonatal;Lung consolidation;Pulmonarysurfactant
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)系各种原因引起肺表面活性物质(pulmonarysurfactant,PS)缺乏,导致肺泡进行性萎陷、肺不张,患儿出生后早期即可出现进行性加重的呼吸困难等,若治疗不及时可导致呼吸衰竭,早期使用PS治疗是改善患儿预后的关键[1]。目前临床对NRDS早产儿进行PS治疗时常缺乏客观的疗效评估手段。新生儿短暂性呼吸增快(transient tachypnea of the newborn,TTN)为肺内的液体增加及肺淋巴引流不足导致肺泡存留较多液体从而影响气体交换[2],常无需PS治疗,但当TTN继发肺实变时使用PS治疗则有较好的临床效果[3]。既往有研究[4-6]推荐肺部超声(lung ultrasound,LUS)评分指导NRDS患儿使用PS治疗,但Liu[7]和Taveira等[8]研究认为LUS评分并不能准确评估病情,甚至可能导致结果出现严重偏差。LUS图像可直观、清晰地显示肺实变[9],故本研究不依赖LUS评分,将LUS提示存在肺实变作为PS治疗的指征,指导对NRDS和TTN继发肺实变的患儿使用PS治疗,并观察治疗后肺复张情况,报道如下。
资料与方法
一、研究对象
选取2019年3月至2023年1月我院收治的217例早产儿,其中男115例,女102例,胎龄26~34周;剖宫产分娩120例,经阴道分娩97例;出生体质量748~2588 g。纳入标准:①患儿来自三级新生儿病房、新生儿重症监护病房、产科产房、产科手术室;②胎龄lt;34周,日龄lt;1 d;③胎儿期产检未发现发育异常、畸形;④同意使用外源性PS治疗。排除标准:①患儿肺复张前死亡、转院、放弃治疗;②膈疝、膈膨升;③肺隔离症;④气胸;⑤肺部感染;⑥因皮肤病、皮肤破损等限制和禁止进行LUS检查;⑦外源性PS过敏。本研究经我院医学伦理委员会批准(批准号:DYLL-KY2019002),患儿监护人均知情同意。
二、仪器与方法
1.LUS检查
使用迈瑞M9便携式彩色多普勒超声诊断仪,9M线阵探头,扫描深度4~6 cm,聚焦点数1,聚焦位置为胸膜-肺界面处,并关闭空间复合成像。保持患儿仰卧、侧卧或俯卧位,首先将探头与肋骨垂直进行纵向扫查,然后将探头与肋骨平行进行横向扫查[10]。以腋前线、腋后线为界将肺分为前、侧、后3个区域,两侧肺共分为6个区域进行连续扫查;若患儿体质量≥3 kg则再以两乳头连线为界,将每侧肺分为上、下2个区域,双侧肺共分为12个区域进行连续扫查。观察有无胸膜线、肺滑、A线、B线、融合B线、肺间质综合征、致密B线、白肺、肺实变、肺搏动、碎片征、肺点、双肺点、沙滩征、平流层征及肺组织彩色血流信号等。
2.诊断标准
(1)NRDS诊断标准[11-12] :①患儿出生后12 h内出现呼吸困难、呻吟等并逐渐加重,出现呼吸窘迫甚至呼吸衰竭,三凹征阳性;②LUS表现为肺实变;③具有其他LUS异常表现,如胸膜线异常、A线消失、双肺点、胸腔积液等,同时符合①②伴或不伴③即可诊断。
(2)TTN诊断标准[1-2] :①患儿出生后不久出现呼吸增快、哭声低弱、发绀、呻吟及鼻翼扇动等,部分患儿可出现呼吸窘迫、呼吸衰竭及三凹征阳性;②LUS表现为不同程度的肺水肿,但无肺实变,仅存在彗星尾征和(或)B线时不能诊断为TTN;③具有其他LUS异常表现,如肺间质综合征、双肺点、致密B线、白肺、胸膜线异常、A线消失、胸腔积液等,同时符合①②伴或不伴③即可诊断。
(3)TTN继发肺实变诊断标准:①TTN患儿病情加重,LUS表现为肺实变;②具有其他LUS异常表现,如胸膜线异常、A线消失、双肺点、胸腔积液等,符合①和(或)②即可诊断。
3.治疗策略
患儿出生后优先进行新生儿复苏、生命支持等治疗,然后进行快速LUS检查,若发现肺实变则使用PS治疗,随后定期LUS复查患儿。具体为:①患儿出现呼吸困难时立即行LUS检查,诊断为NRDS后使用PS治疗[6,13],PS治疗后第1天每4 h复查1次LUS监测肺实变情况,之后每天进行3次LUS检查,每8 h检查1次;②TTN患儿出生后第1天每4 h进行1次LUS检查,之后每天进行3次LUS检查,每8 h检查1次,若患儿出现呼吸困难则立即行LUS检查,诊断为肺实变则使用PS治疗[3,12]。PS治疗方法:第1次使用PS(猪肺磷脂注射液,固尔苏,意大利凯西制药公司,批准文号:H20080429)剂量为200 mg/kg,用药12 h后检查是否完全肺复张,若未完全肺复张则再次使用PS治疗,剂量为100 mg/kg。
结" 果
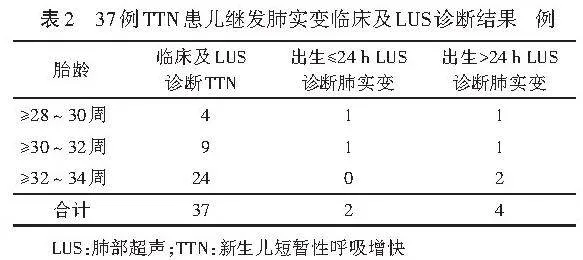
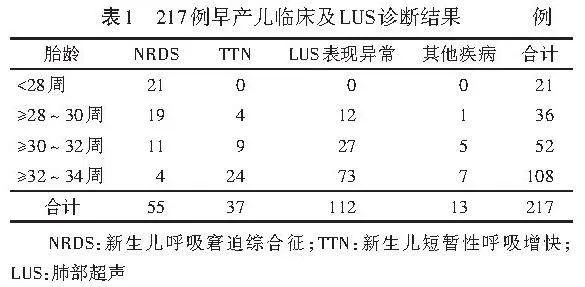
217例早产儿,经临床及LUS检查诊断为NRDS 55例(25.35%,55/217),包括首次检查及出生后12 h内诊断的患儿;TTN 37例(17.05%,37/217),包括首次检查诊断及定期检查中发现的患儿。见表1,2。
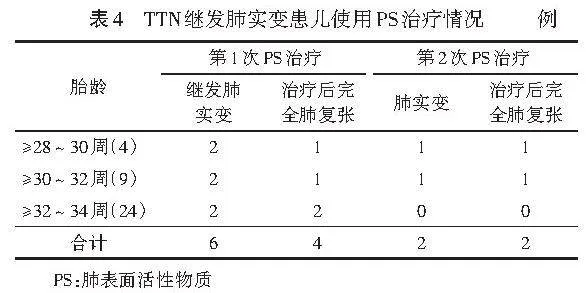
55例NRDS患儿中,第1次使用PS治疗后LUS提示33例完全肺复张,第2次使用PS治疗后LUS提示14例完全肺复张,第3次使用PS治疗后LUS提示6例完全肺复张,余2例未完全肺复张。见表3。37例TTN患儿中继发肺实变6例(16.22%,6/37),第1次使用PS治疗后LUS提示4例完全肺复张,第2次使用PS治疗后LUS提示2例完全肺复张。见表4。
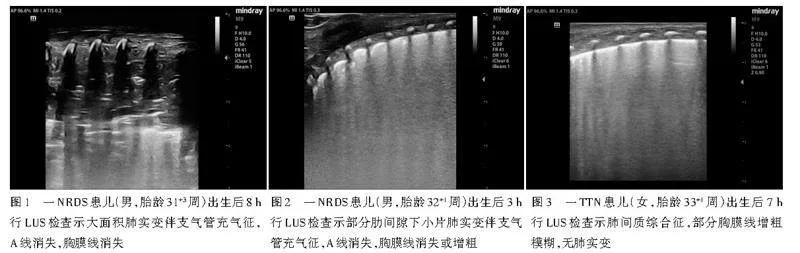
LUS表现:NRDS表现为肺实变,可伴有其他影像学表现(图1,2);TTN表现为不同程度肺水肿,如肺间质综合征、双肺点、致密B线、白肺,但无肺实变,可伴有其他影像学表现(图3)。
讨" 论
与胸部X线相比,LUS具有更高的安全性、可靠性和便捷性,近年来其在新生儿肺部疾病检查、诊断、随访中被广泛应用[11]。有研究[14]尝试应用LUS替代胸部X线作为新生儿肺部检查的首选方法;LUS评分亦被用于评估新生儿肺部疾病严重程度,并指导NRDS患儿使用PS治疗[4-6,13]。但Liu[7]和Taveira等[8]研究显示LUS评分存在局限性,可能导致诊断结果出现严重偏差,并提出LUS评分在临床工作中存在的不足,如NRDS患儿无肺不张、肺实变表现,仅根据LUS评分即使用PS治疗过于简单粗糙,缺乏精准指导价值,并认为LUS评分尚需进一步完善评分方法和标准,从而更加客观、真实地反映、描述和评估新生儿肺部疾病严重程度。随着早产儿诊疗技术的不断提高,NRDS、TTN在胎龄lt;34周的早产儿中较常见,LUS在临床早产儿救治中的应用也越来越多。LUS诊断NRDS的主要依据和必备条件为肺实变[10],由于LUS较易区分气胸、肺水肿和肺实变,故在诊断NRDS方面具有重要的临床价值[11];而LUS诊断TTN的主要依据为不同程度的肺水肿[2-3],且该病常无肺实变征象,因此应用LUS可准确鉴别NRDS与TTN,从而避免误诊误治[10]。基于此,本研究旨在探讨LUS指导NRDS和TTN继发肺实变患儿PS治疗的临床价值。
本研究结果显示,217例早产儿经临床及LUS检查诊断为NRDS 55例(25.35%),包括首次检查及出生后12 h内诊断的患儿;TTN 37例(17.05%),包括首次检查诊断及定期检查中发现的患儿。表明早产儿肺部疾病早期病情性质变化较为常见,需对其进行动态监测从而更准确地诊断。但仅根据临床表现判断病情性质变化缺乏客观依据,胸部X线、CT短时间内反复应用可能增加放射性损伤风险,血气分析结果判断疾病性质变化属于有创操作,而LUS具有无放射性损伤风险、操作便捷、可重复性好、可实时动态观察等优点,尤适用于医院不同工作单元筛查新生儿肺部疾病[15],及时为临床诊治该类疾病提供影像学依据,弥补了上述方法的不足。
本研究55例NRDS患儿中,第1次使用PS治疗后LUS提示33例完全肺复张,第2次使用PS治疗后LUS提示14例完全肺复张,第3次使用PS治疗后LUS提示6例完全肺复张。表明NRDS患儿多次使用PS治疗有利于肺复张,与You和Huang[1]研究结果一致。NRDS患儿病情严重时可出现呼吸衰竭,应用LUS监测NRDS患儿是否存在肺实变并及时评估PS治疗效果,可避免不规范地使用PS治疗[5,11],同时可根据患儿实际情况评估是否需要呼吸支持,达到了精准指导治疗的目的。本研究37例TTN患儿中继发肺实变6例,第1次使用PS治疗后LUS提示4例完全肺复张,第2次使用PS治疗后LUS提示2例完全肺复张。当TTN患儿病情性质变化出现肺实变时,需使用PS治疗以帮助肺复张。研究[9]报道临床密切观察NRDS患儿病情是否加重的同时,还需特别关注TTN是否继发肺实变。若TTN患儿出现皮肤青紫、呼吸窘迫、呼吸困难、呼吸衰竭等临床症状则提示病情加重、恶化,需及时复查LUS,评估是否继发肺实变,并对出现肺实变的患儿给予PS治疗。PS对肺实变治疗有效,推测可能与PS可以维持肺泡的稳定性、防止肺泡塌陷、防止和减少肺水肿、改善肺顺应性、有利于肺泡复张有关。
综上所述,本研究根据LUS提示是否存在肺实变能精准指导NRDS和TTN继发肺实变患儿使用PS治疗并评估其疗效,具有较好的临床价值。
参考文献
[1] You H,Huang X.Effect of pulmonary surfactant on the prevention of neonatal respiratory distress syndrome in premature infants[J].Am J Transl Res,2021,13(4):3642-3649.
[2] Alhassen Z,Vali P,Guglani L,et al.Recent advances in pathophysiology and management of transient tachypnea of newborn[J].J Perinatol,2021,41(1):6-16.
[3] Zong HF,Guo G,Liu J,et al.Wet lung leading to RDS:the lung ultrasound findings and possible mechanisms——a pilot study from an animal mode[J].J Matern Fetal Neonatal Med,2021,34(13):2197-2205.
[4] De Luca D.Surfactant replacement in preterm neonates and lung ultrasound score in daily life of neonatal ICUs[J].Chest,2021,160(6):1995-1997.
[5] Capasso L,Pacella D,Migliaro F,et al.Can lung ultrasound score accurately predict surfactant replacement? A systematic review and Meta-analysis of diagnostic test studies[J].Pediatr Pulmonol,2023,58(5):1427-1437.
[6] De Luca D,Alonso-Ojembarrena A,Elsayed Y,et al.Lung ultrasound score is the forgotten,accurate,and physiologically sound method to guide surfactant administration[J].J Pediatr,2023,257:113364.
[7] Liu J.The lung ultrasound score cannot accurately evaluate the severity of neonatal lung disease[J].J Ultrasound Med,2020,39(5):1015-1020.
[8] Taveira M,Yousef N,Miatello J,et al.Can a simple lung ultrasound score predict length of ventilation for infants with severe acute viral bronchiolitis?[J].Arch Pediatr,2018,25(2):112-117.
[9] Liu J,Copetti R,Sorantin E,et al.Protocol and guidelines for point-of-care lung ultrasound in diagnosing neonatal pulmonary diseases based on international expert consensus[J].J Vis Exp,2019,145:e58990.
[10] Kurepa D,Zaghloul N,Watkins L,et al.Neonatal lung ultrasound exam guidelines[J].J Perinatol,2018,38(1):11-22.
[11] Liu J.Ultrasound diagnosis and grading criteria of neonatal respiratory distress syndrome[J].J Matern Fetal Neonatal Med,2023,36(1):2206943.
[12] Wu J,Wang Y,Zhao A,et al.Lung ultrasound for the diagnosis of neonatal respiratory distress syndrome:a Meta-analysis[J].Ultrasound Q,2020,36(2):102-110.
[12] Raimondi F,Migliaro F,Corsini I,et al.Neonatal lung ultrasound and surfactant administration:a pragmatic,multicenter study[J].Chest,2021,160(6):2178-2186.
[14] Gao YQ,Qiu RX,Liu J,et al.Lung ultrasound completely replaced chest X-ray for diagnosing neonatal lung diseases:a 3-year clinical practice report from a neonatal intensive care unit in China[J].J Mater Fetal Neonatal Med,2022,35(18):3565-3572.
[15] Schwarz S.Pulmonary sonography——neonatal diagnosis part 1[J].Ultraschall Med,2023,44(1):14-35.
(收稿日期:2024-01-23)
基金项目:云南省科技厅科技计划项目(202201AY070001-220);云南省教育厅科学研究基金项目(2019J1316);德宏州中青年学术和技术带头人后备人才(英才兴边)计划(2023RC001);德宏州科技计划项目(zc202411、zc202410);德宏州人民医院科学研究基金项目(2022DY008)
作者单位:1.昆明医科大学附属德宏医院 德宏州人民医院新生儿科,2.科教科,5.急诊内科,6.产科,7.超声科,云南 芒市 678400;3.昆明医科大学,云南 昆明 650000;4.德宏职业学院,云南 芒市 678400
