椎动脉优势与基底动脉形态及斑块特征间的关系:基于磁共振高分辨率血管壁成像
2024-11-20陈文静沈龙山
摘要:目的 "通过磁共振高分辨率血管壁成像(HR-VWI)研究椎动脉优势(VAD)与非VAD患者基底动脉的形态、斑块分布及强化方式的差异。方法 "回顾性分析2022年6月~2024年3月蚌埠医科大学第附属二医院行磁共振HR-MRI检查的100例患者的临床资料及基底动脉形态、斑块特征。采用三维时间飞跃法磁共振血管造影正位视图,将患者分为VAD组(n=77)和非VAD组(n=23);测量椎动脉直径及基底动脉的直径、长度、弯曲方向和弯曲程度等参数。利用HR-VWI图像分析斑块的分布及强化程度,计算狭窄程度、重构指数及斑块负荷。结果 "两组患者一般资料的差异无统计学意义(Pgt;0.05)。两组间基底动脉的弯曲方向、弯曲程度及斑块的分布和强化程度差异均有统计学意义(Plt;0.05)。VAD组基底动脉多向右侧弯曲。VAD组基底动脉的弯曲程度1级和3级占比较大,而非VAD组则主要集中在0级。VAD组斑块横向分布多位于腹侧壁(P=0.010),纵向分布多为远端斑块(P=0.047)。VAD组中斑块2级强化的比例显著高于非VAD组(Plt;0.05)。结论 "HR-VWI作为一项无创性核磁共振技术,可以清晰地显示椎-基底动脉的几何状态、血管壁及动脉粥样硬化斑块,定性或定量评估斑块特征和血管的重构状况、狭窄率等;椎动脉优势显著影响基底动脉的弯曲方向、弯曲程度及斑块的分布和强化程度。
关键词:椎动脉优势;基底动脉;磁共振高分辨率血管壁成像;斑块
Relationship between vertebral artery dominance and basilar artery morphology and plaque characteristics: based on high-resolution vessel wall imaging
CHEN Wenjing1, 3, SHEN Longshan1, 2, 3
1Department of Radiology, Shanghai First People's Hospital Bengbu Hospital (The Second Affiliated Hospital of Bengbu Medical College), Bengbu Medical College, Bengbu 233040, China; 2School of Medical Imaging, Bengbu Medical College, Bengbu 233030, China; 3Key Laboratory of Digital Medicine and Intelligent Health of Anhui General Colleges and Universities (Bengbu Medical College), Institute of Clinical Applied Anatomy, Bengbu Medical College, Bengbu 233004, China
Abstract: Objective To investigate differences in basilar artery morphology, plaque distribution, and enhancement patterns between vertebral artery dominance (VAD) and non‑VAD patients using high-resolution vessel wall imaging (HR‑VWI). Methods A retrospective analysis was conducted on clinical data and basilar artery morphology and plaque characteristics in 100 patients who underwent HR-MRI at the Second Affiliated Hospital of Bengbu Medical College from June 2022 to March 2024. Utilizing 3D time‑of‑flight magnetic resonance angiography, VAD group (n=77) and non‑VAD group (n=23) were examined. Measurements included vertebral and basilar artery diameters, lengths, curvature direction, and degree. Plaque distribution and enhancement were analyzed using HR‑VWI, calculating stenosis degree, remodeling index, and plaque burden. Results Clinical data showed no significant differences between the two groups (Pgt;0.05). Significant differences were found in basilar artery curvature direction, degree, plaque distribution, and enhancement (Plt;0.05). In the VAD group, basilar artery curvature was predominantly rightward, with higher proportions of grade 1 and 3 curvature, while the non-VAD group mainly had grade 0 curvature. Plaque was more often distributed on the ventral wall (P=0.010) and distally (P=0.047) in the VAD group. Grade 2 plaque enhancement was significantly higher in the VAD group compared to the non‑VAD group " " " " " "(Plt;0.05). Conclusion In VAD patients, the basilar artery predominantly curves to the right, with a higher proportion of moderate to severe curvature compared to non‑VAD patients. Plaques in the basilar artery are more frequently located on the ventral wall and distally, with a more pronounced enhancement degree in VAD patients. Vertebral artery dominance significantly influences the direction and degree of basilar artery curvature, as well as plaque distribution and enhancement.
Keywords: vertebral artery dominance; basilar artery; high-resolution vessel wall imaging; plaque
椎-基底动脉系统在人类脑血管系统中具有独特地位,是唯一通过两条动脉合并形成第3条动脉的部位,其几何变异程度大于前循环[1] 。当双侧椎动脉直径差异≥0.3 mm,或双侧椎动脉以不对称的角度汇入基底动脉时,即被认为存在椎动脉优势(VAD)。
椎-基底动脉的结构和功能的异常可增加后循环脑血管意外的发生率,VAD可改变椎-基底动脉连接处的血流动力学对称性,导致血液流动紊乱,促进动脉损伤和慢性纤维炎症反应的产生,从而削弱层流对动脉粥样硬化的保护机制。此外,动脉分叉处的振荡血流也与动脉粥样硬化的形成有关[2-4] 。VAD已经被公认为后循环缺血性卒中(PCIS)的可能危险因素[5] 。有研究表明,椎-基底动脉系统的伸长和迂曲具有高度可变性,虽然具体原因尚未确定,但衰老和血流动力学因素仍然被认为是其影响因素[6] 。有学者发现,基底动脉(BA)易发生动脉粥样硬化,形成斑块影响相关区域血供,最终导致缺血性脑卒中[7] 。BA的弯曲会增加和影响PCIS的发生率[8] 。近年研究发现BA的曲率主要是由血流不对称且内径不一的VA引起的[9] 。因此,在缺血事件发生之前更好地了解VAD和BA曲率及斑块之间的关系至关重要[8, 10, 11] 。
尽管越来越多的研究探讨VAD对PCIS的影响,但是将VAD与基底动脉的形态及斑块的形成的联系起来的证据有限。本研究通过磁共振高分辨率血管壁像(HR-VWI)这种检查方法,探究VAD对基底动脉的长度、直径、弯曲方向以及弯曲程度和基底动脉形成斑块的分布及强化方式等影响。
1 "资料与方法
1.1 "一般资料
回顾性分析2022年6月~2024年3月蚌埠医科大学第二附属医院磁共振室行HR-MRI检查的100例的基底动脉粥样硬化患者。采用三维时间飞跃法磁共振血管造影(3D-TOF-MRA)正位视图,根据VAD定义,将双侧椎动脉直径差异≥0.3 mm时或当双侧椎动脉直径差异lt;0.3 mm时,与基底动脉所成角度接近180°的椎动脉的患者归为VAD组(n=77),反之归为非VAD组(n=23)。100例患者中男性70例,女性30例;吸烟者20例,饮酒者48例,高血压患者81例,糖尿病患者47例,高血脂患者41例。
纳入标准:所有患者均接受HR-VWI检查;HR-VWI检查证实基底动脉狭窄且存在斑块;至少存在1种动脉粥样硬化危险因素,如高血压病、糖尿病、高脂血症、吸烟等;患者临床资料齐全。排除标准:存在MRI检查禁忌证,如心脏起搏器、心脏支架、电子耳蜗、铁磁性血管夹等;患有原发性或继发性血管炎、可逆性脑血管收缩综合征或烟雾病等病史;椎动脉闭塞的患者;血管造影检查未发现VA或BA;图像质量较差,未达到标准。收集患者的性别、年龄、饮酒史、吸烟史、高血压史、糖尿病史及高血脂症病史等临床资料。本研究经过蚌埠医学院第二附属医院伦理委员会批准(审批号:[2024]KY035),免除受试者知情同意,对所有患者的影像及临床资料进行隐私处理。
1.2 "检查方法
采用美国GE Discovery MR750w 3.0T扫描仪采集图像,由16通道标准头部正交线圈进行扫描。所有患者均行HR-MRI扫描,采用可变反转角回波采集技术和2D并行加速成像cube序列进行全脑各相同性容积扫描,获得颅脑常规序列、TOF-MRA和三维快速自旋回波和超长回波链采集序列(3D-CUBE)T1WI平扫及增强扫描,设置相关参数:视野为24 mm×24 mm,矩阵为288×288,层厚为0.8 mm,重复时间/回波时间为600 ms/24 ms,在向患者注射钆酸葡胺盐注射液5 min后进行扫描,扫描时间为7 min 43 s。
1.3 " 图像分析
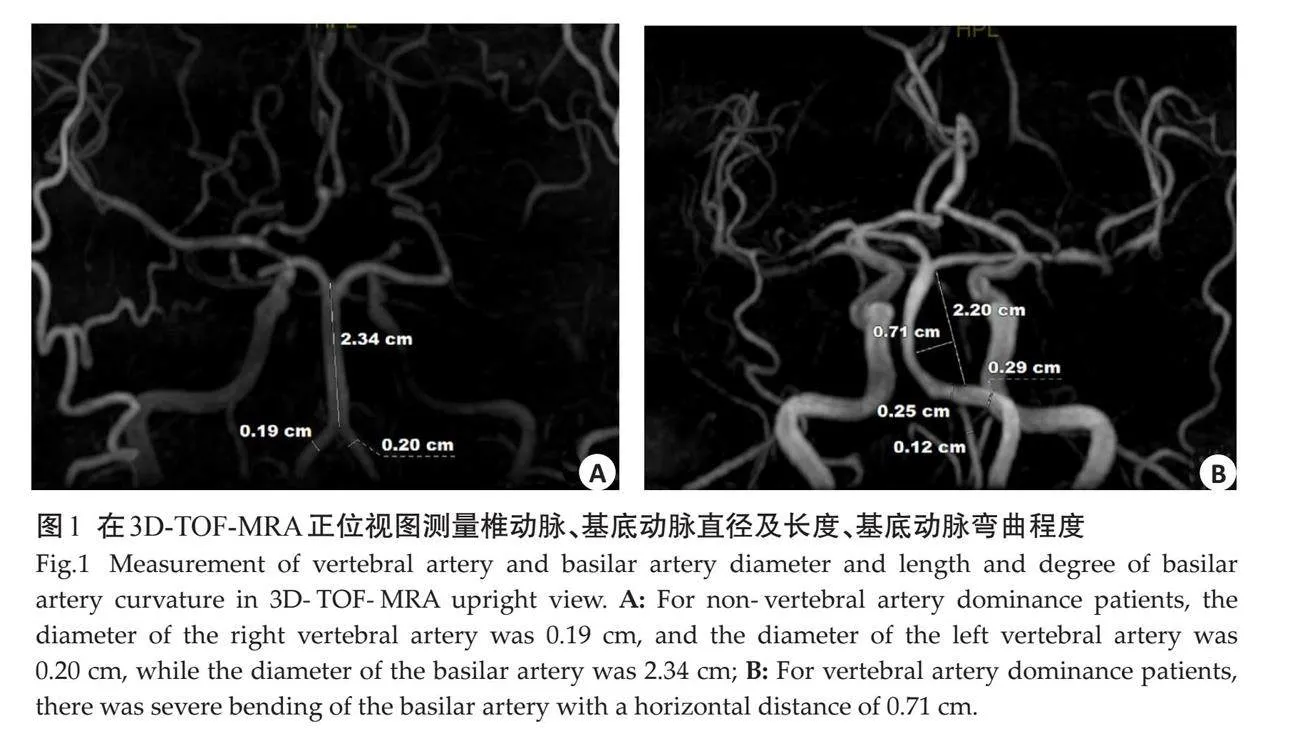
1.3.1 "直径的测量 " 在3D-TOF-MRA正位视图中测量每条血管的直径(图1A)。具体方法是从椎-基底动脉交界处(VA和BA)开始,在3个连续点(相距3 mm)进行测量,取这3个值的平均值作为直径数值。当双侧椎动脉直径差异≥0.3 mm时,直径较大一侧定义为VAD侧,或当双侧椎动脉直径差异lt;0.3 mm时,将与基底动脉所成角度接近180°的椎动脉定义为VAD侧。椎动脉类型可分为以下4种:1型(Walking型)为两侧管径相近的椎动脉(管径差值lt;0.3 mm)合并成基底动脉,在合并成基底动脉之前两侧椎动脉弯向相同方向;2型(Tuning Fork型)为两侧管径相近的椎动脉(管径差值lt;0.3 mm)相对于基底动脉以相当对称的角度合并成基底动脉,在合并成基底动脉之前两侧椎动脉弯向相反的反向;3型(Lambda型)为两侧大小不等的椎动脉(管径差值≥ 0.3 mm)合并成为基底动脉;4型(No confluence型)为一侧椎动脉直接延续为基底动脉,另一侧椎动脉未与对侧椎动脉汇合而延续为其他动脉。
1.3.2 "基底动脉曲率方向的测量 " 在BA的顶部和椎-基底动脉交界处之间画一条参考线,以确定基底动脉的弯曲方向。如果基底动脉在参考线上呈S形,则选择离参考线最远的弯曲点进行测量。基底动脉的弯曲程度分为4级:0级(无弯曲),0~1.01 mm;1级(轻度弯曲),1.02~2.68 mm;2级(中度弯曲),2.69~3.76 mm;3级(重度弯曲),3.77~7.25 mm。基底动脉的弯曲方向分为3类:向右侧弯曲、向左侧弯曲或无弯曲(图1B)[12] 。
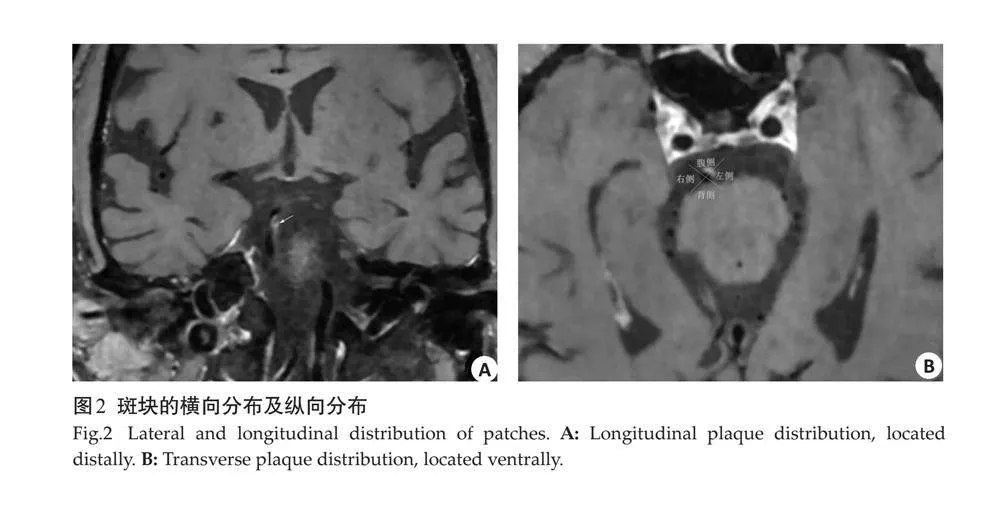
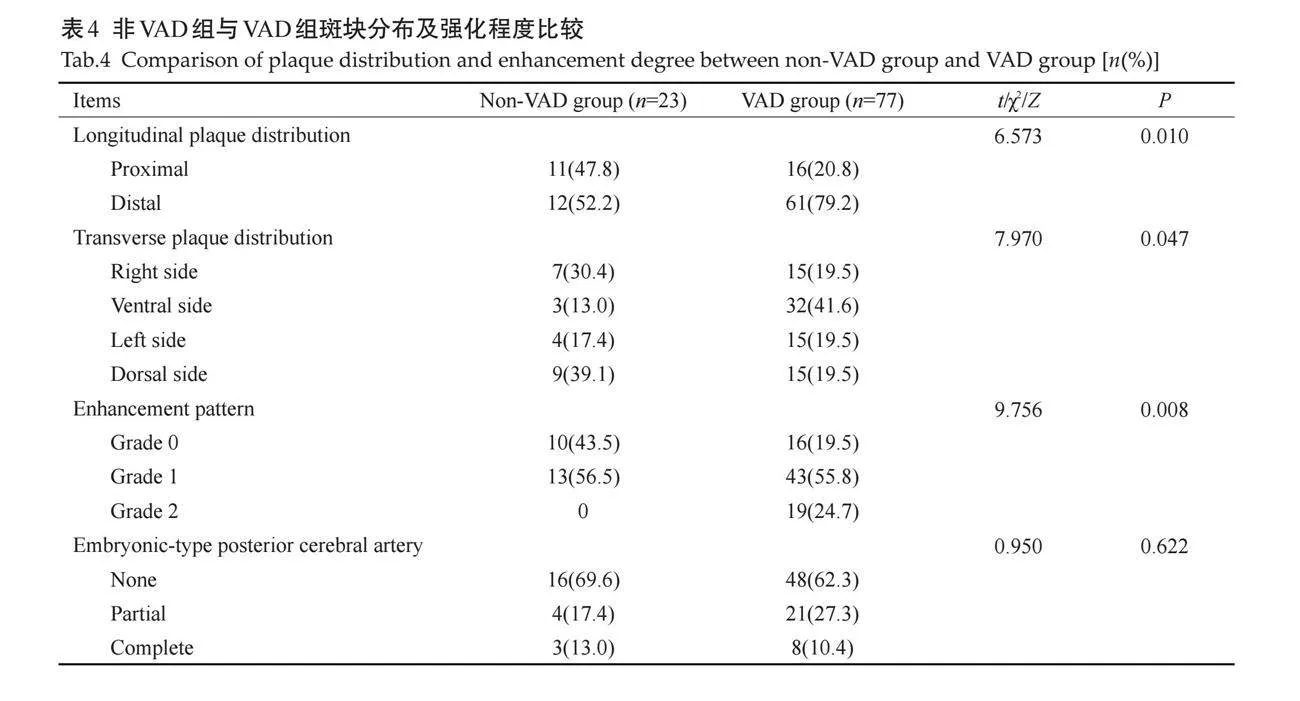
1.3.3 "基底动脉斑块的特征 " 利用Philips Intellispace Portal软件在增强扫描Cube T1WI中寻找和分析斑块。当常规冠状面和矢状面无法判断时,可以借助横断面判断,并在测量层面与血管长轴存在倾斜时,进行我多平面重建校正,确保测量层面垂直于管腔。BA斑块特征包括:斑块的纵向分布,以小脑前下动脉为分割线,若斑块位于椎-基底动脉汇合处至小脑前下动脉则定义为基底动脉近端斑块,若斑块位于小脑前下动脉至基底动脉分叉处则定义为基底动脉远端斑块。当出现两根小脑前下动脉时,将显示较清晰的一根小脑前下动脉作为判断标准(图2A)。
斑块的横向分布,选择垂直于基底动脉长轴的HR-VWI横轴面视图,将BA管壁分为腹侧、背侧、左侧及右侧4个象限(图2B)。
斑块的强化程度,以T1增强图像为标准,若斑块信号强度与邻近正常血管壁相似,为0级(无强化);若斑块的信号强度低于垂体漏斗部且高于邻近正常血管壁的信号强度,为1级(轻度至中度强化);若斑块的信号强度类似于或大于垂体漏斗部的信号强度,为2级(显著强化)。
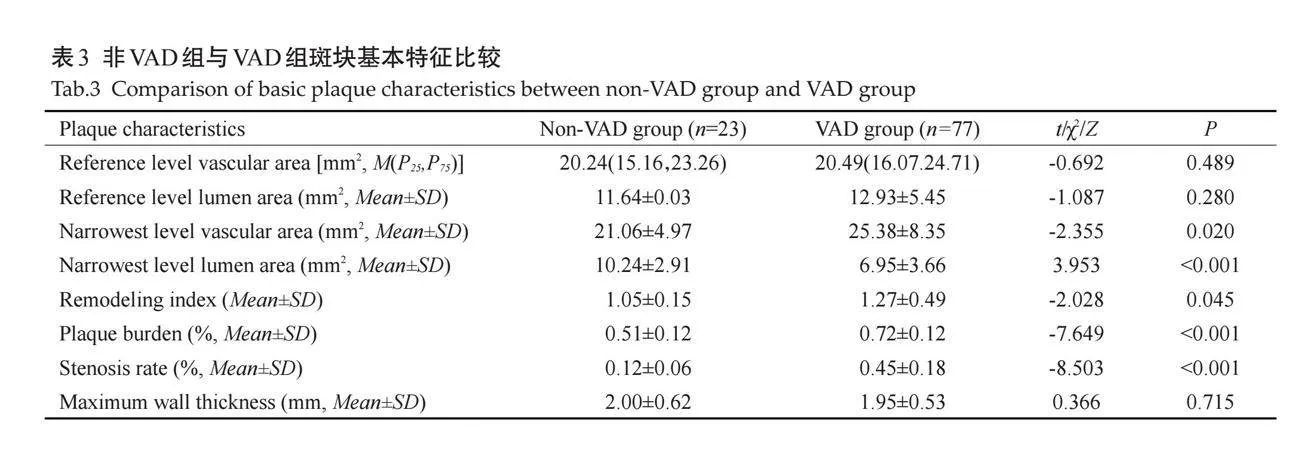
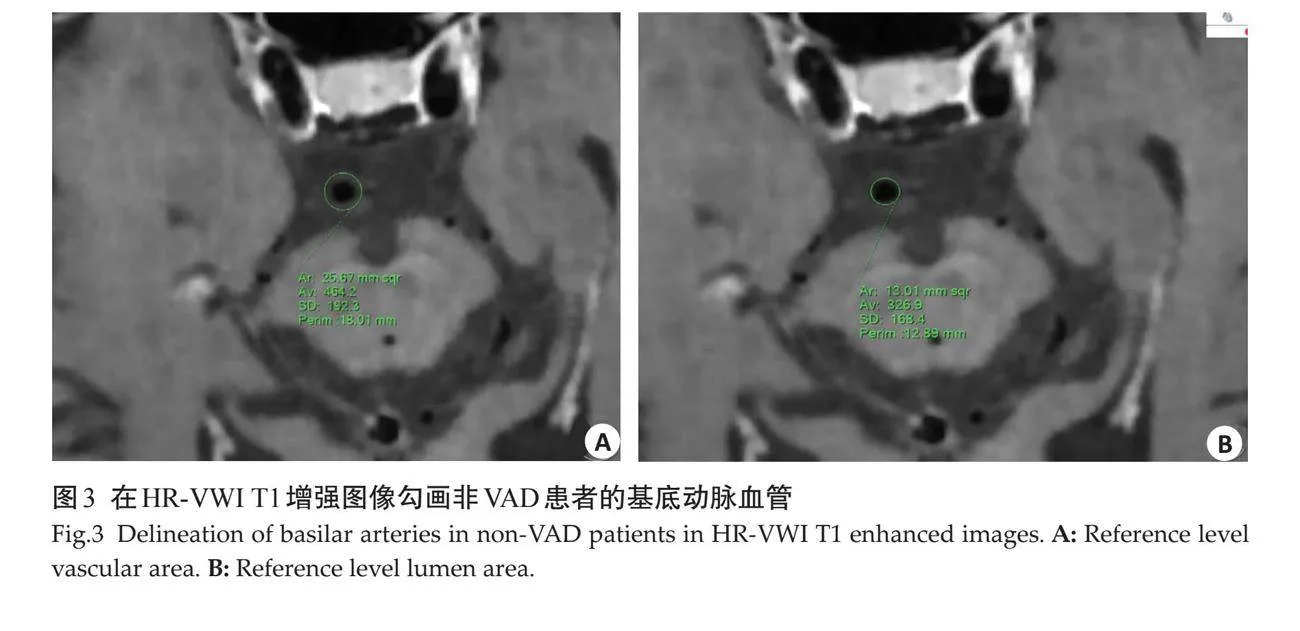
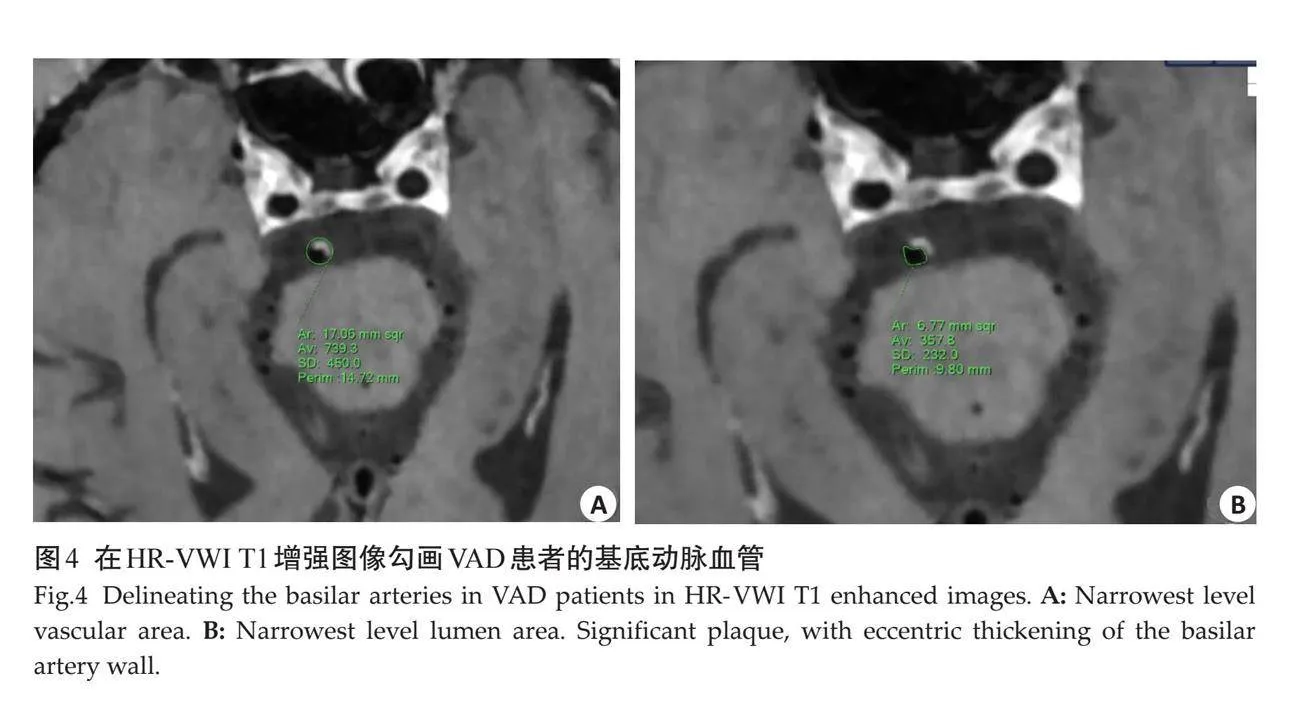
斑块定量指标,在显示斑块厚度最大层面的图像上,以邻近且无斑块形成的血管层面作为参考,手动勾画管壁及管腔轮廓,测量参考层面血管面积、参考层面管腔面积、最窄层面血管面积及最窄层面管腔面积(图3~4),按照以下公式计算出重构指数(RI)、斑块负荷及狭窄率,RI=最窄层面血管面积/参考层面血管面积,RI≥1.05为正性重构,RI≤0.95为负性重构;斑块负荷=(最窄层面血管面积-最窄层面管腔面积)/最窄层面血管面积;狭窄率=(1-最窄层面管腔面积/参考层面管腔面积)×100%。
1.4 "统计学分析
采用SPSS26.0软件进行统计学分析,符合正态分布的计量资料以均数±标准差表示,组间比较采用独立样本t检验;不符合正态分布的计量资料以中位数和上下四分位数表示,组间比较采用Mann-Whitney U检验。计数资料以n(%)表示,组间比较采用卡方检验。以Plt;0.05为差异有统计学意义。
2 "结果
2.1 "临床相关因素及实验室指标的比较
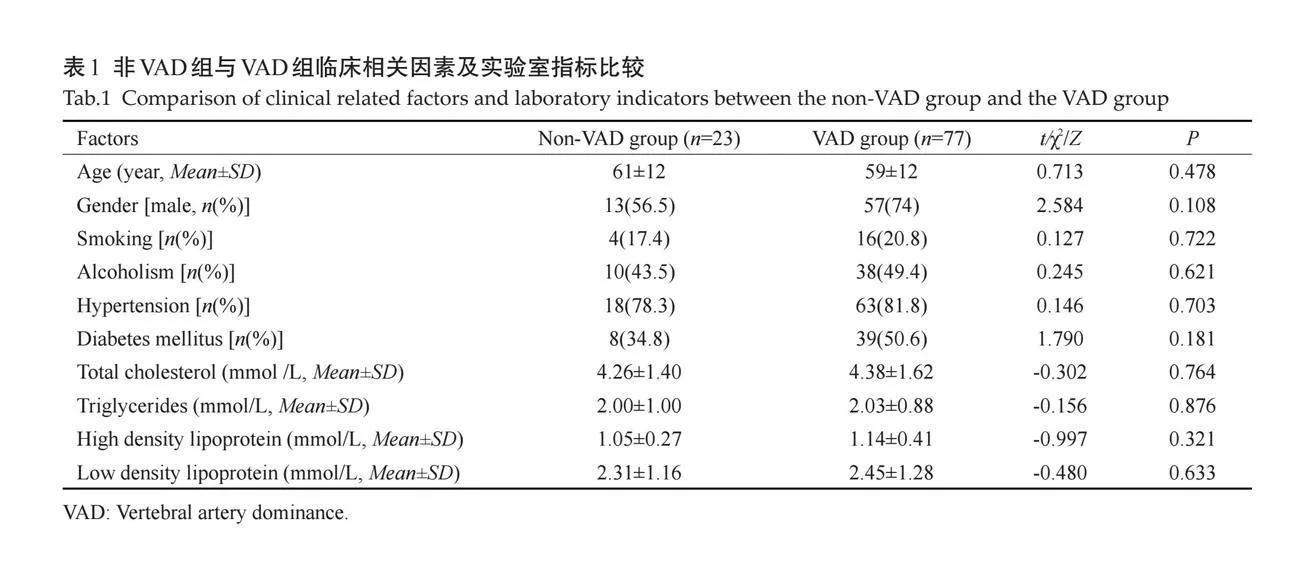
VAD组与非VAD组在年龄、性别、吸烟史、饮酒史、高血压病史、糖尿病史、总胆固醇、甘油三脂、高密度脂蛋白、低密度脂蛋白等临床资料的差异均无统计学意义(Pgt;0.05,表1)。
2.2 "基底动脉形态学的比较
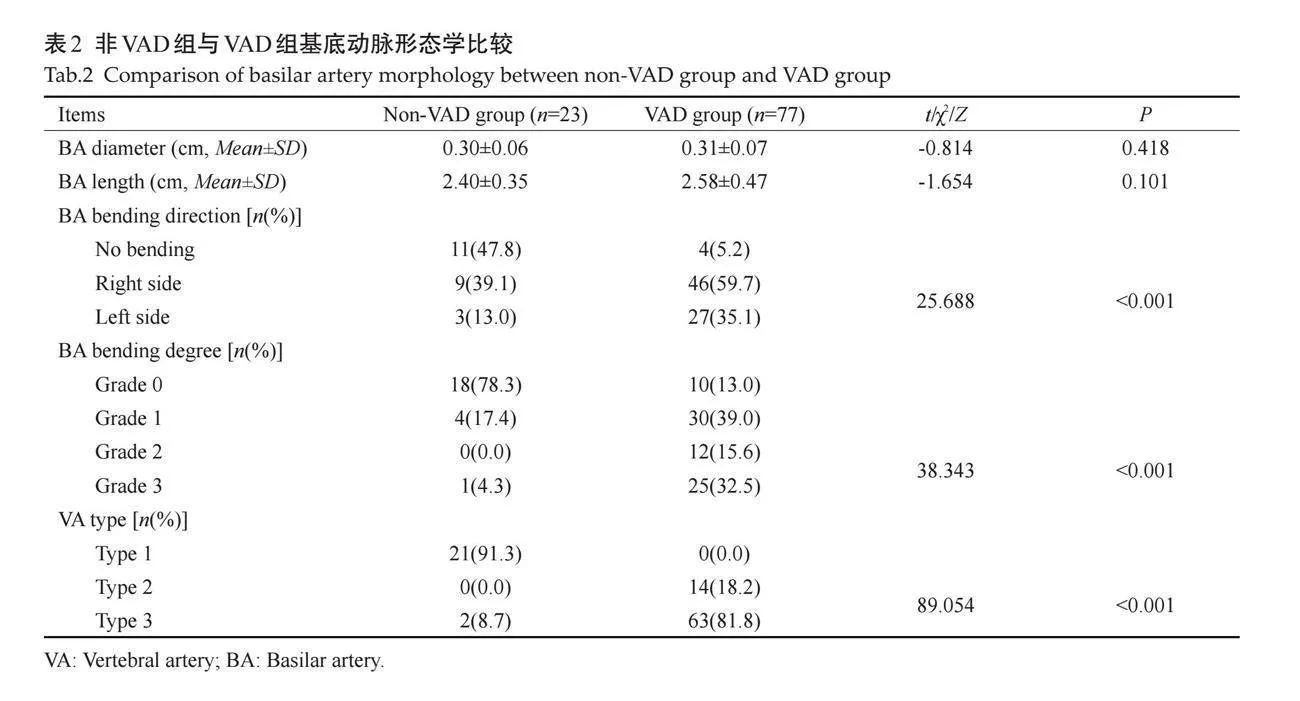
在VAD组中,基底动脉的弯曲方向主要向右侧(无弯曲、右侧、左侧分别为5.2%、59.7%、35.1%,表2)。VAD组基底动脉的弯曲程度在1级(39%)和3级(32.5%)发生较多,而非VAD组中0级弯曲(78.3%)占比较大。两组间基底动脉弯曲方向和弯曲程度的差异有统计学意义(Plt;0.001)。
在纳入的病例中,排除了椎动脉NO confluence型。非VAD组的椎动脉类型中绝大部分为Walking型(91.3%),而VAD组不含Walking型,相反Lambda型(81.8%)占比较大。两组间椎动脉类型的差异具有统计学意义(Plt;0.001,表2)。
2.3 "斑块基本特征的比较
与非VAD组相比,VAD组在最窄层面的血管面积和最窄层面的管腔面积均较小(P=0.020、Plt;0.001)。VAD组的狭窄程度较非VAD组增高(Plt;0.001)。两组间的重构指数和斑块负荷的差异有统计学意义(P=0.045、Plt;0.001)。两组间其他斑块特征的差异均无统计学意义(Pgt;0.05,表3)。
2.4 "斑块分布及强化程度比较
在VAD组,斑块横向分布多分布于腹侧壁 " " " " " "(P=0.010,表4),纵向分布多为基底动脉远端斑块 " " " "(P=0.047)。VAD组中斑块2级强化所占比例较非VAD组大(重度与轻度:0.0% vs 24.7%),两组差异有统计学意义(P=0.008,表4)。
3 "讨论
既往研究更多关注VAD对PCIS的影响,而忽略其中的缘由,对基底动脉的变化关注较少。本研究更加关注基底动脉的形态学以及基底动脉斑块的特征,证明了BA的曲率及斑块强化方式与VAD密切相关,为VAD可导致PCIS提供更多的证据。
本研究发现,VAD组患者BA的弯曲程度高于非VAD组,这一结果与既往较多研究一致[6, 10, 11, 13] 。VAD是PCIS的危险因素,可导致椎-基底底交界处血流不对称,并可能导致机械性改变,引起BA曲率的改变,包括基底动脉弯曲长度和基底动脉长度,并且BA曲率是BA斑块的独立危险因素,其与脑卒中的定向关联具有VAD的同侧倾向性[6, 10, 11] 。VAD引起BA弯曲的理论越来越受到重视,其临床意义在于增加了PCIS的可能性。有研究发现[8, 13-15] ,VAD 的方向与 BA弯方向存在反向关系,BA区的梗死主要发生在BA弯曲的对侧,而小脑后下动脉供血区的梗死主要发生在VA的非优势侧,这些结果表明,梗死的位置与BA弯曲或VAD密切相关。非VAD侧的口径较小可导致较低的平均血流量及不规则的剪切应力,从而增加BA曲率发生的风险[16-18] 。
本研究发现,VAD组患者与非VAD组患者的基底动脉斑块分布存在差异,VAD组的基底动脉斑块在横向上多分布于腹侧,这一结果既往研究[19] 一致。根据椎-基底动脉的解剖结构,动脉粥样硬化斑块多位于与分支动脉或穿支动脉孔口的对侧,而许多穿支动脉起源于其背壁和外壁[20] 。此外,与既往研究相比,本研究单独探讨了斑块纵向分布的情况,在纵向上多分布于远端。由于病变发生在BA远端,是因为大多穿支动脉位于远端[21] 。有研究发现,BA的弯曲程度不同可能是造成动脉粥样硬化个体位置差异性的原因之一[18] 。BA动脉粥样硬化是PCIS的重要原因之一[19, 22] 。BA的曲率主要是由血流不对称且内径不一的VA引起的,而BA的弯曲往往会影响斑块的发生和发展[9, 23, 24] 。
动脉粥样硬化斑块多表现为局灶性管壁增强,斑块强化与斑块内的炎症的浸润、新生血管形成及内皮细胞的通透性增加有关,斑块增强通常被认为是动脉粥样硬化斑块不稳定的一个特征,可能是斑块进展和脑卒中复发的预测指标。在以往的研究中对于基底动脉斑块的强化方式研究较少,在本研究中深入探讨了VAD组与非VAD组斑块的强化程度的差异,结果显示VAD组明显强化斑块较非VAD组更多,这也进一步支持了VAD增加了BA斑块风险的观点。有研究表明,在HR-VWI上斑块的增强很有可能成为反映颅内斑块炎症反应以及斑块脆弱性的标志性特征[25-27] 。斑块本身的稳定性是影响脑卒中发生的重要因素,斑块强化程度与临床症状密切相关,在大多数急性脑卒中事件患者中,相关供血动脉的斑块可显著强化[28, 29] 。
本研究仍存在一些不足之处:样本量较小,属于单中心回顾性研究,缺乏前瞻性,容易存在偏倚;在HR-VWI成像上发现的斑块缺乏组织病理学验证;选择最狭窄管腔,忽略了不稳定的斑块,有待进一步研究。
综上所述,VAD对基底动脉的弯曲方向、弯曲程度及斑块的分布和强化程度有一定的影响。在研究过程中,使用HR-VWI这种非侵入性技术,可以清晰地显示基底动脉粥样硬化性狭窄斑块,可用于评估斑块特征和斑块不稳定性。在临床中,VAD的概念和风险应当被充分认识,有助于临床医生和放射医生在临床当中更加关注后循环血管变异,在疾病的预防和治疗当中更加谨慎地考虑VAD对PCIS的影响,为临床药物治疗及血管介入治疗提供有效指导。在未来,需要更多的临床研究将VAD与PCIS联系在一起,对于无症状先天血管突变的患者,应该评估缺血事件发生的潜在风险,制定个体化的治疗方案,并且定期随访以避免未来的并发症[30] 。
参考文献:
[1] " Wake‑Buck AK, Gatenby JC, Gore JC. Hemodynamic characteristics of the vertebrobasilar system analyzed using MRI-based models[J]. PLoS One, 2012, 7(12): e51346.
[2] " "隋 "莹, 孙佳莉, 陈 "悦, 等. 椎动脉优势与基底动脉斑块特征间的关系: 一项基于磁共振高分辨率血管壁成像技术的研究[J]. 中国脑血管病杂志, 2023, 20(4): 239-47.
[3] " Cunningham KS, Gotlieb AI. The role of shear stress in the pathogenesis of atherosclerosis[J]. Lab Invest, 2005, 85(1): 9-23.
[4] " "Resnick N, Yahav H, Shay-Salit A, et al. Fluid shear stress and the vascular endothelium: for better and for worse[J]. Prog Biophys Mol Biol, 2003, 81(3): 177-99.
[5] " Qtaish I, Ayasrah M, Qtaish NR. Retrospective cohort angiographic analysis of vertebral artery dominance, stenosis patterns, and demographic correlations[J]. Vasc Health Risk Manag, 2024, 20: 207-14.
[6] " Ngo MT, Kwak HS, Chung GH. Change in basilar artery length and bending according to aging and vertebral artery dominance: a longitudinal study[J]. Sci Rep, 2020, 10(1): 8904.
[7] " "张丁月, 孙佳莉, 刘国强, 等. 基于高分辨MRI对轻、重度弯曲的基底动脉斑块特征的研究[J]. 磁共振成像, 2021, 12(11): 12-5, 36.
[8] "Sun Y, Shi YM, Xu P. The clinical research progress of vertebral artery dominance and posterior circulation ischemic stroke[J]. Cerebrovasc Dis, 2022, 51(5): 553-6.
[9] "Huang LX, Wu XB, Liu YA, et al. High‑resolution magnetic resonance vessel wall imaging in ischemic stroke and carotid artery atherosclerotic stenosis: a review[J]. Heliyon, 2024, 10(7): e27948.
[10] Li YC, Guo RC, Zhang XB, et al. Effect of dominant vertebral artery angle on basilar artery curvature and plaque[J]. Quant Imaging Med Surg, 2023, 13(9): 5748-58.
[11] Zhu W, Wang YF, Dong XF, et al. Study on the correlation of vertebral artery dominance, basilar artery curvature and posterior circulation infarction[J]. Acta Neurol Belg, 2016, 116(3): 287-93.
[12] Costa AF, Peral A, Bravo F, et al. Prevalence of basilar artery dolichoectasia in patients with acute ischemic stroke or transient ischemic attack in a single center of Spain[J]. Rev Neurol, 2024, 78(10): 269-76.
[13] Hong JM, Chung CS, Bang OY, et al. Vertebral artery dominance contributes to basilar artery curvature and peri‑vertebrobasilar junctional infarcts[J]. J Neurol Neurosurg Psychiatry, 2009, 80(10): 1087-92.
[14] Otu E, Şen S, Örmeci T, et al. Association between vertebral artery dominance and basilar artery curvature in migraineurs: an anatomical magnetic resonance imaging study[J]. Neuroradiol J, 2024, 37(3): 314-22.
[15] Bakalarz M, Rożniecki JJ, Stasiołek M. Clinical characteristics of patients with vertebral artery hypoplasia[J]. Int J Environ Res Public Health, 2022, 19(15): 9317.
[16] Katsanos AH, Kosmidou M, Kyritsis AP, et al. Is vertebral artery hypoplasia a predisposing factor for posterior circulation cerebral ischemic events? A comprehensive review[J]. Eur Neurol, 2013, 70(1/2): 78-83.
[17] Caplan LR. Arterial occlusions: does size matter?[J]. J Neurol Neurosurg Psychiatry, 2007, 78(9): 916.
[18] Kim BJ, Kim SM, Kang DW, et al. Vascular tortuosity may be related to intracranial artery atherosclerosis[J]. Int J Stroke, 2015, 10(7): 1081-6.
[19] "刘昱琳, 刘红军, 李品雄, 等. 高分辨率MRI分析基底动脉几何形态与其动脉粥样硬化斑块的相关性[J]. 中国医学影像技术, 2022, 38(8): 1145-50.
[20] "Yu J, Li ML, Xu YY, et al. Plaque distribution of low-grade basilar artery atherosclerosis and its clinical relevance[J]. BMC Neurol, 2017, 17(1): 8.
[21] Chen ZS, Liu AF, Chen HJ, et al. Evaluation of basilar artery atherosclerotic plaque distribution by 3D MR vessel wall imaging[J]. J Magn Reson Imaging, 2016, 44(6): 1592-9.
[22] Chen WW, Song XW, Wei HY, et al. Variations of arterial compliance and vascular resistance due to plaque or infarct in a single vascular territory of the middle cerebral artery[J]. Quant Imaging Med Surg, 2023, 13(12): 7802-13.
[23] Kang DW, Kim DY, Kim J, et al. Emerging concept of intracranial arterial diseases: the role of high resolution vessel wall MRI[J]. J Stroke, 2024, 26(1): 26-40.
[24]Ouyang F, Liu J, Wu Q, et al. Relationship between the intravascular enhancement sign on three‑dimensional T1-weighted turbo spin echo and intraluminal thrombus in middle cerebral artery atherosclerosis[J]. Eur J Radiol, 2024, 176: 111495.
[25] Cheng XQ, Liu J, Li HX, et al. Incremental value of enhanced plaque length for identifying intracranial atherosclerotic culprit plaques: a high‑resolution magnetic resonance imaging study[J]. Insights Imaging, 2023, 14(1): 99.
[26] 王秀萍, 王平翻, 李豪鹏, 等. 高分辨磁共振扫描对急性脑梗死患者大脑中动脉血管壁斑块特征分析的应用[J]. 中国CT和MRI杂志, 2024, 22(3): 32-4.
[27] "张雨晴, 金海洋, 李 "奎. 探讨能谱计算机断层(CT)联合磁共振(MR)高分辨率管壁成像(HR-VWI)对颈动脉斑块成分的评估价值[J]. 中国CT和MRI杂志, 2023, 21(9): 55-7.
[28]Yu CY, Li Y, Xiao YY, et al. Characterization of posterior circulation blood perfusion in patients with different degrees of basilar artery tortuosity[J]. Neurol Sci, 2024, 45(11): 5337-45.
[29] Lu YC, Wang C, Bao YF, et al. Association between intracranial aneurysm wall enhancement and intracranial atherosclerotic plaque: a cross‑sectional study using high‑resolution vessel wall imaging[J]. Quant Imaging Med Surg, 2024, 14(2): 1553-63.
[30] Valenzuela‑Fuenzalida JJ, Rojas‑Navia CP, Quirós-Clavero AP, et al. Anatomy of vertebral artery hypoplasia and its relationship with clinical implications: a systematic review and meta‑analysis of prevalence[J]. Surg Radiol Anat, 2024, 46(7): 963-75.
(编辑:林 "萍)
