多灶性甲状腺乳头状癌高容量淋巴结转移预测模型研究
2024-11-07吕莎陶志刚韩志江胡春锋曹慧君章彤
[摘要]目的构建并验证多灶性甲状腺乳头状癌(multifocalpapillarythyroidcarcinoma,MPTC)高容量淋巴结转移(high-volumelymphnodemetastasis,HVM)的列线图预测模型。方法选取2010年1月至2024年1月于杭州市第一人民医院(A中心)及杭州市肿瘤医院(B中心)分别确诊的1146例和234例MPTC患者作为研究对象。A中心患者以7:3的比例采用随机数字表法分成训练集(n=803)和测试集(n=343),B中心34例患者作为外部验证集。通过单因素和多因素Logistic回归分析在训练集中筛选HVM的独立风险因素,并构建列线图预测模型,测试集和外部验证集用以评价模型的泛化能力,通过受试者操作特征曲线下面积(areaunderthecurve,AUC)、敏感度、特异性评价模型的区分能力。结果A中心和B中心发生HVM的概率分别为13.3%和12.8%。单因素及多因素Logistic回归显示,男性(OR=2.91,95%CI:1.835~4.599)、病灶最大径(OR=1.05,95%CI:1.021~1.070)和年龄(OR=0.95,95%CI:0.936~0.972)均为发生HVM的独立风险因素。基于独立风险因素构建列线图预测模型,AUC、敏感度和特异性在训练集中分别为0.767、72.6%和70.2%,在测试集中分别为0.838、94.9%和68.4%,在外部验证集中分别为0.769、63.3%和84.3%。校准曲线显示与理想曲线具有良好的一致性。结论基于临床风险因素构建的预测模型可有效预测MPTC患者发生HVM的概率。
[关键词]甲状腺肿瘤;淋巴结转移;风险因素;列线图
[中图分类号]R736.1[文献标识码]A[DOI]10.3969/j.issn.1673-9701.2024.29.013
Researchonpredictionmodelforhigh-volumelymphnodemetastasisinmultifocalpapillarythyroidcarcinoma
LYUSha1,2,TAOZhigang3,HANZhijiang4,HUChunfeng1,4,CAOHuijun1,4,ZHANGTong1,4
1.TheFourthClinicalMedicalCollegeofZhejiangUniversityofTraditionalChineseMedicine,Hangzhou310053,Zhejiang,China;2.DepartmentofRadiology,theThirdPeople’sHospitalofYuhangDistrictHangzhou,Hangzhou311115,Zhejiang,China;3.DepartmentofRadiology,HangzhouCancerHospital,Hangzhou310005,Zhejiang,China;4DepartmentofRadiology,HangzhouFirstPeople’sHospital,Hangzhou31tVCFZGNz71iYxLjNgD12QQ==0006,Zhejiang,China
[Abstract]ObjectiveToconstructandvalidateofanomogrampredictivemodelforhigh-volumelymphnodemetastasis(HVM)inmultifocalpapillarythyroidcarcinoma(MPTC).MethodsBetweenJanuary2010toJanuary2024,atotalof1146and234patientswithmultifocalpapillarythyroidcarcinoma(MPTC)werediagnosedatHangzhouFirstPeople’sHospital(CenterA)andHangzhouCancerHospital(CenterB),respectively.PatientsfromCenterAwererandomlyallocatedtotrainingset(n=803)andtestingset(n=343)ina7:3ratio,whilethosefromCenterB(n=234)comprisedanexternalvalidationset.IndependentriskfactorsforHVMinMPTCpatientswereidentifiedthroughunivariateandmultivariateLogisticregressionanalysisintrainingset,leadingtothedevelopmentofanomogrampredictivemodel.Thegeneralizabilityofthismodelwassubsequentlyassessedusingbothtestingsetandexternalvalidationset.Theareaunderthecurve(AUC)ofreceiveroperatingcharacteristiccurve,sensitivity,andspecificityevaluatethediscriminativeabilityofthemodel.ResultsTheincidenceofHVMwas13.3%atcenterAand12.8%atcenterB.Logisticregressionidentifiedmalegender(OR=2.91,95%CI:1.835–4.599),maximumlesiondiameter(OR=1.05,95%CI:1.021–1.070),andage(OR=0.95,95%CI:0.936–0.972)asindependentriskfactorsforHVM.AnomogrambasedonthesefactorsshowedanAUCof0.767with72.6%sensitivityand70.2%specificityintrainingset,and0.838with94.9%sensitivityand68.4%specificityintestingset,and0.769with63.3%sensitivityand84.3%specificityinexternalvalidationset.Thecalibrationcurvedemonstratedgoodagreementwiththeidealcurve.ConclusionThepredictionmodelconstructedbasedonclinicalriskfactorscaneffectivelypredicttheprobabilityofHVMinMPTCpatients.
[Keywords]Thyroidtumors;Lymphnodemetastasis;Riskfactors;Nomogram
多灶性甲状腺乳头状癌(multifocalpapillarythyroidcarcinoma,MPTC)是指病灶数≥2枚的甲状腺乳头状癌(papillarythyroidcarcinoma,PTC),较单灶性PTC更易发生高容量淋巴结转移(high-volumelymphnodemetastasis,HVM)[1-2],是甲状腺全切或近全切除的手术指征之一[3]。HVM是指颈部转移性淋巴结数量>5枚,2015年美国甲状腺学会指南将HVM列为PTC患者复发的中危因素[4-5]。目前,超声和CT是术前评估HVM的重要方法[6];但评估效能不理想,敏感度分别为超声14%~33%和CT7%~40%[7-9]。因此,需要结合临床信息综合评估。已有研究表明,性别、年龄、桥本甲状腺炎(hashimotothyroiditis,HT)合并状态及病灶大小均为MPTC患者发生HVM的相关因素[1]。近年来,基于临床和影像因素构建预测模型得到初步认可,但多为单中心[10]或纳入样本仅为病灶直径≤10mm的MPTC患者[11-12]。本研究基于双中心1380例MPTC患者的临床病理资料,构建MPTC患者发生HVM的临床预测模型,探讨MPTC患者在不同年龄、性别及病灶大小情况下的HVM发生率,旨在为临床个性化治疗提供更多参考。
1对象与方法
1.1研究对象
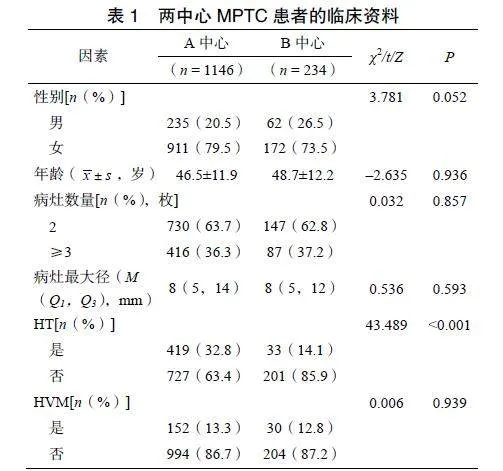
收集2010年1月至2024年1月于杭州市第一人民医院(A中心)及杭州市肿瘤医院(B中心)分别就诊的1146例和234例MPTC患者的临床病理资料进行回顾性研究。纳入标准:①甲状腺术后病理证实原发灶为经典型PTC;②病理显示病灶数量≥2枚,并分别标注各病灶的大小;③病理报告注明颈部淋巴结转移与非转移具体数量和位置。排除标准:①除PTC外,存在甲状腺或颈部其他恶性肿瘤;②未明确病灶数量、未分别注明各病灶大小或淋巴结转移信息不全;③经典型以外的PTC,如高细胞型、柱状细胞型、弥漫硬化型等。本研究病灶数量行分类研究,以2枚为一组,≥3枚为另一组。A中心患者以7∶3的比例采用随机数字表法拆分成训练集(n=803)和测试集(n=343),B中心患者作为外部验证集(n=234)。本研究通过杭州市第一人民医院(A中心)及杭州市肿瘤医院(B中心)伦理委员会批准(伦理审批号:A中心:ZN-20230131-0014-01;B中心:HZCH-2023-008)。
1.2手术方式
当多枚病灶位于一侧时,行甲状腺单侧叶切除+患侧中央区淋巴结清扫术;当多枚病灶位于双侧时,行甲状腺全切术+双侧中央区淋巴结清扫术,再根据患者的一般资料、影像学表现、术前淋巴结穿刺和术中中央区淋巴结病理,选择是否进行侧颈部淋巴结清扫术。
1.3统计学方法
采用SPSS25.0和R统计学软件对数据进行处理分析,符合正态分布的计量资料以均数±标准差()表示,组间比较采用t检验,不符合正态分布的数据以中位数(四分位间距)[M(Q1,Q3)]表示,组间比较采用Wilcoxon秩和检验,计数资料以例数(百分率)[n(%)]表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
训练集使用单因素Logistic回归分析筛选变量,保留P<0.05的变量,多因素Logistic回归分析筛选发生HVM的独立风险因素,建立列线图预测模型。测试集和外部验证集验证模型诊断效能。受试者操作特征(receiveroperatingcharacteristic,ROC)曲线和AUC、敏感度、特异性评价模型的区分能力,校准曲线评估模型校准度,临床决策分析曲线评价模型临床适用性。
2结果
2.1两中心MPTC患者的临床资料比较
A中心和B中心纳入的MPTC患者的性别、年龄、病灶数量、病灶最大径及HVM比较,差异无统计学意义(P>0.05),而HT差异有统计学意义(P<0.01)。见表1。
2.2Logistic回归分析结果
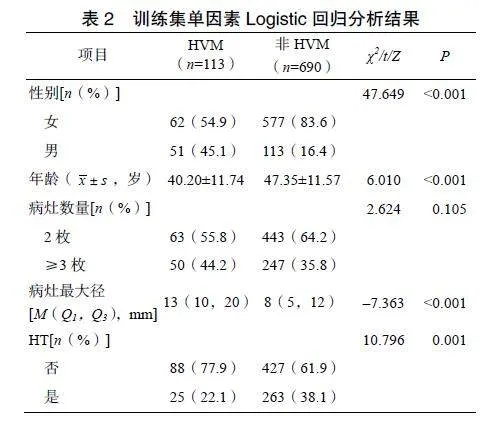
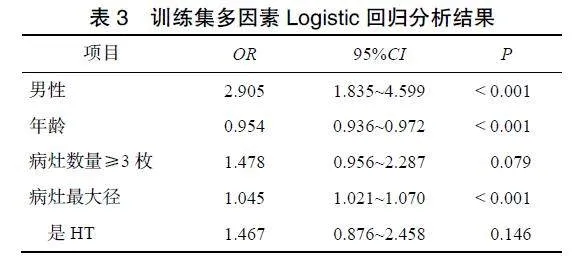
训练集单因素Logistic回归分析结果显示,男性、年龄、病灶最大径是MPTC患者发生HVM的独立风险因素(P<0.001),见表2。训练集多因素Logistic回归分析结果见表3。
2.3列线图预测模型的构建及验证
基于性别、年龄、病灶最大径3个独立风险因素构建MPTC患者HVM发生率的列线图预测模型,见图1。AUC、敏感度和特异性训练集为0.767、72.6%和70.2%,测试集分别为0.838、94.9%和68.4%,外部验证集分别为0.769、63.3%和84.3%。3个数据集的临床模型预测和实际观察结果间具有高度一致性。风险阈值>0.2时,列线图模型净收益均明显大于全部干预和全部无干预。
3讨论
本研究构建MPTC患者发生HVM的双中心预测模型,结果表明,性别、年龄、病灶最大径均为HVM的独立风险因素,且以其构建的预测模型可有效评估MPTC患者的HVM发生率。
孙庆贺等[2]和Liu等[13]研究结果均显示男性是HVM的独立风险因素,OR值分别为2.354和2.108;而Lin等[4]研究表明性别并非HVM的风险因素。本研究证实男性MPTC患者更易发生HVM。孙庆贺等[2]和Liu等[13]分别纳入单灶性PTC和MPTC混合样本,而本研究仅纳入MPTC患者,故在MPTC患者的垂直细分领域,本研究结果更具可靠性。孙庆贺等[2]和Lin等[4]研究结果均显示年龄是HVM的独立风险因素,但两者阈值不同,分别为35岁和40岁,OR值分别为0.095和0.310;而Liu等[13]和Feng等[14]研究均以55岁为阈值,认为年龄不是HVM的风险因素。本研究结果显示年龄是MPTC患者发生HVM的独立风险因素。OR值0.954,最佳阈值42.5岁,OR值与孙庆贺等[2]和Lin等[4]差异较大,本研究将年龄作为连续变量,不同于分类研究,最佳年龄阈值通过统计分析确定,更能精确预测MPTC患者的HVM发生率。
病灶最大径是HVM发生的重要相关因素。Wei等[11]以5mm为阈值分析,OR值为2.200,孙庆贺等[2]分别以5mm、10mm、20mm为阈值分析,OR值分别为2.210、2.366和6.687。Liu等[13]以10mm为阈值得出OR值为2.304,OR值有随阈值增加而增大的趋势。以上研究均以阈值为界对病灶最大径进行分类研究,而Lin等[4]将最大径作为连续变量进行分析,结果显示OR值为1.040。本研究病灶最大径OR值为1.045,但本研究为双中心模型,纳入样本量更多,结果更具参考性。病灶数量对HVM的影响尚不明确,孙庆贺等[2]研究表明多灶是PTC患者发生HVM的独立风险因素,OR值为2.147;Tan等[15]对PTC患者混合样本进行研究,结果表明病灶数量不影响HVM的发生。本研究结果表明MPTC患者的病灶数量差异无统计学意义,与Tan等[15]结果相符。HT与PTC共存率较高,其是否影响HVM发生仍存在争议[14];Tan等[15]认为HT是HVM的保护因素,OR值为0.248,而本研究组前期研究[1]发现HT合并状态与HVM发生无明显关联,此次研究仍支持前期研究观点,虽然单因素分析结果显示HT差异有统计学意义,但多因素Logistic回归分析结果显示HT并非HVM发生的独立风险因素。
本研究基于性别、年龄、病灶最大径3个独立风险因素构建列线图预测模型,结果显示训练集、测试集和外部验证集的AUC分别为0.767、0.838和0.769,外部验证集与训练集的AUC相差<0.05,且均高于Liu等[13]研究的AUC值0.706,表明本研究的预测模型泛化能力较强,可作为临床预测MPTC患者发生HVM概率的参考依据。
本研究的局限性包括:①MPTC患者病灶数量均≥2枚,被膜侵犯与否无法一一对应;②回顾性研究时间跨度大,医疗系统更新迭代快,信息不全,部分患者缺乏促甲状腺激素、甲状腺球蛋白、甲状腺球蛋白抗体、甲状腺过氧化物酶抗体等实验室指标,这些指标虽能反映甲状腺功能异常与否,但与HVM是否有相关性仍存争议[3,16-17];③本组双中心研究同处一个城市,可能存在选择偏倚,需要不同区域多中心研究进一步证实模型的可靠性。
综上所述,男性、年龄较小和病灶最大径是MPTC患者HVM的独立风险因素。本研究构建的模型可预测MPTC患者发生HVM的概率,为临床个性化治疗方案的决策提供有效参考。
利益冲突:所有作者均声明不存在利益冲突。
[参考文献]
[1] 胡春锋,章彤,魏培英,等.多灶性甲状腺乳头状癌高容量淋巴结转移的相关因素[J].中华医学杂志,2023,103(40):3199–3203.
[2] 孙庆贺,张磊,杨进宝,等.2073例乳头状甲状腺癌淋巴结转移的因素分析[J].中华外科杂志,2017,55(8):592.
[3] 中华医学会内分泌学分会,中华医学会外科学分会甲状腺及代谢外科学组,中国抗癌协会头颈肿瘤专业委员会,等.甲状腺结节和分化型甲状腺癌诊治指南(第二版)[J].国际内分泌代谢杂志,2Isu/z1T+7aC9hQc8GWMbhQ==023,43(2):149–194.
[4] LINP,LIANGF,RUANJ,etal.Apreoperativenomogramforthepredictionofhigh-volumecentrallymphnodemetastasisinpapillarythyroidcarcinoma[J].FrontEndocrinol(Lausanne),2021,12:753678.
[5] HAUGENBR,ALEXANDEREK,BIBLEKC,etal.2015AmericanThyroidAssociationManagementGuidelinesforthyroidnodulesanddifferentiatedthyroidcancer:TheAmericanThyroidAssociationGuidelinestaskforceonthyroidnodulesanddifferentiatedthyroidcancer[J].Thyroid,2016,26(1):113–133.
[6] 中国医疗保健国际交流促进会甲状腺疾病防治分会,中华预防医学会甲状腺疾病防治专业委员会,中国人体健康科技促进会甲状腺肿瘤专业委员会.甲状腺癌手术中淋巴结示踪技术规范应用专家共识[J].中华医学杂志,2022,102(48):3836–3841.
[7] ALABOUSIM,ALABOUSIA,ADHAMS,etal.Diagnostictestaccuracyofultrasonographyvscomputedtomographyforpapillarythyroidcancercervicallymphnodemetastasis:Asystematicreviewandmeta-analysis[J].JAMAOtolaryngolHeadNeckSurg,2022,148(2):107–118.
[8] 黄云霞,周瑾,刘桐桐,等.超声影像组学与传统影像模式对甲状腺乳头状癌颈部中央区淋巴结转移的诊断价值比较[J].中华超声影像学杂志,2019,28(10):882.
[9] XINGZ,QIUY,YANGQ,etal.Thyroidcancernecklymphnodesmetastasis:Meta-analysisofUSandCTdiagnosis[J].EurJRadiol,2020,129:109103.
[10] 王梓洋,苌群刚,郭浩浩,等.甲状腺乳头状癌右侧喉返神经深层淋巴结转移风险的列线图模型建立及验证[J].中华医学杂志,2023,103(28):2175–2182.
[11] WEIX,MINY,FENGY,etal.Developmentand&nbmCW/H32iNrAp0bN1R+f5Ig==sp;validationofanindividualizednomogramforpredictingthehigh-volume(> 5)centrallymphnodemetastasisinpapillarythyroidmicrocarcinoma[J].JEndocrinolInvest,2022,45(3):507–515.
[12] ZHANGL,WANGP,LIK,etal.Anovelnomogramforidentifyinghigh-riskpatientsamongactivesurveillancecandidateswithpapillarythyroidmicrocarcinoma[J].FrontEndocrinol(Lausanne),2023,14:1185327.
[13] LIUC,ZHANGL,LIUY,etal.Ultrasonographyforthepredictionofhigh-volumelymphnodemetastasesinpapillarythyroidcarcinoma:ShouldsurgeonsbelieveultrasoundResults?[J].WorldJSurg,2020,44(12):4142–4148.
[14] FENGJW,YEJ,QIGF,etal.Nomogramsforpredictionofhigh-volumelymphnodemetastasisinpapillarythyroidcarcinomapatients[J].OtolaryngolHeadNeckSurg,2023,168(5):1054–1066.
[15] TANL,JIJ,SHARENG,etal.Relatedfactoranalysisforpredictinglarge-volumecentralcervicallymphnodemetastasisinpapillarythyroidcarcinoma[J].FrontEndocrinol(Lausanne),2022,13:935559.
[16] 陈心悦,田奕,余招焱.术前甲状腺相关血清学检测指标与甲状腺结节良恶性的相关性分析[J].中国现代医生,2024,62(15):13–17.
[17] MELIKMA,BASKONUSI,YILMAZL.Assessmentofpreoperativethyroglobulinlevelsinpapillarythyroidcancer[J].JCancerResTher,2022,18(4):1042–1044.
(收稿日期:2024–06–02)
(修回日期:2024–08–26)
