百岁超高龄胆囊结石合并胆总管结石患者行LC+LCBDE 1例报道
2024-10-31刘兴月张建庞艳萍李东曹玲玲梅小才

[摘要] 胆囊结石合并胆总管结石是肝胆外科最为多见的疾病,易发生黄疸、高热、寒战、腹痛等临床症状。患有胆囊结石合并胆总管结石的老年患者成比例上升,老年患者大多症状不典型且病情危重。本文深入解析1例百岁超高龄胆囊结石合并胆总管结石患者的病历资料,分析该患者详细的医疗记录、诊断过程、治疗方案及术后恢复情况,结合文献分析其术式选择。经手术治疗后患者恢复可,术后22d带T管出院,术后3个月返院复查,T管造影显示胆道未见充盈缺损及异常扩张表现,成功拔出T管;术后2年随访,未见胆道术后并发症及结石复发。对于超高龄老年患者,只有早期正确诊断、及时进行手术治疗,才能改善其预后。
[关键词] 超高龄;胆囊结石;胆总管结石;LC+LCBDE;病例分析
[中图分类号] R605 [文献标识码] A [DOI] 10.3969/j.issn.1673-9701.2024.26.033
胆囊结石(gallbladder stone,GS)合并胆总管结石(common bile duct stone,CBDS)是常见的肝胆外科疾病,易发生黄疸、高热、寒战、腹痛等临床症状,具有起病急、病程短、症状重等特点,若不及时处理,易导致胆管梗阻、化脓性胆管炎等严重病变发生,重则危及患者生命。目前,超高龄(80岁以上)人群中出现GS合并CBDS患者数量正在逐渐增多[1]。研究表明,腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)+腹腔镜胆总管探查术(laparoscopic common bile duct exploration,LCBDE)成为近年来治疗GS合并CBDS最佳治疗方式,该手术治疗方法具备同步处理GS和CBDS的能力,为患者提供综合性解决方案,既降低手术风险,又缩短患者的恢复时间[2-4]。相较于传统开腹取石手术,腹腔镜取石手术展现出微创优越性。因此,可采用腹腔镜技术稳妥且标准地实施腹腔镜胆囊切除、取出CBDS、胆道镜检查及结石清除、T管引流手术,尤其对超高龄患者,这种方法是安全、有效且切实可行[5]。现对贵州中医药大学第二附属医院1例百岁超高龄GS合并CBDS患者的临床症状与治疗经过详细归纳总结。
1 临床资料
1.1 病例资料
患者,女,100岁。因“反复右上腹疼痛8余年加重1个月”于2020年11月22日9时34分入住贵州中医药大学第二附属医院。现病史:患者8年前过食脂餐后出现右上腹胀痛,呈间歇性,无放射痛,伴口干口苦,无恶心、呕吐、发热,无黄疸,无心慌、胸闷、头晕、头痛等症状,当时就诊于贵阳红十字医院行相关检查提示“胆囊炎”,予治疗(具体不详)后症状好转,此后上述症状未再发作。1个月前,患者因进食脂餐后出现右上腹部胀痛,呈持续性,无放射痛,伴口干口苦,无恶心、呕吐,无恶寒、发热,无心慌、胸闷、头晕、头痛等症状,遂就诊贵州省人民医院急诊科,腹部CT提示“胆囊炎”(未见报告单),输液(具体不详)后好转;患者10余天后上述症状再发,于外院行腹部CT示:①GS;②肝总管、胆总管扩张直径约1.5cm,胆囊增大,请结合超声。经予止痛、补液、抗感染、抑酸护胃等治疗后,症状未见好转;院外长期口服消炎利胆片及头孢呋辛治疗症状未见缓解,遂就诊于贵州中医药大学第二附属医院,门诊以“CBDS伴急性胆管炎”收入肝胆胰脾外科。入院症见:右上腹部疼痛,呈间歇性胀痛,无放射痛,伴口干口苦,肢软乏力不适,小便正常,大便稀;自述体质量减轻(具体数值不详)。既往史:无特殊。专科检查:全身皮肤巩膜无黄染;腹部稍膨隆,腹软,上腹部压痛,无反跳痛及肌紧张,肝、脾肋下未扪及,莫非征(+),肝区、双肾区无叩痛,移动性浊音(–),肠鸣音4次/min。入院后完善相关检查:腹部CT检查提示胆总管多发结石并胆道梗阻及胰管扩张,胆囊明显增大并GS及结石性胆囊炎征象,建议磁共振胰胆管成像进一步检查。肝左叶低密度微小结节,肝内胆管少量积气?请结合临床。血常规检查示:红细胞计数3.60×1012/L,红细胞容积102.5fl,红细胞分布宽度-标准差54.70fl,单核细胞百分比14.20%,单核细胞绝对值0.68×109/L。凝血象:凝血酶原时间13.2s,纤维蛋白原1.06g/L。血生化检查:白蛋白29.9g/L,球蛋白39.8g/L,白球比例0.75,总胆汁酸27.3μmol/L,γ谷氨酰转肽酶5U/L,β2微球蛋白4.30mg/L,估算肾小球滤过率66ml/(min·1.73m2),高密度脂蛋白胆固醇0.97mmol/L,钾2.55mmol/L,氯109.4mmol/L,二氧化碳结合力31.1mmol/L,葡萄糖6.30mmol/L。肝炎标志物检查结果:乙型肝炎表面抗体阳性(+),乙型肝炎核心抗体阳性(+)。磁共振胰胆管成像检查结果:胆总管腹壶段结石伴胆总管扩张、胆囊胆汁瘀滞。后复查血生化结果:总蛋白60.3g/L,白蛋白27.5g/L,白球比例0.84,总胆汁酸31.4μmo1/L,γ谷氨酰转肽酶3U/L,胆碱脂酶3104U/L,尿酸127μmol/L,胱抑素C 1.62mg/L,β2微球蛋白4.16mg/L,估算肾小球滤过率74ml/min·1.73m2,高密度脂蛋白胆固醇0.77mmol/L,载脂蛋白A1 1.06g/L,钠133mmol/L,氯113.3mmol/L,磷0.65mmol/L,二氧化碳结合力19.9mmol/L。
1.2诊疗经过
为确保手术顺利进行及患者良好恢复,术前准备阶段采取综合性对症支持治疗措施:予抗感染治疗预防手术感染;为缓解患者肌肉紧张状态予解痉止痛治疗;注重保护胃黏膜,施以护胃治疗,防止手术或药物对胃黏膜的潜在损害。此外,针对患者低蛋白血症进行针对性纠正治疗,提高患者血浆蛋白水平,提高其手术耐受性;并先后请麻醉科及重症医学科会诊协助诊治及评估手术风险。全身麻醉后行LC+LCBDE。手术过程中观察到大网膜与腹壁、肝脏及十二指肠之间存在广泛黏连,超声刀分离黏连并行肠黏连松解术。松解黏连后见胆囊约8cm×4cm,轻度充血水肿,胆囊与十二指肠中度黏连,分离黏连后解剖胆囊三角,并沿胆囊床将胆囊逐步分离直至完整切除。解剖肝十二指肠韧带、显露胆管,胆总管直径1.5cm,于胆总管十二指肠上段距肝门部约2cm处细针穿刺明确胆管后纵行切开约1.5cm切口,见暗褐色胆汁夹杂大量絮状物涌出。吸尽后插入胆道镜,于胆总管末端见一直径约0.5cm胆固醇类圆形结石,见图1。用一次性取石网篮未能将结石套住,改用取石球囊将结石推挤至胆管切口处随胆汁涌出。取出后未见结石残留。胆管下端不通畅,网篮不能顺利经过十二指肠乳头开口进入十二指肠,故予放置18号T管并用可吸收免打结倒刺线缝合。经仔细观察,确认术区无明显活动性出血迹象,胆总管缝合处未见胆汁渗漏。随后在温氏孔处妥善置放腹腔引流管,并使用可吸收线进行伤口缝合,术毕。术中麻醉可,术中出血量约20m1,术后安返病房。术中诊断:①CBDS伴急性胆管炎;②GS伴慢性胆囊炎急性发作;③肝囊肿;④低钾血症;⑤低蛋白血症。手术完成后,患者接受一系列综合术后治疗措施,旨在抗感染、缓解疼痛与出血、抑制胃酸分泌保护胃黏膜、补充必要蛋白质营养及维持水电解质平衡。同时为提升治疗效果和患者整体恢复质量,特别结合中医特色治疗方法,为患者提供全方位、个性化的术后康复支持。术后病理检查结果:慢性胆囊炎。术后恢复可,伤口愈合甲等,术后复查相关实验室检查,指标均回至正常范围内,术后22d患者带T管出院。
1.3 预后
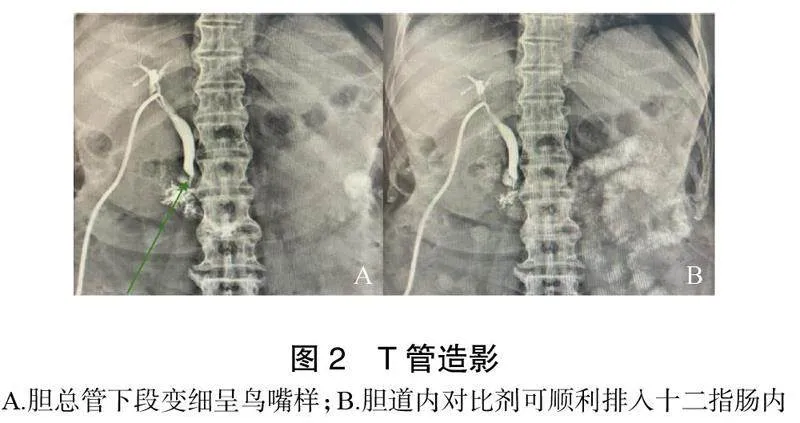
术后3个月患者返院复查,行T管造影结果:对比剂可经T管排入胆道及十二指肠内,肝右胆管远端显示欠清,胆总管肝总管、余肝内胆管对比剂充盈良好,未见充盈缺损及异常扩张表现,胆总管下段变细呈鸟嘴样,胆道内对比剂可顺利排入十二指肠内,见图2。复查血常规、凝血象、血生化未见明显异常。全身麻醉下行胆道引流术后T管拔管,术后恢复可,予出院。术后2年随访未见结石复发及胆道术后并发症发生。
2讨论
GS是肝胆系统中一种普遍存在的疾病,发生率较高,同时伴发CBDS约占12%~21%[6]。年龄增长与GS并发CBDS风险呈正相关,接受手术治疗的老年患者比例逐渐增高,老年患者尤其高龄患者通常对手术的承受能力较弱,这使得手术期间及术后并发症风险增加[7-8]。为确保高龄患者接受LC+ LCBDE的安全性,全面而周密的术前评估和准备工作至关重要,包括详尽的病史询问、全面的身体检查及准确判别手术利弊和潜在风险,并积极管理和控制患者原发疾病[9-10]。《2021年日本胃肠病学会循证临床实践指南:胆石症》[11]指出内镜取石对CBDS老年患者是首选治疗方案。尽管内镜取石具有诸多优点,并非所有患者都适合手术,一些年龄极高患者往往难以承受内镜取石手术相对较长操作时间,且并发症发生风险相对较高。因此选择治疗方案时必须全面评估患者健康状况,精准判断手术耐受性,个体化选择最佳治疗方案[12]。
研究表明LCBDE对高龄老年患者是安全、有效的[14-15];对老年患者推荐T管引流,胆总管切开后放置T管[16]。原因分析:①T管引流可防止胆总管因手术后压力变化引起的胆漏问题;②由于手术中无法确保一定能彻底清除所有CBDS,T管在6周后可通过窦道帮助清除剩余结石,减少二次手术的可能性;③T管还能提供胆道支撑,避免胆道狭窄发生。结合本病例放置T管引流可降低胆道压力,有效控制感染。老年GS合并CBDS患者大多症状不典型且病情危重,早期正确识别与诊断、对症支持治疗的同时个体化选择合适的术式及时手术,可大大改善患者预后。
利益冲突:所有作者均声明不存在利益冲突。
[参考文献]
[1] 冯浩, 吕海涛, 王子伟, 等. 一步法和分步法治疗胆囊结石合并胆总管结石患者疗效及并发症分析[J]. 实用肝脏病杂志, 2021, 24(3): 435–438.
[2] 陈钰, 杜静虎, 王东华, 等. LC+LCBDE与ERCP/EST+LC治疗胆囊结石合并胆总管结石的临床效果比较[J]. 肝胆胰外科杂志, 2018, 30(5): 403–406.
[3] 段希斌, 李学民, 马超, 等. LC+LCBDE+PDC与ERCP+EST+LC治疗胆囊结石合并胆总管结石的对比研究[J]. 肝胆胰外科杂志, 2021, 33(1): 10–14.
[4] 曾明文, 凌俊, 万文武, 等. 两种微创手术治疗胆囊结石合并胆总管结石的疗效比较[J]. 中国普通外科杂志, 2022, 31(2): 160–167.
[5] 李文兵, 黄侠, 何晓军. 超高龄胆总管结石合并胆囊结石患者腹腔镜手术体会和安全分析[J]. 空军医学杂志, 2020, 36(5): 411–413.
[6] 商昌珍, 陈亚进. 胆囊结石合并肝外胆管结石的诊治策略[J]. 中国实用外科杂志, 2015, 35(9): 951–954.
[7] 郑志鹏, 何军明, 莫嘉强, 等. 急诊腹腔镜胆总管探查术在超高龄急性胆管炎患者中的应用效果[J]. 广西医学, 2017, 39(10): 1518–1520.
[8] PAN L, CHEN M, JI L, et al. The safety and efficacy of laparoscopic common bile duct exploration combined with cholecystectomy for the management of cholecysto-choledocholithiasis: An up-to-date Meta-analysis[J]. Ann Surg, 2018, 268(2): 247–253.
[9] 张会键, 陶凯雄. 老年人腹腔镜胆囊切除的临床评价与风险防范[J]. 腹腔镜外科杂志, 2004, (1): 27–29.
[10] 姜世涛, 龚仁华, 孙登群, 等. 高龄患者腹腔镜胆总管探查T管引流术临床分析[J]. 腹腔镜外科杂志, 2013, 18(2): 96–97.
[11] 陈祯美, 林晶, 陈进宏. 《2021年日本胃肠病学会循证临床实践指南:胆石症》意见要点[J]. 临床肝胆病杂志, 2023, 39(11): 2569–2574.
[12] 吴松, 胡宪文. 高龄患者术后严重并发症的危险因素分析[J]. 临床麻醉学杂志, 2023, 39(10): 1045–1049.
[13] 李勇, 胡建平. 三种微创方式治疗胆囊结石合并胆总管结石的临床疗效观察[J]. 临床医药文献电子杂志, 2017, 4(98): 19265–19266.
[14] LYU Y, CHENG Y, LI T, et al. Laparoscopic common bile duct exploration plus cholecystectomy versus endoscopic retrograde cholangiopancreatography plus laparoscopic cholecystectomy for cholecystocholedocholithiasis: AMeta-analysis[J]. Surg Endosc, 2019, 33(10): 3275–3286.
[15] 黎帅, 李良, 姜友, 等. 急诊腹腔镜胆总管探查术在老年胆总管结石并急性胆管炎治疗中的应用[J]. 腹腔镜外科杂志, 2023, 28(8): 593–598.
[16] 杨佳华, 李炜, 司仙科, 等. 急性胆管炎合并胆总管结石高龄患者行急诊ERCP治疗的安全性及有效性[J]. 肝胆胰外科杂志, 2017, 29(4): 289–292.
(收稿日期:2024–05–30)
(修回日期:2024–07–04)
