真实世界环境下外周血炎性指标对创伤性颅脑损伤后抑郁障碍的预测价值
2024-10-29程远驰韩闯闯徐立杨珍徐峰
摘 要 目的:探讨真实世界环境下外周血炎性指标预测创伤性颅脑损伤(traumatic brain injury,TBI)后抑郁障碍的临床价值。方法:招募TBI患者67例,随访3个月后根据是否有抑郁障碍将患者分为对照组和抑郁组,筛选TBI后抑郁障碍发生的影响因素。结果:颅内感染是影响TBI后抑郁障碍发生的独立影响因素。外周血白细胞计数、中性粒细胞百分比、CRP水平与TBI患者抑郁程度呈正相关。结论:TBI后抑郁障碍发生率较高,外周血白细胞计数、中性粒细胞百分比、CRP水平有望作为早期诊断TBI后抑郁障碍的标志物。
关键词 创伤性颅脑损伤 抑郁障碍 颅内感染 炎性指标 早期诊断
中图分类号:R749.12 文献标志码:B 文章编号:1006-1533(2024)17-0053-05
引用本文 程远驰, 韩闯闯, 徐立, 等. 真实世界环境下外周血炎性指标对创伤性颅脑损伤后抑郁障碍的预测价值[J]. 上海医药, 2024, 45(17): 53-57.
基金项目:国家自然科学基金面上项目(82272255);上海健康医学院科研基金资助项目(SFP-22-22-15-001)
The predictive value of peripheral blood inflammatory indicators for depressive disorder following traumatic brain injury in real-world setting
CHENG Yuanchi1, HAN Chuangchuang1, XU Li2, YANG Zhen1, XU Feng3
(1. Department of Neurosurgery, the South Branch of the Sixth People’s Hospital affiliated to Shanghai University of Medicine & Health Science, Shanghai 201499, China; 2. Department of Pharmacy, the 906th Hospital of the Chinese People’s Liberation Army Joint Logistic Support Force, Ningbo 315040, China; 3. Department of Pharmacy, the South Branch of the Sixth People’s Hospital affiliated to Shanghai Jiao Tong University, Shanghai 201499, China)
ABSTRACT Objective: To investigate the clinical value of peripheral blood inflammatory indicators for depressive disorder following traumatic brain injury (TBI) in real-world setting. Methods: Sixty-seven TBI patients were recruited and divided into a control group and a depression group after three months of follow-up. The influencing factors for the occurrence of depressive disorder after TBI were screened. Results: Intracranial infection was an independent factor affecting the occurrence of depressive disorder. White cell count, neutrophil percentage and CRP level in peripheral blood were all positively correlated with the depression in TBI patients. Conclusion: The incidence of depressive disorder after TBI is high, and the white cell count, neutrophil percentage and CRP level in peripheral blood are expected to be used as markers for early diagnosis of depressive disorder after TBI.
KEY WORDS traumatic brain injury; depressive disorder; intracranial infection; inflammatory indicators; early diagnosis
创伤性颅脑损伤(traumatic brain injury,TBI)是导致抑郁障碍的主要因素[1]。全世界每年TBI病例接近4 200万。TBI可引起严重的神经和精神类后遗症,占用大量医疗资源[2]。脑损伤程度依然是影响TBI后抑郁障碍的主要因素。但是对于非重度TBI患者发生抑郁障碍的影响因素不明确。当前TBI后高发抑郁障碍的详细机制尚不清楚,主要机制假说涉及神经内分泌紊乱及下背侧丘脑-垂体-肾上腺轴(hypothalamic-pituitary-adrenal axis,HPA)的活动异常。已有研究报道抑郁障碍的发生通常伴随免疫功能的改变、炎性反应系统的激活以及脑源性神经营养因子(brain-derived neurotrophic factor,BDNF)的降低[3],对TBI恢复极为不利。既往研究往往侧重于TBI后抑郁障碍患者炎性因子水平改变以及抑郁障碍对TBI预后的不利影响,少有研究探讨如何预防TBI后抑郁障碍以及炎性指标对抑郁障碍发生的预测意义。脑中的多种分子可以通过血-脑脊液屏障转运到外周循环。TBI患者常规血液检测指标白细胞、C反应蛋白(CRP)、中性粒细胞百分比、单核细胞等均可作为提示炎症反应的指标。对于患者来说,血液更容易获得且对机体产生的创伤更小,因此,以外周血中炎性指标作为标志物对TBI患者抑郁障碍进行早期诊断,对改善患者预后具有重要意义。本研究旨在探讨外周血炎性指标对TBI后抑郁障碍预测价值,为TBI后抑郁障碍的早期诊断提供参考。
1 对象与方法
1.1 研究对象与流程
选择2019年10月至2020年9月因TBI就诊于上海健康医学院附属第六人民医院南院神经外科的患者。纳入标准:①年龄18岁以上;②非重度损伤,病情平稳者;③1年内无其他重大的应激事件发生者;④文化程度小学以上;⑤患者知情并同意参加本研究。该研究经上海健康医学院附属第六人民医院南院伦理委员会批准,所有研究对象均签署书面知情同意书。研究期间患者可随时要求退出研究。
排除标准:①精神疾病和精神发育迟滞者;②有严重感染性疾病者;③有自身免疫系统疾病,正在接受免疫抑制剂治疗者;④严重心肺疾病、肿瘤或其他躯体疾病者;⑤有精神疾病个人史和家族史者;⑥患者或其监护人不同意参与者;⑦病情加重或情绪激动无法接受调查者。
患者治疗后出院随访3个月,研究终结时根据患者临床症状、量表测试结果及5-羟色胺(5-hydroxytryptamine, 5-HT)水平由精神科医师评估患者是否伴发抑郁,并根据评估结果将患者分为对照组和抑郁组。为反应真实情况,本研究的分组均为研究终结时分组。
1.2 样本采集
采用方便抽样法。患者入院时已用抗凝管采集外周静脉血分离浆备测。检测项目包括白细胞计数、中性粒细胞计数及其百分比、淋巴细胞计数及其百分比、单核细胞计数及其百分比、嗜酸性粒细胞计数及其百分比、嗜碱性粒细胞计数及其百分比、CRP水平。3个月后采集患者静脉血检测血浆中5-HT水平。
1.3 统计学处理

2 结果
2.1 一般临床资料
本研究共募集67名TBI患者入组,根据研究终结时的实验结果进行分组,其中抑郁组43例,包括男28例、女15例,年龄46~74岁。比较两组患者入院时的一般临床资料,发现两组患者年龄、格拉斯哥昏迷指数(GCS)评分差异均无统计学意义(表1,P>0.05)。

2.2 损伤部位比较
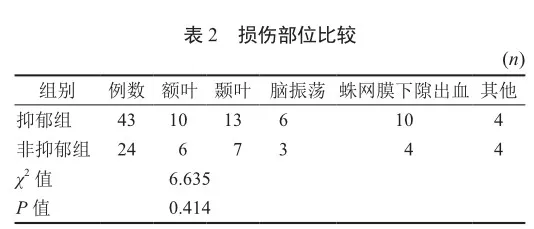
患者的入院后行脑部CT检查诊断为TBI,受伤部位以额叶、颞叶、蛛网膜下隙出血为主,两组患者损伤部位差异无统计学意(表2,P>0.05)。
2.3 随访分析
采用临床上评定抑郁状态最为常用的汉密尔顿抑郁量表(HAMD,24项)进行评估。3个月后随访TBI患者抑郁障碍发生率为64.18%(表3)。

2.4 5-HT水平
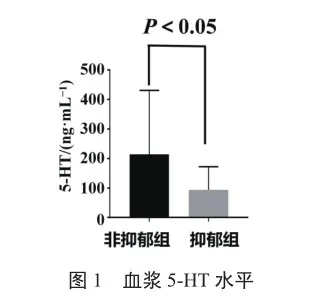
患者治疗出院3个月后测定5-HT水平,抑郁组较非抑郁组5-HT水平显著降低(图1)。
2.5 抑郁障碍发生单、多因素分析
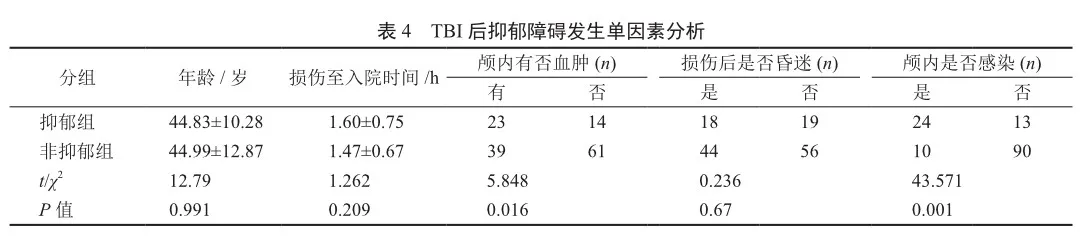
单因素分析显示抑郁组和非抑郁组患者颅内血肿、颅内感染比较差异有统计学意义(表4)。
多因素logistic回归分析显示,颅内感染是影响TBI后抑郁障碍发生的独立影响因素(表5)。
2.6 炎性指标
对比两组患者出院前最后一次外周血炎性指标(图2),结果发现抑郁组白细胞计数、中性粒细胞百分比、单核细胞计数、CRP水平显著增高(P<0.05)。
2.7 相关性分析
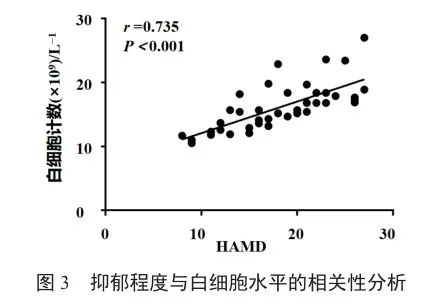
2.7.1 抑郁程度与白细胞水平


感染、创伤及情绪压力会导致外周血白细胞数值增高[4]。通过Pearson相关性分析法分析入院时患者外周血炎性指标与抑郁障碍的相关性,发现白细胞水平与TBI患者抑郁程度呈正相关(图3)。
2.7.2 抑郁程度与中性粒细胞百分比
通过Pearson相关性分析法分析TBI患者抑郁程度与中性粒细胞百分比的关系,发现TBI患者抑郁程度与中性粒细胞百分比呈正相关,与单核细胞水平无相关性(图4)。
2.7.3 抑郁程度与CRP水平
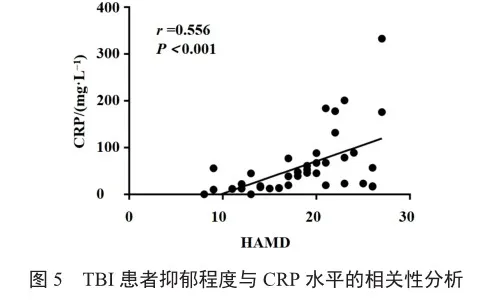
颅脑损伤后缺血、低氧会造成炎性细胞因子大量释放,并促使肝脏大量合成CRP[5]。通过Pearson相关性分析法分析与TBI患者抑郁程度CRP水平的关系,发现TBI患者抑郁程度CRP水平呈正相关(图5)。

3 讨论
TBI后伴发抑郁障碍的风险明显增加。抑郁是TBI后主要的并发症之一[6]。TBI后约30%~70%的患者会在1年内发展为抑郁[7],脑外伤后抑郁症的发病率是正常人的7.9倍。在前期研究中,我们通过对上海健康医学院附属第六人民医院南院神经外科2016年1月—2018年12月年的TBI患者进行回顾性分析发现:住院期间(15~30 d),TBI患者的抑郁发病率约为5%;通过随访2019年10月—2020年9月募集的67名TBI患者发现: TBI后3个月内抑郁发生率高达64.18%。患者产生的心理障碍需要长期康复,不利于TBI预后。因此,早期诊断TBI后抑郁障碍就显得尤为重要。早期及时、有效地干预可以预防抑郁障碍的发生,间接促进患者早日重返社会[8]。
目前TBI后高发抑郁障碍的主要机制假说涉及神经内分泌紊乱及HPA的活动异常。中枢神经系统5-HT神经传递的功能紊乱能够引起情绪障碍[9],焦虑、抑郁患者5-HT含量显著降低,同时皮质醇,肾上腺素和去甲肾上腺素水平均降低。
抑郁障碍的发生通常伴随免疫功能的改变及炎性反应系统的激活。神经炎症刺激继发性细胞死亡是TBI早期事件的主要特征之一[10]。但是炎症与抑郁症,孰因孰果,至今依然存在争议。值得重视的是,二者可以相互促进。炎症可能促使抑郁症的发生[11],抑郁症也可以反过来加重炎症[12]。抑郁症患者多伴有炎性细胞因子的异常表现,炎性细胞因子的异常表现也不利于TBI的恢复,明显延长TBI疗程。抑郁情绪可能通过免疫系统内的畸变增加对疾病的易患性,异常的免疫反应多为免疫激活,如抑郁症患者外周血中IL-1、IL-2、IL-6、TNF-α等促炎细胞因子升高[13]。血液白细胞、CRP、中性粒细胞百分比、单核细胞等均可作为提示炎症反应的指标。在免疫反应过程中,CRP由IL-6及TNF刺激肝脏产生,是反映机体炎症状态的敏感性指标。外周血白细胞作为免疫系统中的一环,感染、创伤及情绪压力等都会导致外周血白细胞的数值增高。在本研究中,我们将患者入院前可能影响抑郁发病率的因素进行单因素和多因素分析,发现颅内感染是TBI后发生抑郁的独立影响因素。对比抑郁症患者抑郁发病前所有外周血炎性指标与非抑郁组患者所有外周血炎性指标的差异,发现抑郁组患者的白细胞、CRP水平有明显增高。提示TBI后抑郁的发生可能和炎性指标增高有关。
中性粒细胞和单核细胞可吞噬和降解细菌、免疫复合物和坏死组织碎片,构成炎症反应的主要防御环节,常见于炎症早期、急性炎症和化脓性炎症。本研究中我们进一步对比发现抑郁组患者的中性粒细胞百分比与单核细胞的水平显著增高。另外有研究表明TBI预后不良患者机体的中性粒细胞和单核细胞水平更高[14]。在招募的67名TBI患者中,通过Pearson相关性分析发现TBI患者抑郁程度与白细胞计数、中性粒细胞百分比、CRP水平呈正相关。提示我们关注TBI患者的炎性因子水平改变,有利于其抑郁障碍的早期诊断。
脑中的多种分子可以通过血-脑脊液屏障转运到外周循环。对于患者来说,血液更容易获得且对机体产生的创伤更小,血常规检测包括了多种炎性指标,是TBI患者常规检测项目,不增加患者医疗支出,因此以外周血中炎性指标作为标志物有望对TBI患者进行抑郁障碍早期诊断。我们期望通过本研究探索以外周血炎性指标作为TBI后抑郁障碍诊断标志物的可能性,并以此对TBI患者伴发抑郁障碍进行早期诊断及早期干预,减少抑郁障碍发生率,改善脑损伤预后。
本研究的不足之处在于还没有利用外周血炎性指标这一标志物,筛选TBI后伴发抑郁障碍的高风险患者,并进行早期诊断及干预,以降低抑郁障碍发生率,改善患者预后。
参考文献
[1] Gould KR, Ponsford JL, Johnston L, et al. The nature, frequency and course of psychiatric disorders in the first year after traumatic brain injury: a prospective study[J]. Psychol Med, 2011, 41(10): 2099-2109.
[2] Elder GA, Ehrlich ME, Gandy S. Relationship of traumatic brain injury to chronic mental health problems and dementia in military veterans[J]. Neurosci Lett, 2019, 707: 134294.
[3] Yue N, Li B, Yang L, et al. Electro-acupuncture alleviates chronic unpredictable stress-induced depressive- and anxietylike behavior and hippocampal neuroinflammation in rat model of depression[J]. Front Mol Neurosci, 2018, 11: 149.
[4] Parsonage G, Filer AD, Haworth O, et al. A stromal address code defined by fibroblasts[J]. Trends Immunol, 2005, 26(3): 150-156.
[5] Sproston NR, Ashworth JJ. Role of C-reactive protein at sites of inflammation and infection[J]. Front Immunol, 2018, 9: 754.
[6] Ponsford J, Alway Y, Gould KR. Epidemiology and natural history of psychiatric disorders after TBI[J]. J Neuropsychiatry Clin Neurosci, 2018, 30(4): 262-270.
[7] Bombardier CH, Fann JR, Temkin NR, et al. Rates of major depressive disorder and clinical outcomes following traumatic brain injury[J]. JAMA, 2010, 303(19): 1938-1945.
[8] Carlson KF, Kehle SM, Meis LA, et al. Prevalence, assessment, and treatment of mild traumatic brain injury and posttraumatic stress disorder: a systematic review of the evidence[J]. J Head Trauma Rehabil, 2011, 26(2): 103-115.
[9] Haleem DJ. Behavioral deficits and exaggerated feedback control over raphe-hippocampal serotonin neurotransmission in restrained rats[J]. Pharmacol Rep, 2011, 63(4): 888-897.
[10] Bhowmick S, D’Mello V, Ponery N, et al. Neurodegeneration and sensorimotor deficits in the mouse model of traumatic brain injury[J]. Brain Sci, 2018, 8(1): 11.
[11] Kiecolt-Glaser JK, Derry HM, Fagundes CP. Inflammation: depression fans the flames and feasts on the heat[J]. Am J Psychiatry, 2015, 172(11): 1075-1091.
[12] Copeland WE, Shanahan L, Worthman C, et al. Cumulative depression episodes predict later C-reactive protein levels: a prospective analysis[J]. Biol Psychiatry, 2012, 71(1): 15-21.
[13] Cheng Y, Desse S, Martinez A, et al. TNFalpha disrupts blood brain barrier integrity to maintain prolonged depressive-like behavior in mice[J]. Brain Behav Immun, 2018, 69: 556-567.
[14] Saber M, Rice AD, Christie I, et al. Remote ischemic conditioning reduced acute lung injury after traumatic brain injury in the mouse[J]. Shock, 2021, 55(2): 256-267.
