肾部分切除术后急性肾损伤及其对手术侧肾脏的远期影响
2024-09-23张志凌

摘要:
肾部分切除术是治疗局限性小肾癌的首选方法,但手术过程中通常需要暂时阻断肾动脉,不可避免地引发缺血再灌注损伤,严重者甚至发生急性肾损伤。肾部分切除术后急性肾损伤的诊断常采用急性肾损伤网络标准(AKIN)和风险、损伤、失败、损失、终末期肾脏疾病标准(RIFLE),但使用总肌酐升高水平来评估单侧肾损伤显然不够准确;另外,肾部分切除术中会丢失部分正常肾组织,也导致血肌酐升高。为避免上述因素对诊断造成干扰,笔者首先改良了孤立肾肾部分切除术后急性肾损伤诊断分级方法,提出了诊断肾部分切除术后的急性肾损伤需要考虑到正常肾组织丢失引起的血肌酐升高。接着采用“极端值法”量化了非孤立肾患者手术侧肾脏急性肾损伤的程度。最后还探讨了急性肾损伤对手术侧肾脏的远期影响以及减轻肾部分切除术中缺血再灌注肾损伤的潜在方法。
关键词:肾癌;肾部分切除术;缺血时间;肾功能;急性肾损伤;
急性肾损伤网络标准(AKIN);风险、损伤、失败、损失、终末期肾脏疾病标准(RIFLE)
中图分类号:R692""" 文献标志码:ADOI:10.3969/j.issn.1009-8291.2024.09.004
Acute kidney injury after partial nephrectomy and its long-term impact on the operated kidney
ZHANG Zhiling
(Department of Urology,Sun Yat-sen University Cancer Center,Guangzhou" 510060,China)
ABSTRACT:
Partial nephrectomy (PN) is the optimal treatment of localized small renal masses.In most cases,PN is performed with renal artery occlusion to maintain clear visualization,which leads to ipsilateral ischemia reperfusion injury and acute kidney injury (AKI) in severe cases.AKI after PN is generally evaluated with AKIN or RIFLE criteria.However,the increased level of total creatinine is clearly not accurate enough to assess unilateral kidney injury,because unilateral injury and loss of normal renal parenchyma also induce increase of serum creatinine.In order to avoid the interference of the above factors to the diagnosis,we modified AKI criteria in renal cancer patients with solitary kidney and emphasized that the role of parenchymal mass reduction should always be considered during AKI evaluation.We used “Extreme Value Theory” and quantified the degree of AKI in renal cancer patients who have a functional contralateral kidney.Furthermore,we discussed the long-term impact of AKI on the operated kidney and potential methods to alleviate ischemic injury during PN.
KEY WORDS:kidney cancer;partial nephrectomy;ischemia time;renal function;acute kidney injury;Acute Kidney Injury Network Criteria (AKIN);risk,injury,failure,loss,end stage renal disease criteria (RIFLE)
收稿日期:2023-12-04""" 修回日期:2024-01-29
作者简介:张志凌,博士研究生,主任医师。研究方向:肾癌的微创手术治疗、肾功能保护和肾癌综合治疗。E-mail:zhangzhl@sysucc.org.cn
肾癌是泌尿系统常见的恶性肿瘤,以T1期者最为常见(约70%~90%),其中T1a期(直径≤4 cm)约占T1期肾癌的70%[1-3]。中国临床肿瘤学会(Chinese Society of Clinical Oncology,CSCO)、欧洲泌尿外科学会(European Association of Urology,EAU)指南推荐T1a期肾癌患者首选肾部分切除术[4-5]。
肾部分切除术中,为了确保手术视野清晰,医生通常会暂时阻断肾动脉,在肿瘤切除并完成肾脏重建后再松开,这会不可避免地导致肾脏缺血再灌注损伤,严重时甚至造成急性肾损伤。由于缺乏针对肾部分切除术后急性肾损伤的统一诊断标准,各中心报道的肾部分切除术后急性肾损伤发生率相差很大(20%~58%)[6-8]。此外,即使肾部分切除术后手术侧肾脏出现了严重的急性肾损伤,由于对侧肾的代偿作用,患者在急性期也不会出现明显症状。在术后远期,对侧肾的代偿作用会在很大程度上掩盖手术侧急性肾损伤带来的远期肾功能下降,所以临床不一定能观察到急性肾损伤带来的远期总肾功能的显著变化。本文主要总结归纳了肾部分切除术后急性肾损伤准确诊断的方法和急性肾损伤对手术侧肾脏的远期影响。
1" 肾部分切除术后急性肾损伤的诊断
1.1" 常规急性肾损伤诊断标准" 既往对于肾部分切除术后急性肾损伤的诊断主要沿用了肾内科的诊断标准,如急性肾损伤网络标准(Acute Kidney Injury Network Criteria,AKIN)和风险、损伤、失败、损失、终末期肾脏疾病标准(risk,injury,failure,loss,end stage renal disease criteria,RIFLE)[9-10],上述标准主要根据血肌酐的升高倍数或尿量的改变诊断急性肾损伤(表1)。肾部分切除术后由于常规补液影响尿量,所以尿量这一指标的参考价值有限,因此血肌酐升高的倍数几乎成为诊断肾部分切除术后急性肾损伤的唯一标准。但引起肾部分切除术后血肌酐升高的原因有两方面:一方面,缺血再灌注损伤会导致血肌酐水平上升;另一方面,术中切除和缝合操作也会损失部分正常肾组织,从而引起血肌酐升高。直接用血肌酐升高的倍数来判断肾部分切除术后急性肾损伤与否,会导致“过度诊断”。另外,由于肾部分切除术后的急性肾损伤为单侧肾损伤,用总肌酐升高水平来评估单侧肾损伤,显然不够准确。
RIFLE:风险、损伤、失败、损失、终末期肾脏疾病标准;AKIN:急性肾损伤网络标准;
*除血肌酐升高倍数外,RIFLE和AKIN标准还可以用血肌酐绝对值诊断急性肾损伤程度,但在肾部分切除术后急性肾损伤评估中不常用,故未列出。
1.2" 改良的孤立肾肾部分切除术后急性肾损伤诊断分级方法" 为避免对侧肾脏对急性肾损伤诊断的干扰,笔者选取孤肾(只有一个肾脏)肾癌患者作为研究对象,通过
计算机断层扫描(computed tomography,CT)
测量出肾部分切除术前后正常肾组织的体积改变值,计算由于正常肾组织丢失引起的血肌酐升高值。用总肌酐的升高水平减去由于正常肾组织丢失引起的血肌酐升高,得出了缺血再灌注损伤导致的血肌酐升高值,并根据后者改良了肾部分切除术后急性肾损伤的诊断方法[8]。
例如,孤立肾肾部分切除术患者,假定术中正常肾实质丢失50%,术前血肌酐1.0 mg/dL,对应
肾脏的肾小球滤过率(glomerular filtration rate,GFR) 80 mL/(min·1.73 m2)。假设手术中由于切割和缝合丢失50%正常肾实质(可通过术前、术后血肌酐准确测量),丢失的GFR为40 mL/(min·1.73 m2)(对应的血肌酐值为0.4 mg/dL),剔除肾实质丢失引起肌酐升高后血肌酐的理论值(1.8 mg/dL)。假设术后观测到的血肌酐峰值为2.2 mg/dL,按照传统急性肾损伤分级与术前血肌酐(1.0 mg/dL)相比升高2.2倍,为2度急性肾损伤;按照改良急性肾损伤分级与剔除肾实质丢失引起的血肌酐升高后血肌酐的理论值(1.8 mg/dL)相比升高仅1.2倍,没有发生急性肾损伤。
研究结果发现:改良急性肾损伤的诊断
方法避免了9%的患者被贴上急性肾损伤的标签。与以往研究结果不同,传统的诊断标准和术后短期肾功能的恢复程度不相关,而改良后的急性肾损伤分级和术后短期肾功能的恢复程度呈负相关,即损伤越重肾功能恢复越差,损伤越轻肾功能恢复越好[8]。该研究改良了孤立肾肾部分切除术后急性肾损伤诊断分级方法,降低了误诊率,为术后近期肾脏功能恢复提供了预测工具[8],并向广大泌尿外科医生传递了一个清晰的信息——诊断肾部分切除术后的急性肾损伤,一定要考虑肾组织丢失引起的血肌酐升高。
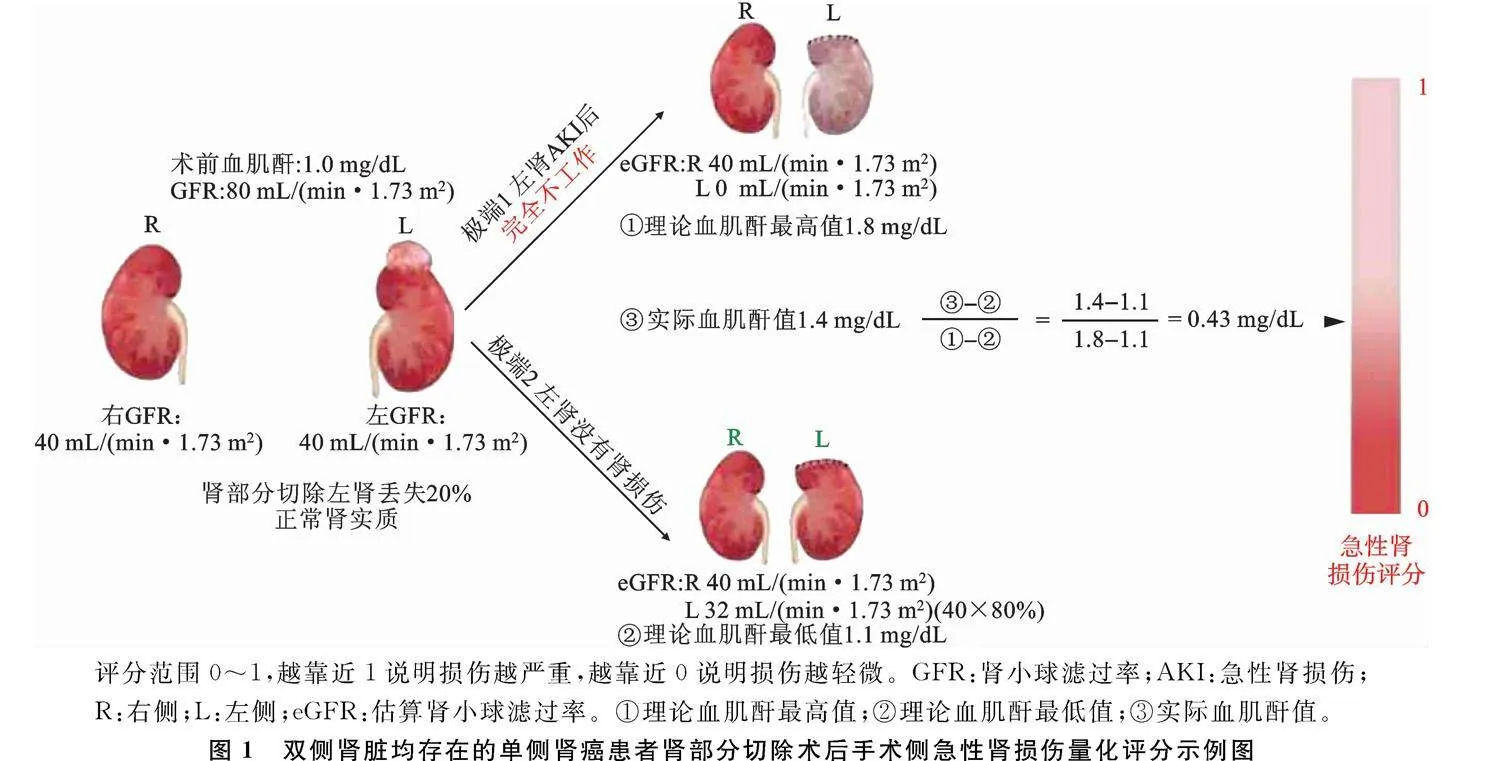
1.3" 非孤立肾手术侧肾脏急性损伤程度的量化:急性肾损伤评分" 改良的孤立肾肾部分切除术后急性肾损伤的诊断分级方法虽然能较好地诊断急性肾损伤程度,但孤立肾患者罕见,如何克服对侧肾对手术侧肾脏急性肾损伤诊断的干扰成为亟须解决的问题。笔者利用“极端值法”首次准确量化了手术侧肾脏急性肾损伤的程度,并提出了“急性肾损伤评分”。首先通过核素肾图计算出患侧GFR并换算成对应的血肌酐值,再剔除正常肾组织丢失引起的血肌酐升高后,然后计算出手术侧肾脏急性肾损伤最重和最轻2种极端情况下对应的理论血肌酐值。第1种极端是急性肾损伤程度最严重,以至患肾完全不工作。此时GFR完全由对侧肾提供,对应的血肌酐为理论最高值;第2种极端是肾损伤完全不存在,血肌酐的升高仅由于手术侧肾脏丢失了少量肾实质(对应的GFR下降或血肌酐升高,可以通过CT测量肾组织体积改变得出)引起,此时对应的血肌酐为理论最低值。而实际检测到的术后血肌酐峰值应介于理论最高值和理论最低值之间,离理论最高值越近,急性肾损伤程度越严重;离理论最高值越远,急性肾损伤程度越轻微。通过计算急性肾损伤评分,使得手术侧肾脏的急性肾损伤能够被量化评估。
以左肾肿瘤(右肾正常)肾部分切除术的患者为例,假定患者术中手术侧正常肾实质丢失20%,术前血肌酐1.0 mg/dL,对应GFR为80
mL/(min·1.73 m2)。计算出2种极端情况下对应的理论血肌酐数值。极端情况1:急性肾损伤严重到让患侧肾完全不工作,此时对应的血肌酐水平为理论血肌酐最高值[左肾GFR=0 mL/(min·1.73 m2),右肾GFR=40 mL/(min·1.73 m2),理论血肌酐最高值为1.8 mg/dL];极端情况2:肾损伤完全不存在,此时对应的血肌酐为理论最低值[左肾GFR=40×80%=32 mL/(min·1.73 m2),右肾GFR=40 mL/(min·1.73 m2),理论血肌酐最低值为1.1 mg/dL]。而实际检测到的血肌酐峰值应介于理论最高值和理论最低值之间(本例假定血肌酐峰值为1.4 mg/dL)。我们根据血肌酐峰值与理论最高值的距离(损伤评分),量化手术侧肾脏急性肾损伤的程度。实际血肌酐峰值与理论最高值距离越近,损伤评分越接近1,说明损伤越严重;与理论最高值距离越远,损伤评分越接近0,说明损伤越轻微(图1)。更值得一提的是,急性肾损伤评分和短期肾功能的恢复密切相关,能够实现通过围手术期数据对短期肾功能恢复进行预测的目的。该研究的意义在于填补了双侧肾脏均存在的患者肾部分切除术后手术侧肾脏急性肾损伤无法定量评估的空白,为短期术后肾功能恢复的预测提供了理论依据和有效工具[11]。
2" 肾部分切除术后急性肾损伤对肾脏的远期影响
经历了肾部分切除术中缺血再灌注损伤的肾脏,在手术若干年后的结局如何,尚未可知。主要有2个原因:①肾部分切除术后不常规进行肾脏穿刺活检,所以缺血再灌注损伤后的肾脏在术后若干年是否会出现相应的病理改变不是很明确;②肾部分切除术后常规不做分肾功能测定,所以我们只知道总肾功能的改变,而不清楚手术侧肾脏的功能改变。而动物实验提示,小鼠肾脏热缺血21 min,其1年后肾脏出现了明显的纤维化[12]。NOVIKC等[13]报道了14例孤立肾肾癌接受肾部分切除术的患者,平均随访7.7年后发现9例患者出现蛋白尿,对其中4例中重度蛋白尿的患者进行了肾穿刺活检,发现1例患者出现全肾肾小球硬化,3例出现局灶性肾小球硬化。这说明肾部分切除后的肾缺血再灌注损伤对保留下来的肾脏是有远期影响的,但对于对侧肾存在的单侧肾部分切除术后的患者,手术侧肾脏在有限的缺血时间内,术后若干年会发生什么改变?该改变和急性肾损伤的程度是否相关?
2.1" 肾部分切除术后残存正常肾组织的病理损伤加重" 针对上述问题,笔者首先思考如何获取接受肾部分切除术后若干年患者的患肾组织标本。肾部分切除术后局部复发的患者,最终需要接受根治性肾切除,利用这类患者肾部分切除术和根治术2次手术正常肾组织标本,就能够回答“缺血再灌注损伤是否导致若干年后肾脏出现病理改变”这一科学问题。但肾部分切除术后局部复发率很低(约1.5%),单中心无法获得足够的样本量。鉴于此笔者通过全球多中心合作研究,历时5年收集了来自国内19家中心和美国克利夫兰诊所的65例满足条件患者的肾部分切除术和根治术2次手术正常肾组织标本。经过对比发现,72%的患者在缺血再灌注损伤若干年后出现正常肾组织的病理损伤加重,其中纤维化面积在缺血损伤后2年增大了2倍。该研究的意义在于首次明确了肾部分切除术后残存肾实质出现了病理损伤加重的情况[14]。但由于上述研究没有足够的临床资料用于计算急性肾损伤评分,未能准确评估急性肾损伤的程度和若干年后病理损伤加重程度之间的关系。同时由于缺乏对照,无法排除上述病理损伤的加重是否是肾脏正常老化的结果。
2.2" 急性肾损伤程度和远期肾体积下降的关系
一般认为,肾部分切除术后1~12个月,肾脏的形态和功能会达到一个新基线水平[15-18]。鉴于此,笔者回顾性收集了367例术前、术后新基线(1~12个月)、术后超过1年这3个时间点CT和血肌酐数据齐全的接受肾部分切除术患者的资料。通过CT准确测量了手术侧肾脏在各个时间点的体积,进一步得出了缺血再灌注损伤后的肾脏在达到新基线后的体积改变情况。同时由于该批患者肾体积、血肌酐数据完整,可以计算出急性肾损伤评分,从而反映术后急性肾损伤程度。同时选择一批接受手术治疗的早期腹部肿瘤患者作为对照。结果发现肾部分切除术后手术侧肾体积在平均21个月的随访期内,从新基线的118.7 mL下降到末次随访的111.8 mL,而对照组在类似的时间间隔内肾体积并没有发生显著改变。多因素分析发现急性肾损伤评分和手术侧肾体积下降率显著相关,即急性肾损伤评分越高则手术侧肾体积下降率越大。GFR快速下降[gt;3 mL/
(min·1.73 m2)]被认为是一种肾功能的异常状态,与肾功能进一步恶化和总生存期均密切相关[19],而手术侧肾体积年均下降率越高的患者,总GFR出现快速下降的风险越大,上述研究中27.5%的患者在随访期间出现了总GFR快速下降。该研究的意义在于明确了肾部分切除术中急性肾损伤程度和远期肾体积下降的关系,强调了减轻术中急性肾损伤的重要意义[20]。
2.3" 减轻肾部分切除术中缺血再灌注肾损伤的潜在方法" 为了减轻肾部分切除术中缺血再灌注损伤,泌尿外科医生采用了多种方法,如分支阻断肾动脉、完全不阻断肾动脉(零缺血)和冷缺血等。
早在2012年,GILL团队[21]
率先开展了仅阻断肿瘤供血动脉的肾部分切除术,结果发现术后血肌酐升高18%(+0.2 mg/dL),GFR下降13%[-11.4 mL/(min·1.73 m2)]。后来该团队报道了一组121例接受机器人肾部分切除术的患者,其中63例接受全阻断,58例接受分支阻断,结果发现与全阻断患者相比,分支阻断在出院时(0 vs.11%,P=0.01)和末次随访时(11% vs.17%,P=0.03)GFR下降更少[22]。但PAULUCCI等[23]随后报道了一组665例接受机器人肾部分切除手术的患者,其中589例接受全阻断,76例接受分支阻断,结果发现两组术后30 d内急性肾损伤发生率类似(25% vs. 32%,P=0.315),随访GFR下降率(-9.3% vs.-10.4%,P=0.518)和进展到CKD3的患者比例(7.2% vs.8.5%,P=0.792)差异无统计学意义。但上述关于肾部分切除术后肾损伤的研究都忽略了肾组织丢失引起的血肌酐升高,所以结果报道不一致。PEA等[24]尝试了完全不阻断肾动脉(零缺血)的肾部分切除术,但手术时间明显较长、出血量偏多,患者的血肌酐从手术前的86 μmol/L升高到术后6个月的94 μmol/L(9%)。零缺血显然不会导致肾脏缺血再灌注损伤,但对肿瘤的位置、大小要求很高。目前在笔者单位,零缺血多用于一些位置表浅的小肿瘤。
而冷缺血对肾脏的保护作用早就在肾移植领域中得以证实。低温可以降低肾脏的代谢水平,提高肾脏对缺血时间的耐受。但既往不少关于冷缺血对肾部分切除术中肾功能保护的前瞻性随机对照研究结果也不一致。ABDELDAEIM等[25]对120例患有慢性肾脏病的T1期肾癌患者进行开放性肾部分切除术,患者被1∶1随机分配至热缺血组和冷缺血组,通过术后随访发现,冷缺血组在术后3个月和2年的GFR下降更小,且发生肾功能不全恶化的患者比例更低,因此得出结论:在患有慢性肾脏病的患者中冷缺血对肾功能具有保护作用。2021年,BREAU等[26]发起的多中心随机对照临床试验发现,冷缺血和对照组在术后1年的总GFR和手术侧肾GFR下降的差异无统计学意义。出现上述不一致结果的主要原因是忽略了肾组织丢失引起的血肌酐升高。所以需要设计更为严谨的临床研究来进一步证实冷缺血在肾部分切除术中的作用。
常用的肾部分切除术中冷缺血方法包括:局部冰泥降温、冰水降温、肾盂灌注低温盐水和肾动脉球囊灌注低温盐水等[27-30]。局部冰水降温效果有待商榷;而肾盂灌注低温盐水和肾动脉球囊灌注低温盐水需要额外的有创操作,所以最常用的肾部分切除术中局部低温方法是冰泥降温。但目前肾部分切除术绝大部分是通过微创手术进行的,如何将冰泥高效地通过Trocar置入体内,也是一个需要解决的问题。
3" 展" 望
虽然国内外学者对肾部分切除术后急性肾损伤的准确诊断及其远期作用做了比较系统的研究,但依然存在不少亟须解决的问题。①肾部分切除术后肾功能达到新基线后,手术侧肾脏的GFR如何改变?②缺血时间的长短和急性肾损伤的程度是否相关?③多长的缺血时间才是安全的?④冷缺血是否能够有效减轻急性肾损伤从而保护远期肾功能?这些问题有待通过设计精良的前瞻性研究来回答。
参考文献:
[1] PALACIOS DA,ZABOR EC,MUNOZ-LOPEZ C,et al.Does reduced renal function predispose to cancer-specific mortality from renal cell carcinoma?[J].Eur Urol,2021,79(6):774-780.
[2] 邹湘鹏,宁康,张志凌,等.肾部分切除术治疗局限性肾癌患者远期生存结果:单中心20年2046例总结[J].中华外科杂志,2023,61(5):395-402.
[3] 王强,王保军,李晓利,等.肾癌的临床、病理特征及预后:单中心4167例资料分析[J].解放军医学杂志,2019,44(8):666-670.
[4] LJUNGBERG B,ALBIGES L,ABU-GHANEM Y,et al.European Association of Urology Guidelines on renal cell carcinoma:the 2022 update[J].Eur Urol,2022,82(4):399-410.
[5] 中国临床肿瘤学会指南工作委员会.中国临床肿瘤学会(CSCO)肾癌诊疗指南2023[M].北京:人民卫生出版社,2023.
[6] KIM NY,CHAE D,LEE J,et al.Development of a risk scoring system for predicting acute kidney injury after minimally invasive partial and radical nephrectomy:a retrospective study[J].Surg Endosc,2021,35(4):1626-1635.
[7] BEKSAC AT,CORRIGAN D,ABOU ZEINAB M,et al.Long-term comparative outcomes of partial nephrectomy and cryoablation in patients with solitary kidneys:a single-center analysis[J].Minerva Urol Nephrol,2022,74(6):722-729.
[8] ZHANG Z,ZHAO J,DONG W,et al.Acute kidney injury after partial nephrectomy:role of parenchymal mass reduction and ischemia and impact on subsequent functional recovery[J].Eur Urol,2016,69(4):745-752.
[9] BELLOMO R,RONCO C,KELLUM JA,et al.Acute renal failure-definition,outcome measures,animal models,fluid therapy and information technology needs:the second international consensus conference of the Acute Dialysis Quality Initiative (ADQI) Group[J].Crit Care,2004,8(4):R204-212.
[10] MEHTA RL,KELLUM JA,SHAH SV,et al.Acute Kidney Injury Network:report of an initiative to improve outcomes in acute kidney injury[J].Crit Care,2007,11(2):R31.
[11] ZHANG Z,ZHAO J,DONG W,et al.Acute ipsilateral renal dysfunction after partial nephrectomy in patients with a contralateral kidney:spectrum score to unmask ischemic injury[J].Eur Urol,2016,70(4):692-698.
[12] LIU J,KUMAR S,DOLZHENKO E,et al.Molecular characterization of the transition from acute to chronic kidney injury following ischemia/reperfusion[J].JCI Insight,2017,2(18):e94716.
[13] NOVICK AC,GEPHARDT G,GUZ B,et al.Long-term follow-up after partial removal of a solitary kidney[J].N Engl J Med,1991,325(15):1058-1062.
[14] XIONG L,NGUYEN JK,PENG Y,et al.What happens to the preserved renal parenchyma after clamped partial nephrectomy?[J].Eur Urol,2022,81(5):492-500.
[15] MIR MC,TAKAGI T,CAMPBELL RA,et al.Poorly functioning kidneys recover from ischemia after partial nephrectomy as well as strongly functioning kidneys[J].J Urol,2014,192(3):665-670.
[16] ZHANG Z,ZHAO J,VELET L,et al.Functional recovery from extended warm ischemia associated with partial nephrectomy[J].Urology,2016,87:106-113.
[17] WU J,SUK-OUICHAI C,DONG W,et al.Vascularized parenchymal mass preserved with partial nephrectomy:functional impact and predictive factors[J].Eur Urol Oncol,2019,2(1):97-103.
[18] DONG W,WU J,SUK-OUICHAI C,et al.Ischemia and functional recovery from partial nephrectomy:refined perspectives[J].Eur Urol Focus,2018,4(4):572-578.
[19] INKER LA,LAMBERS HEERSPINK HJ,MONDAL H,et al.GFR decline as an alternative end point to kidney failure in clinical trials:a meta-analysis of treatment effects from 37 randomized trials[J].Am J Kidney Dis,2014,64(6):848-859.
[20] XIONG L,ZOU X,LUO X,et al.Longitudinal changes in renal parenchymal volume and function status after partial nephrectomy:a retrospective cohort study[J].Int J Surg,2024,110(2):984-991.
[21] GILL IS,PATIL MB,ABREU AL,et al.Zero ischemia anatomical partial nephrectomy:a novel approach[J].J Urol,2012,187(3):807-814.
[22] DESAI MM,DE CASTRO ABREU AL,LESLIE S,et al.Robotic partial nephrectomy with superselective versus main artery clamping:a retrospective comparison[J].Eur Urol,2014,66(4):713-719.
[23] PAULUCCI DJ,ROSEN DC,SFAKIANOS JP,et al.Selective arterial clamping does not improve outcomes in robot-assisted partial nephrectomy:a propensity-score analysis of patients without impaired renal function[J].BJU Int,2017,119(3):430-435.
[24] PEA JA,OLIVEIRA M,OCHOA DC,et al.The road to real zero ischemia for partial nephrectomy[J].J Endourol,2013,27(7):936-942.
[25] ABDELDAEIM HM,ABOU YOUSSIF TM,ABDEL WAHAB MM,et al.Prospective randomized comparison between cold and warm ischemia in patients with renal insufficiency undergoing partial nephrectomy[J].Urology,2015,85(4):862-868.
[26] BREAU RH,FERGUSSON DA,KNOLL G,et al.Hypothermia During partial nephrectomy for patients with renal tumors:a randomized controlled trial[J].J Urol,2021,205(5):1303-1309.
[27] RAMIREZ D,CAPUTO PA,KRISHNAN J,et al.Robot-assisted partial nephrectomy with intracorporeal renal hypothermia using ice slush:step-by-step technique and matched comparison with warm ischaemia[J].BJU Int,2016,117(3):531-536.
[28] 杨波,王林辉,王辉清,等.原位冰水降温保护下机器人辅助孤立肾保留肾单位手术的初步尝试[J].第二军医大学学报,2013,34(9):1035-1037.
[29] CRAIN DS,SPENCER CR,FAVATA MA,et al.Transureteral saline perfusion to obtain renal hypothermia:potential application in laparoscopic partial nephrectomy[J].JSLS,2004,8(3):217-222.
[30] 马鑫,黄庆波,刘启明,等.肾动脉低温灌注机器人辅助腹腔镜下肾部分切除术治疗完全内生型肾肿瘤的疗效分析[J].中华泌尿外科杂志,2016,37(10):721-725.
(编辑" 郭楚君)
