磁共振成像检查诊断子宫肌瘤的临床价值
2024-08-08曾凡俊




【摘要】 目的:分析子宫肌瘤(uterine myoma,UM)诊断中使用磁共振成像(MRI)检查的价值。方法:从2021年3月—2022年3月在仁怀市人民医院就诊的疑似UM患者中随机抽取56例,所有患者均接受MRI、多层螺旋CT(MSCT)、病理检查。以病理检查结果为金标准,记录MRI、MSCT诊断结果,并对比MRI、MSCT诊断效能。结果:病理诊断的阳性率为89.28%,阴性率为10.72%;MRI诊断的阳性率为82.14%,阴性率为17.86%,MSCT诊断的阳性率为62.50%,阴性率为37.50%。MRI诊断阳性率高于MSCT(字2=5.397,P=0.020)。MRI诊断UM的敏感度、准确度均高于MSCT诊断(P<0.05);两种诊断的特异度比较,差异无统计学意义(P>0.05)。MRI诊断UM类型的敏感度比较,差异均无统计学意义(P>0.05);MRI诊断UM类型的特异度(除玻璃样变)、准确度均高于MSCT诊断(P<0.05)。结论:UM诊断中使用MRI具有较高的诊断效能,能根据MRI信号特点将UM类型区分出来,从而为后续治疗方案地制订提供更加科学的参考依据。
【关键词】 磁共振成像 子宫肌瘤 诊断效能
Clinical Value of Magnetic Resonance Imaging Examination in the Diagnosis of Uterine Myoma/ZENG Fanjun. //Medical Innovation of China, 2024, 21(19): -150
[Abstract] Objective: To analyze the value of magnetic resonance imaging (MRI) examination in the diagnosis of uterine myoma (UM). Method: A total of 56 patients with suspected UM were randomly selected from March 2021 to March 2022 in Renhuai People's Hospital. All patients received MRI, multi-slice spiral (MSCT) and pathological examination. Using pathological examination results as the gold standard, the diagnostic results of MRI and MSCT were recorded, and the diagnostic efficacy of MRI and MSCT was compared. Result: The positive rate of pathological diagnosis was 89.28% and the negative rate was 10.72%, the positive rate of MRI diagnosis was 82.14% and the negative rate was 17.86%, and the positive rate of MSCT diagnosis was 62.50% and the negative rate was 37.50%. The positive rate of MRI was higher than that of MSCT (字2=5.397, P=0.020). The sensitivity and accuracy of MRI diagnosis were higher than those of MSCT diagnosis (P<0.05). There was no significant difference in the specificity of the two diagnoses (P>0.05). There were no significant difference in the sensitivity of MRI diagnosis of UM types (P>0.05). The specificity (except hyaline degeneration) and accuracy of MRI diagnosis of UM types were higher than that of MSCT diagnosis (P<0.05). Conclusion: The use of MRI in the diagnosis of UM has a high diagnostic efficiency, which can distinguish the types of UM according to the characteristics of MRI signals, thus providing a more scientific reference for the formulation of follow-up treatment.
[Key words] MRI Uterine myoma Diagnostic effectiveness
First-author's address: Department of Imaging, Renhuai People's Hospital, Renhuai 564500, China
doi:10.3969/j.issn.1674-4985.2024.19.034
有25%左右的育龄期女性受到子宫肌瘤(UM)的困扰,受肌瘤生长位置、大小、合并症等因素的影响,UM患者的临床表现差异较大[1]。如果UM患者未及时接受有效的治疗,随着肌瘤不断增大将可能发生癌变[2]。UM病理类型直接影响治疗方案的选择及预后[3],因此,采取有效的诊断方式将UM病理类型区分出来具有重要的临床价值。目前临床可用于诊断UM的方式较多,如超声、CT等,但是这些诊断方式的准确度相对较低[4-5]。磁共振成像(MRI)具有较高的软组织分辨率,能多参数、多方位对UM成像,且具有无辐射的优势,已经成为临床首选的诊断UM的影像学技术。分析MRI信号特点,能准确区分UM病理类型,有利于临床医生优化后续治疗方案,提高治疗有效性和预后[6]。本研究分析了UM诊断中使用MRI的价值,阐述如下。
1 资料与方法
1.1 一般资料
将2021年3月—2022年3月在仁怀市人民医院就诊的疑似UM患者中随机抽取56例。纳入标准:行MRI、多层螺旋CT(MSCT)、病理检查;资料齐全;能和医务人员良好沟通;能配合完成所有检查。排除标准:妊娠期或者产褥期、合并恶性肿瘤、精神病。年龄30~60岁,平均(49.26±4.59)岁;体重45.23~87.95 kg,平均(65.46±6.37)kg。本院医学伦理委员会批准本研究,患者知情同意。
1.2 方法
MSCT检查:使用多层螺旋CT扫描仪平扫、增强扫描耻骨联合下缘至肝顶。参数:电压120 kV、电流200~300 mA、层间距2~5 mm、层厚2~5 mm、螺距1.0。扫描后进行多平面重建等,将原始图像传至工作站。
MRI检查:使用美国GE公司生产的GE 1.5T Brivo MR355扫描仪,参数:层间距2 mm、层厚5 mm,重复时间T1WI 350~600 ms 、T2WI 3 000~5 000 ms、 FSE-T2WI 4 000 ms。
病理检查:常规消毒患者的会阴部,沿着阴道缓慢置入阴道镜并在阴道镜指引下涂上醋酸后观察子宫颈上皮是否有白色上皮及异形血管,然后涂上3%碘溶液观察子宫颈上皮是否着色,选取有白色上皮或异形血管或碘不着色部位后利用专用活检钳分别夹取3~4块组织送至病理科进行病理检查。
1.3 观察指标及判定标准
1.3.1 阳性率 阳性率=阳性例数/总例数×100%。
1.3.2 诊断效能 以病理诊断结果为“金标准”,计算并对比MRI、MSCT诊断UM的敏感度、特异度、准确度。
1.3.3 MSCT、MRI诊断UM类型的诊断效能 UM类型:未变性、富于细胞性、玻璃样变、黏液性变、囊性变。将MRI诊断UM类型的敏感度、特异度、准确度和MSCT诊断结果进行对比。
1.4 统计学处理
用SPSS 20.0处理数据。用(x±s)表示计量资料,率(%)表示计数资料,计数资料比较用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 阳性率
病理诊断:阳性50例(89.29%),阴性6例(10.71%);MRI诊断:阳性46例(82.14%),阴性10例(17.86%);MSCT诊断:阳性35例(62.50%),阴性21例(37.50%)。MRI诊断阳性率高于MSCT(字2=5.397,P=0.020)。
2.2 诊断效能
MRI诊断的敏感度、准确度均高于MSCT诊断(P<0.05);两种诊断的特异度比较,差异无统计学意义(P>0.05)。见表1、表2。
2.3 MSCT、MRI诊断UM类型的效能
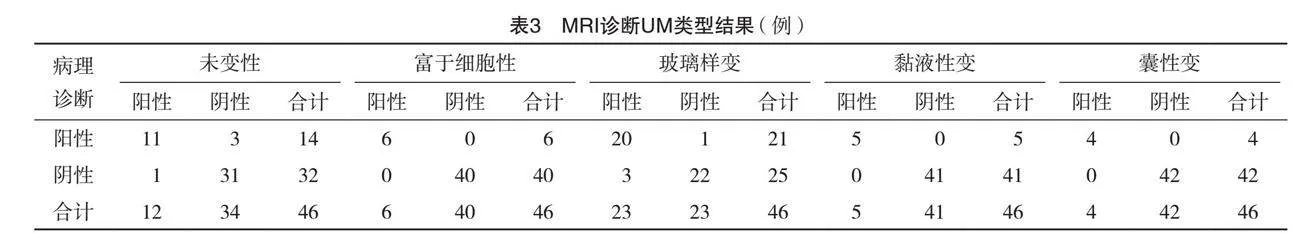
病理诊断:未变性14例(28.00%),富于细胞性6例(12.00%),玻璃样变21例(42.00%),黏液性变5例(10.00%),囊性变4例(8.00%);MRI诊断:未变性11例(23.91%),富于细胞性6例(13.04%),玻璃样变20例(43.48%),黏液性变5例(10.87%),囊性变4例(8.70%);MSCT诊断:未变性8例(22.86%),富于细胞性4例(11.43%),玻璃样变16例(45.71%),黏液性变4例(11.43%),囊性变3例(8.57%)。MRI诊断UM类型的敏感度比较,差异均无统计学意义(P>0.05);MRI诊断UM类型的特异度(除玻璃样变)、准确度均高于MSCT诊断(P<0.05)。见表3、表4、表5。
3 讨论
UM的高发群体是30~50岁的女性,绝大多数患者为良性,目前临床尚未明确UM的致病机制,遗传、激素水平异常等是UM发生和发展的高危因素[7]。临床相关研究结果显示,UM患者的母亲、姐妹患UM的概率非常高,可能是因为UM具有一定的遗传基因定位[8]。临床相关试验证实,如果女性绝经后需要进行激素替代治疗,UM体积会继续增大,提示UM具有激素依赖性。如果放任UM不管,约有1.4%的患者会朝恶性病变转化,因此确诊为UM后,患者需定期复查,若UM快速增长,需及时予以手术治疗,降低癌变率[9-11],若UM患者的肿瘤体积较小、无典型临床症状则定期复查观察UM变化即可。需要立即处理的情况:(1)肌瘤生长在黏膜下、子宫颈、阔韧带等特殊部位;(2)月经量大量增加、月经时间过长而诱发贫血;(3)出现尿频尿急、排尿困难、便秘等压迫表现;(4)由于UM导致不孕;(5)随访发现肌瘤快速增长(直径增长>1 cm/年);(6)因UM导致急腹痛、感染[12]。
对于UM患者来说,尽早诊断能提高预后。临床医生首先根据患者出现的临床症状(子宫出血、腹部包块等)进行诊断,但是需要结合影像学检查结果确诊[13]。通过B超、CT等影像学技术,虽然能将大部分UM诊断出来,但是如果病灶直径较小,通过B超、CT扫描难以将肿瘤生长位置、和周围组织的相关性等信息准确显示出来,误诊率和漏诊率较高,一旦误诊、漏诊会导致患者错失最佳治疗时机[14-16]。B超诊断UM具有无痛、价格低等优势,但是其检查结果极易受到肠气的影响;CT相较于B超诊断,能更加准确的定位肌瘤位置,但是对于病灶直径小的肌瘤漏诊率较高且可能对患者造成辐射伤害[17]。
本文结果:MRI诊断UM的阳性率、敏感度、准确度均高于MSCT诊断(P<0.05),证实UM诊断中使用MRI具有较高的诊断效能。随着影像学技术的发展,临床诊断UM,越来越广泛地使用MSCT、MRI,显著地提高诊断准确性。和常规CT相比,MSCT具有更高的分辨率,而MRI诊断UM,不仅能对UM准确定位,还能对其定性,相较于其他影像学技术,用于诊断妇科疾病,能获得更多的病灶信息,诊断阳性率、诊断效能更高[18]。此外,MRI诊断UM,能将UM边界、结合带、包膜等情况显示出来,另外通过不同扫描序列与方位能将肌层中UM的位置显示出来[19]。
本次研究结果显示,MRI诊断UM类型的特异度(除玻璃样变)、准确度均高于MSCT诊断(P<0.05),提示MRI更有助于区分UM类型。MRI诊断未变性中3例被误诊为玻璃样变肌瘤,主要是因为患者肌瘤体积较大,形成与玻璃样变征象相似的影像特点。玻璃样变中1例被误诊为富于细胞性,原因与肌纤维退变后使得MRI影像呈现出T1WI等信号、T2WI中等高信号,而后者为富于细胞性的典型MRI影像特点。
综上所述,UM诊断中使用MRI具有较高的诊断效能,能根据MRI信号特点将UM类型区分出来,从而为后续治疗方案的制订提供更加科学的参考依据。
参考文献
[1]刘搏,曹晨,丁春学,等.对比超声造影与磁共振在子宫肌瘤的检测和定性中的应用研究[J].现代生物医学进展,2022,2(19):3694-3698.
[2]俞顺,黄铙欣,刘凯丽,等.扩散加权成像联合动态对比增强MRI诊断富细胞,富血供子宫肌瘤[J].实用放射学杂志,2022,38(2):285-288.
[3]王苏波,赵振华,章俞,等.动态对比增强磁共振成像定量灌注直方图参数对子宫肌瘤病理分型的诊断价值[J].浙江大学学报(医学版),2021,50(1):97-105.
[4]李冬全,李青,李萍.1.5T MRI DWI联合在子宫肌瘤变性诊断中的应用价值[J].中国妇幼保健,2020,35(11):2111-2114.
[5]黄宝阳.核磁共振在子宫肌瘤诊断中的成像探究[J].中国医疗设备,2019,34(S1):148-150.
[6]缪慧,王晶晶,范恒亮.MR-DWI对不同病理类型子宫肌瘤的鉴别诊断价值研究[J].中国CT和MRI杂志,2022,20(7):129-131.
[7]韩继荣,田燕妮,李思曼,等.影像学检查在子宫肉瘤与变性子宫肌瘤中的鉴别诊断价值[J].医学临床研究,2022,39(4):517-520.
[8]王艳华,李春晖,卜文瑾,等.磁共振联合超声鉴别诊断子宫内膜间质肉瘤与变性子宫肌瘤[J].中国医学物理学杂志,2022,39(5):562-566.
[9]周玉珍,钱以琳,束长珍,等.子宫肌瘤妇女高强度聚焦超声治疗前后MRI影像参数变化及疗效影响因素分析[J].中国CT和MRI杂志,2022,20(10):112-114.
[10]宋杰,曹子龙,王春立,等.浆膜下蒂状粘液变性子宫肌瘤的MRI诊断及鉴别诊断[J].放射学实践,2021,36(1):108-111.
[11]吴明英,李NpVbLF9b8/e9iZA8xyDyzGR/9+pGyIG9/LGAu3dz25U=克昱,李新苗.动态增强MRI影像学变化和子宫肌瘤病理分级的关系分析[J].中国妇幼保健,2021,36(15):3645-3647.
[12]杨石平,李滢,夏黎明,等.MRI表观扩散系数及强化率对子宫肉瘤的诊断价值[J].实用放射学杂志,2021,37(11):1857-1860.
[13]刘桂华,张成军,刁金辉.动态增强磁共振成像定量灌注参数与子宫肌瘤病理分型的相关性[J].中国性科学,2021,30(1):78-81.
[14]李立军,李瑞梅,何守杰.动态增强磁共振成像及定量参数在子宫肌瘤病理分型中的应用价值[J].中国妇幼保健,2020,35(10):1943-1945.
[15]苏萍,李力,肖进,等.磁共振成像技术在诊断与治疗子宫肌瘤中的临床价值[J].中国计划生育和妇产科,2019,11(8):24-26.
[16]邓文睿,韦菊临.1.5T磁共振成像在子宫肌瘤诊断中的应用价值[J].影像研究与医学应用,2021,5(23):18-20.
[17]张元锋.磁共振检查鉴别诊断子宫腺肌症与子宫肌瘤的应用价值[J/OL].实用妇科内分泌电子杂志,2023,10(2):96-98.https://www.nstl.gov.cn/paper_detail.html?id=333c4e8455d8fe593a586af6315f44f6.
[18]谭跃武.子宫肌瘤的核磁共振成像技术诊断价值及其病因探讨[J].中文科技期刊数据库(全文版)医药卫生,2022(4):136-138.
[19]张发,王洪光,朱仲虎.MRI检查在子宫肌瘤诊断中的价值分析[J].医药前沿, 2023,13(6):18-20.
(收稿日期:2024-01-05) (本文编辑:陈韵)
