血清CTRP13与妊娠糖尿病及妊娠结局的相关研究
2024-08-04辛雅萍马晓静阮梦梦张琦黄宣艳
[摘要]目的探讨补体C1q/肿瘤坏死因子相关蛋白13(C1qtumornecrosisfactorrelatedprotein13,CTRP13)与妊娠糖尿病(gestationaldiabetesmellitus,GDM)的关系及CTRP13对GDM孕妇不良妊娠结局的预测价值。方法选取2023年1月至5月于郑州大学第二附属医院行产前检查的孕妇163例,根据孕24~28周口服葡萄糖耐量试验结果,将其分别纳入GDM组(n=83)和正常糖耐量(normalglucosetolerance,NGT)组(n=80)。收集两组孕妇的一般资料、生化资料、不良妊娠结局,分析GDM孕妇血清CTRP13与糖脂代谢指标的相关性。绘制受试者操作特征曲线(receiveroperatingcharacteristiccurve,ROC曲线)分析CTRP13对GDM孕妇不良妊娠结局的预测价值。结果GDM组孕妇的孕前体质量指数、产前体质量指数、三酰甘油、总胆固醇、低密度脂蛋白、空腹血糖、负荷后2h血糖、糖化血红蛋白、空腹胰岛素及稳态模型评估的胰岛素抵抗指数均显著高于NGT组,CTRP13显著低于NGT组(P<0.05)。血清CTRP13与GDM孕妇的总胆固醇、三酰甘油、低密度脂蛋白、负荷后2h血糖、糖化血红蛋白均呈负相关(P<0.05)。GDM组孕妇的妊娠高血压和胎膜早破的发生率均显著高于NGT组(P<0.05)。血清CTRP13预测GDM孕妇不良妊娠结局的曲线下面积为0.805,敏感度和特异性分别为75.80%、76.00%。结论血清CTRP13与GDM孕妇的糖脂代谢有关,血清CTRP13是预测GDM孕妇不良妊娠结局的潜在生物标志物。
[关键词]妊娠糖尿病;CTRP13;糖脂代谢;不良妊娠结局
[中图分类号]R587.1[文献标识码]A[DOI]10.3969/j.issn.1673-9701.2024.19.016
StudyontherelationshipbetweenserumCTRP13andgestationaldiabetesmellitusandpregnancyoutcome
XINYaping,MAXiaojing,RUANMengmeng,ZHANGQi,HUANGXuanyan
DepartmentofEndocrineandMetabolicDiseases,theSecondAffiliatedHospitalofZhengzhouUniversity,Zhengzhou450000,Henan,China
[Abstract]ObjectiveToexploretherelationshipbetweenC1qtumornecrosisfactorrelatedprotein13(CTRP13)andgestationaldiabetesmellitus(GDM),andthepredictivevalueofCTRP13foradversepregnancyoutcomesinGDMpatients.MethodsAtotalof163pregnantwomenwhounderwentprenatalexaminationintheSecondAffiliatedHospitalofZhengzhouUniversityfromJanuarytoMay2023wereenrolledinGDMgroup(n=83)andnormalglucosetolerance(NGT)group(n=80)accordingtotheresultsoforalglucosetolerancetestat24-28weeksofgestation.Collectgeneralinformation,biochemicaldata,andadversepregnancyoutcomesfromtwogroupsofsubjects.AnalyzethecorrelationbetweenserumCTRP13andglucoseandlipidmetabolismindicatorsinGDMpregnantwomen.Thereceiveroperatingcharacteristic(ROC)curvewasdrawntoanalyzethepredictivevalueofCTRP13foradversepregnancyoutcomesinGDMpregnantwomen.ResultsTheprepregnancybodymassindex,prenatalbodymassindex,triglycerides,totalcholesterol,lowdensitylipoprotein,fastingbloodglucose,2-hoursplasmaglucose,glycosylatedhemoglobin,fastinginsulin,andhomeostasismodelassessmentofinsulinresistancindexinGDMgroupwassignificantlyhigherthanthoseinNGTgroup,whileCTRP13wassignificantlylowerthanthatinNGTgroup(P<0.05).SerumCTRP13wasnegativelycorrelatedwithtotalcholesterol,triglycerides,lowdensitylipoprotein,2-hoursplasmaglucose,andglycosylatedhemoglobininGDMpatients(P<0.05).TheincidenceofadversepregnancyoutcomessuchasgestationalhypertensionandprematureruptureofmembranesinGDMgroupweresignificantlyhigherthanthoseinNGTgroup(P<0.05).TheareaunderthecurveofserumCTRP13forpredictingadversepregnancyoutcomesinGDMpregnantwomenwas0.805,withsensitivityandspecificityof75.80%and76.00%,respectively.ConclusionSerumCTRP13isassociatedwithglucoseandlipidmetabolisminGDMpregnantwomen,andisapotentialbiomarkerforpredictingadversepregnancyoutcomesinGDMpregnantwomen.
[Keywords]Gestationaldiabetesmellitus;C1qtumornecrosisfactorrelatedprotein13;Glycolipidmetabolism;Adversepregnancyoutcome
妊娠糖尿病(gestationaldiabetesmellitus,GDM)是孕期母体发生的葡萄糖耐受不良,可导致妊娠高血压、胚胎发育畸形等不良妊娠结局[1]。妊娠结束后母体和后代患2型糖尿病、心血管系统疾病、代谢综合征的风险明显增加[2]。GDM的主要机制是胰岛β细胞功能障碍及胰岛素抵抗[3]。脂肪组织分泌的脂联素(adiponectin,APN)等脂肪因子具有提高胰岛素敏感度、调节糖脂代谢的作用[4-5]。补体C1q/肿瘤坏死因子相关蛋白13(C1qtumornecrosisfactorrelatedprotein13,CTRP13)是APN的旁系同源物[6]。研究证实CTRP13通过激活糖尿病小鼠AMP活化的蛋白质激酶(AMP-activatedproteinkinase,AMPK)信号通路增强脂肪酸氧化,影响脂质代谢,同时增加葡萄糖摄取[6]。CTRP13可调节三磷酸鸟苷环化水解酶1/四氢生物蝶呤轴是治疗糖尿病血管并发症的理论基础[7]。此外,2型糖尿病患者的血清CTRP13水平降低[6]。以上研究说明CTRP13参与糖尿病的发生发展。本研究探究CTRP13与GDM患者糖脂代谢、不良妊娠结局的相关性,为预防GDM患者不良妊娠结局提供参考。
1资料与方法
1.1研究对象
选取2023年1月至5月于郑州大学第二附属医院行产前检查的孕妇163例,根据孕24~28周口服葡萄糖耐量试验结果,将其分别纳入GDM组(n=83)和正常糖耐量(normalglucosetolerance,NGT)组(n=80)。GDM组患者按照诊疗常规治疗,包括饮食管理、加强运动、胰岛素辅助降糖、自我血糖监测等。纳入标准:①GDM组符合《妊娠期高血糖诊治指南(2022)》中GDM的诊断标准[8];②单胎妊娠;③定期产检;④临床资料完整。排除标准:①通过辅助生殖技术受孕者;②孕前患有恶性肿瘤、内分泌系统、血液系统、免疫系统疾病者;③合并心、肝、肾等脏器功能障碍者;⑤吸烟、饮酒者;⑥依从性差或中途退出研究者。本研究经郑州大学第二附属医院医学伦理委员会审批通过(伦理审批号:2023062)。
1.2研究方法
由同一工作人员收集孕妇的一般资料、生化指标、不良妊娠结局。①一般资料:包括年龄、孕周、收缩压(systolicbloodpressure,SBP)、舒张压(diastolicbloodpressure,DBP)、孕前体质量指数(bodymassindex,BMI)、产前BMI。②生化指标:收集孕24~28周受试者的空腹血糖(fastingbloodglucose,FBG)、负荷后2h血糖(2-hoursplasmaglucose,2hPG)、总胆固醇(totalcholesterol,TC)、三酰甘油(triglyceride,TG)、高密度脂蛋白(highdensitylipoprotein,HDL)、低密度脂蛋白(lowdensitylipoprotein,LDL)、糖化血红蛋白(glycosylatedhemoglobin,HbA1c)、空腹胰岛素(fastinginsulin,FINS)、稳态模型评估的胰岛素抵抗(homeostasismodelassessmentofinsulinresistance,HOMA-IR)指数。HOMA-IR指数=FINS×FBG/22.5[9]。CTRP13由酶联免疫吸附测定法检测。③不良妊娠结局:包括妊娠高血压、巨大儿、产后出血、胎膜早破、羊水过多、早产、产褥感染等。
1.3统计学方法
采用SPSS27.0软件对数据进行统计分析。计量资料符合正态分布的以均数±标准差(![]() )表示,组间比较采用独立样本t检验。计数资料以例数(百分率)[n(%)]表示,组间比较采用χ2检验。采用Pearson相关性分析探究CTRP13与GDM患者糖脂代谢的关联。绘制受试者操作特征曲线(receiveroperatingcharacteristiccurve,ROC曲线)分析CTRP13预测GDM孕妇不良妊娠结局的效能。P<0.05为差异有统计学意义。
)表示,组间比较采用独立样本t检验。计数资料以例数(百分率)[n(%)]表示,组间比较采用χ2检验。采用Pearson相关性分析探究CTRP13与GDM患者糖脂代谢的关联。绘制受试者操作特征曲线(receiveroperatingcharacteristiccurve,ROC曲线)分析CTRP13预测GDM孕妇不良妊娠结局的效能。P<0.05为差异有统计学意义。
2结果
2.1两组孕妇的一般资料和生化指标比较
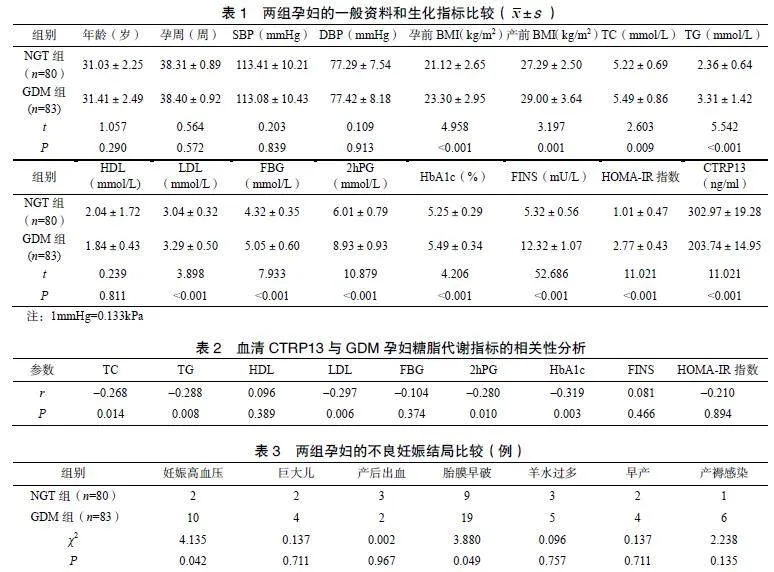
两组孕妇的年龄、孕周、SBP、DBP、HDL比较差异均无统计学意义(P>0.05);GDM组孕妇的孕前BMI、产前BMI、TG、TC、LDL、FBG、2hPG、FINS、HbA1c及HOMA-IR指数水平均显著高于NGT组,血清CTRP13水平显著低于NGT组(P<0.05),见表1。
2.2血清CTRP13与GDM组孕妇糖脂代谢指标的相关性分析
GDM组孕妇的血清CTRP13与HDL、FBG、FINS、HOMA-IR指数均无明显相关性(P>0.05),与TG、TC、LDL、HbA1c、2hPG均呈显著负相关(P<0.05),见表2。
2.3两组孕妇的不良妊娠结局比较
两组孕妇的巨大儿、产后出血、羊水过多、早产、产褥感染的发生率比较差异均无统计学意义(P>0.05);GDM组孕妇的妊娠高血压和胎膜早破的发生率均显著高于NGT组(P<0.05),见表3。
2.4GDM组不同妊娠结局孕妇的血清CTRP13水平比较
GDM组妊娠结局不良的孕妇33例(18例合并2种及以上不良妊娠结局),妊娠结局良好者50例。妊娠结局不良孕妇的血清CTRP13水平显著高于妊娠结局良好者[(209.91±13.84)mg/mlvs.(194.38±11.38)mg/ml,t=5.359,P<0.001)。
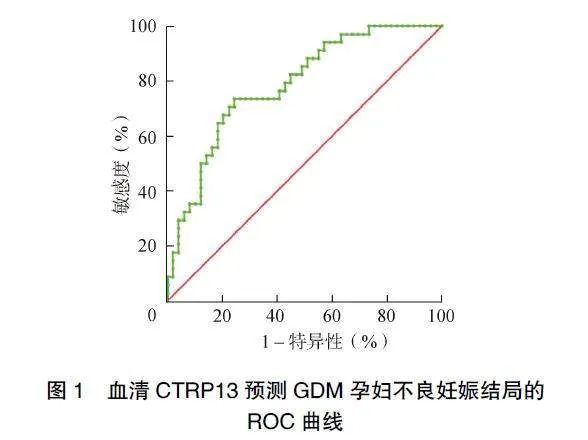
2.5血清CTRP13对GDM孕妇不良妊娠结局的预测价值
血清CTRP13预测GDM孕妇不良妊娠结局的曲线下面积(areaunderthecurve,AUC)为0.805,敏感度和特异性分别为75.80%、76.00%,见图1。
3讨论
GDM早期筛查的相关生物标志物包括脂肪因子、炎症因子、部分相关蛋白等[10]。代表性脂肪因子瘦素通过抑制胰岛素受体的表达影响GDM患者的糖脂代谢[11]。血清铁蛋白可促进氧化应激,同时与炎症因子形成正反馈通路,造成组织铁过载及连续胰岛素抵抗[12]。此外,GDM确诊前后代谢组学出现显著变化,如乳酸、丙酮酸等代谢物可干预孕期血糖,是GDM的早期标志物之一[13]。GDM的发病机制呈多源性,积极寻找新的生物标志物对GDM进行干预和治疗意义重大。
由于饮食习惯的改变和遗传因素的影响,GDM的发病率由6%急剧增加至25%[14]。在妊娠过程中,由于胎儿生长发育的需要,母体内血糖水平逐步下降,促使葡萄糖向脂肪组织转化,为后期胎儿的生长发育储存能量。此时机体对胰岛素的需求增加、胰岛素抵抗增加,当母体难以代偿时,机体诱发GDM[15]。在糖类向脂质转化的过程中,也会诱发血脂水平紊乱,血脂紊乱与胰岛素抵抗形成恶性循环,引起GDM患者糖脂代谢失衡[16]。本研究发现,GDM孕妇的TG、TC、LDL、FBG、2hPG、HbA1c、FINS及HOMA-IR指数较NGT孕妇显著增高,提示糖脂代谢、胰岛素抵抗确实参与GDM的发生与发展。
脂肪因子CTRP13的结构序列高度保守,结构的保守性赋予其稳定的生物学功能[6]。研究报道2型糖尿病患者血清CTRP13水平低于健康人群[17]。Afrookhteh等[18]发现血清CTRP13水平与FBG、HbA1c呈负相关。闻宝华等[19]研究显示2型糖尿病合并颈动脉粥样硬化患者血清CTRP13水平与HDL呈正相关,与HbA1c、FPG、LDL、超敏C反应蛋白呈负相关。本研究中GDM组孕妇的血清CTRP13显著低于NGT组。通过探讨GDM组孕妇血清CTRP13水平与糖脂代谢指标的相关性,本研究发现血清CTRP13水平与TG、TC、LDL、HbA1c、2hPG均呈负相关,与既往研究结论一致。提示CTRP13与GDM孕妇糖脂代谢紊乱确实存在内在联系。相关性分析并未观察到血清CTRP13水平与GDM孕妇胰岛素抵抗的直接联系,可能与孕期应用胰岛素治疗有关,也可能因疾病、试剂盒、检测方法存在差异有关。基础研究发现CTRP13作用于AMPK信号通路促进小鼠脂肪细胞、肌管和肝细胞中的葡萄糖吸收[6]。CTRP13下调糖异生酶、葡萄糖-6-磷酸酶、磷酸烯醇丙酮酸羧激酶的信使RNA表达,改善肝细胞葡萄糖输出[6]。胰岛素增敏药物罗格列酮也可促进CTRP13表达,CTRP13可能参与胰岛素增敏信号通路[6]。CTRP13还可通过调控应激活化的蛋白激酶/c-Jun氨基端蛋白激酶通路下调肝细胞胰岛素抵抗[6]。因此,本研究推断CTRP13可通过以上途径调控GDM孕妇的糖脂代谢。
GDM孕妇通常给予规范诊疗,但妊娠期生理性胰岛素抵抗的存在及孕妇用药依从性存在差异。因此GDM孕妇产后不良妊娠结局发生率仍高于NGT孕妇[20-21]。本研究发现,GDM组孕妇妊娠高血压、胎膜早破的发生率明显高于NGT组,妊娠结局不良孕妇的血清CTRP13水平明显低于妊娠结局良好者。尚无关于血清CTRP13水平与GDM孕妇不良妊娠事件的报道。但有研究发现GDM孕妇体内APN下降,APN可影响不良妊娠事件的发生率。CTRP13是胰岛素增敏剂APN的同源类似物,在结构和功能上具有相似性。朱晓英等[22]发现,当APN<10mg/L时,GDM孕妇发生不良妊娠结局的风险升高;当HbA1c≥6.0%同时APN<10mg/L时,孕妇不良妊娠结局的风险显著增加。有研究证实血清APN是GDM孕妇不良妊娠结局的保护因素,增加APN水平可显著改善孕妇的妊娠结局[23-24]。本研究ROC曲线显示,血清CTRP13预测GDM孕妇不良妊娠结局的AUC>0.7,具有一定的预测效能。因此,血清CTRP13可作为预测GDM孕妇不良妊娠结局的新靶点。
综上所述,GDM孕妇的血清CTRP13水平降低,CTRP13与GDM孕妇糖脂代谢紊乱存在内在联系,且可能是预测GDM孕妇不良妊娠结局的新型标志物。
利益冲突:所有作者均声明不存在利益冲突。
[参考文献]
[1] WENJ,BAIX.miR-520hinhibitscellsurvivalbytargetingmTORingestationaldiabetesmellitus[J].ActaBiochimPol,2021,68(1):65–70.
[2] WANGY,BUCHHOLZSW,MURPHYM,etal.AdiabetesscreeningandeducationprogramforChineseAmericanfoodserviceemployeesdeliveredinChinese[J].WorkplaceHealthSaf,2019,67(5):209–217.
[3] TANAKAT,WADAT,UNOK,etal.OestrogenreceptorαinTcellscontrolstheTcellimmuneprofileandglucosemetabolisminmousemodelsofgestationaldiabetesmellitus[J].Diabetologia,2021,64(7):1660–1673.
[4] KAYYANK,KARIMC,AHMADIAH,etal.Adiponectin:Structure,physiologicalfunctions,roleindiseases,andeffectsofnutrition[J].Nutrients,2021,13(4):1180.
[5] YANAIH,YOSHIDAH.Beneficialeffectsofadiponectinonglucoseandlipidmetabolismandatheroscleroticprogression:Mechanismsandperspectives[J].IntJMolSci,2019,20(5):1190.
[6] WEIZ,PETERSONJM,WONGG W.MetabolicregulationbyC1q/TNF-relatedprotein-13(CTRP13):ActivationofAMP-activatedproteinkinaseandsuppressionoffattyacid-inducedJNKsignaling[J].JBiolChem,2011,286(18):15652–15665.
[7] WANGC,CHAOY,XUW,etal.CTRP13preservesendothelialfunctionbytargetingGTPcyclohydrolase1indiabetes[J].Diabetes,2020,69(1):99–111.
[8] 中华医学会妇产科学分会产科学组,中华医学会围产医学分会,中国妇幼保健协会妊娠合并糖尿病专业委员会.妊娠期高血糖诊治指南(2022)[第一部分][J].中华妇产科杂志,2022,57(1):3–12.
[9] 范可军,王健.多囊卵巢综合征患者外周血RAS与胰岛素抵抗及脂代谢的关系[J].中国医药导报,2019,16(3):84–88.
[10] 赵丹青,雷后康,许晓晓,等.妊娠期糖尿病妊娠早期筛查生物标志物的研究进展[J].中国临床研究,2019,32(1):116–120.
[11] VALENCIA-ORTEGAJ,GONZÁLEZ-REYNOSOR,RAMOS-MARTÍNEZEG,etal.Newinsightsintoadipokinesingestationaldiabetesmellitus[J].IntJMolSci,2022,23(11):6279.
[12] 舒晓芳,李思吟,王亮.妊娠早期NLR、铁蛋白、Hcy与妊娠期糖尿病、产后糖代谢异常的相关性分析[J].中国妇幼健康研究,2023,34(9):23–27.
[13] ALESIS,GHELANID,RASSIEK,etal.Metabolomicbiomarkersingestationaldiabetesmellitus:Areviewoftheevidence[J].IntJMolSci,2021,22(11):5512.
[14] HILLIERTA,PEDULAKL,OGASAWARAKK,etal.Apragmatic,randomizedclinicaltrialofgestationaldiabetesscreening[J].NEnglJMed,2021,384(10):895–904.
[15] 任鸿睿,赵振兴.妊娠期糖尿病患者血清TXNIP、GRP78表达与胰岛素抵抗的相关性[J].中国计划生育学杂志,2022,30(6):1420–1424.
[16] 刘芳.血清25-羟维生素D和血脂水平检测在妊娠期糖 尿病患者中的应用[J].基层医学论坛,2020,24(11):1550–1551.
[17] 李青联,王瑞旭,金凤表,等.血清CTRP13和UACR与不稳定型心绞痛合并2型糖尿病的相关性研究[J].中国动脉硬化杂志,2022,30(4):341–346.
[18] AFROOKHTEHA,EMAMGHOLIPOURS,ALIPOORB,etal.Thecirculatinglevelsofcomplement-C1q/TNF-relatedprotein13(CTRP13)inpatientswithtype2diabetesanditsassociationwithinsulinresistance[J].ClinLab,2017,63(2):327–333.
[19] 闻宝华,袁静芝,陆璧,等.血清C1q/肿瘤坏死因子相关蛋白13与2型糖尿病及颈动脉粥样硬化相关性的研究[J].中国糖尿病杂志,2023,31(4):260–264.
[20] 韩宁,赵红阳,徐冬梅,等.妊娠期糖尿病孕妇血糖控制状况与围产结局的关系[J].郑州大学学报(医学版),2022,57(3):387–391.
[21] 国佳,董微,张爽.孕24~28周糖脂代谢紊乱对妊娠并发症和不良妊娠结局的影响分析[J].实用妇产科杂志,2023,39(3):227–232.
[22] 朱晓英,杨凡.妊娠期糖尿病患者糖化血红蛋白、脂联素水平及对不良妊娠结局影响[J].中国计划生育学杂志,2022,30(9):2124–2128.
[23] 张凡凡,田霞,袁燕.妊娠糖尿病患者脂联素和肿瘤坏死因子-α的表达及其与妊娠结局的关系[J].临床和实验医学杂志,2021,20(12):1307–1310.
[24] 杨欢,盛敏敏,胡明珠.妊娠期糖尿病患者孕晚期血清HbA1c、RBP4及脂联素水平与妊娠结局的关系[J].临床和实验医学杂志,2020,19(17):1845–1847.
(收稿日期:2024–01–17)
(修回日期:2024–06–14)
