阿奇霉素联合孟鲁司特钠治疗小儿肺炎支原体肺炎的效果及患儿免疫球蛋白水平分析
2024-05-20吴兰萍徐立武王黎静
吴兰萍,徐立武,王黎静
莆田九十五医院儿科,福建莆田 351100
小儿肺炎支原体肺炎(Mycoplasma Pneumoniae Pneumonia, MPP)作为一种呼吸道感染疾病,在临床儿科具有较高发病率,患儿通常会伴有顽固性咳嗽、喘息及发热症状,该疾病会诱导哮喘发作,因此危险性较高,病情严重的患儿甚至还有可能出现呼吸衰竭的问题,若不及时予以医疗干预则会引发严重的后果[1]。该疾病的发生主要是由于小儿的身体各功能尚未发育完全,在面对外界支原体的侵入时的抵御、免疫力较差,容易导致肺部炎性反应。当前,临床主要采用阿奇霉素治疗MPP,临床研究证实阿奇霉素具有杀灭肺炎支原体的能力,该药物作为大环内酯类抗生素,虽然抗菌能力突出,但其对肺部炎症的逆转效果不足[2],因此单用效果往往不够理想。孟鲁司特钠是一种改善气道炎性反应同时抑制白三烯等炎性介质的药物[3],有学者认为其与阿奇霉素联用能够获得更好的疗效。鉴于此,本研究随机选取2020 年1 月—2022 年1 月莆田九十五医院儿科接受治疗的60 例MPP 患儿作为研究对象,分析联合用药的治疗效果。现报道如下。
1 资料与方法
1.1 一般资料
随机选取本院儿科收治的60 例MPP 患儿为研究对象,采用计算机随机分组法将其分为两组,即单药组(n=30)与联用组(n=30)。单药组中男18 例,女12 例;年龄1~11 岁,平均(7.64±2.30)岁;病程1~5 d,平均(3.31±1.04)d。联用组中男16 例,女14 例;年龄2~12 岁,平均(7.48±2.11)岁;病程1~4 d,平均(3.20±1.11)d。两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。研究已通过本院医学伦理委员会的批准。所有患儿的监护人均自愿签署本研究知情同意书。
1.2 纳入与排除标准
纳入标准:经血常规、支原体检查、胸部X 线检查,根据《儿童肺炎支原体呼吸道感染实验室诊断中国专家共识》[4]中相关标准确诊为小儿肺炎支原体肺炎;年龄1~12 岁。排除标准:细菌性肺炎、病毒性肺炎患儿;肺部先天发育不良者;对本研究所用药物存在过敏史者;参与研究前经过中转治疗者。
1.3 方法
两组患儿均予以对症治疗。单药组予以阿奇霉素干混悬剂(国药准字H10960112;规格:0.1 g)治疗,按体质量10 mg/kg 单次口服(1 d 最大量不超过0.5 g),1 次/d,持续服用3 d 然后停4 d 为1 个疗程。
联用组则在上述用药基础上联合孟鲁司特钠片(国药准字HJ20181187;规格:10 mg)治疗,根据年龄限制,年龄≤5 岁,服用剂量4 mg/次;年龄>5 岁,服用剂量5 mg/次。睡前服用,1 次/d。
1.4 观察指标
①疗效[5]:痊愈:经治疗,患儿在≤5 d 的时间内退热,咳嗽、喘息等症状完全消失,肺部听诊无湿啰音,胸部X 线提示病灶面积缩小>95%;显效:经治疗,患儿在≤5 d 的时间内退热,咳嗽、喘息等症状显著减轻,肺部听诊存在散在湿啰音,胸部X 线提示病灶面积缩小>90%~95%;有效:经治疗,患儿在6~10 d 的时间内退热,咳嗽、喘息等症状有所减少,肺部听诊存在少量湿啰音,胸部X 线提示病灶面积缩小>80%~90%;无效:治疗10 d 后体温仍然高于正常体温,咳嗽喘息等症状改善情况不佳,甚至程度加深,胸部X 线片提示病灶面积缩小<80%。总有效率=(治愈例数+显效例数+有效例数)/总例数×100%。
②超声特征变化情况:患儿肺部影像选择深圳乐普智能医疗器械有限公司生产,型号SN-20 的全数字便携式超声诊断仪进行检查,记录并统计患儿治疗前后的胸膜线异常、A 线消失、肺泡间质综合征、肺实变情况。
③肺部超声(Lung Ultrasound, LUS)评分[6]:使用超声诊断仪评估患儿治疗前后的肺部变化,将宽频弧形探头放置在患儿肺部上进行探查,频率调整为2~7 MHz,帮助患儿摆放仰卧或坐位实施超声检测,图像截取部位共12 个时点,4 个等级:根据观察需要,将两侧的锁骨中线第二、第五肋间、腋前线和腋后线调节到相同的高度;将左、右胸壁前、侧及后部分为上、下两个部分。在此基础之上,临床制定评分方法,用于评估肺通气情况。具体评分标准如下:当肺滑动至A 线,同时B 线<2 条时,评估为正常通气,得0 分;若A 线外部有较多且清晰的B 线,则评估为轻度肺通气减少,得1 分;若出现较多B 线呈现出瀑布征现象,说明肺通气减少程度严重,得2分;若肺部有像肝脏结构变化现象,动态支气管充气影组织呈现出肺实变特征,得4 分。最终得分为0~36 分。整个检测及评分活动均由2 名经验丰富的影像诊断医师使用双盲法进行评估,每个时点肺部超声影像LUS 评分值均测量3 次,以平均值为最终结果,若2 名医师检测结果不一致则共同进行协调直到结果一致。
④炎性因子水平:治疗前、治疗后分别取患儿空腹静脉血3~5 mL,收集至干燥试管中,静置2 h,置入离心机,转速为3 000 r/min,持续10 min,取血清放置于-80℃恒温装置中低温保存待检。采用胶乳增强免疫比浊法测定C-反应蛋白(C-reactive Protein, CRP)水平,采用免疫荧光法测定降钙素原(Procallcitonin, PCT)水平。
⑤免疫球蛋白水平:治疗前、后,于清晨患儿空腹状态时采集其静脉血4 mL 作为样本,血液置入促凝剂试管,标本混合后置于室温环境30 min,随后置入离心机,转速3 000 r/min,持续5 min,分离血清保存,采用全自动生化分析仪(桂械注准20172220142;型号:URIT-8026)检测免疫球蛋白A(Immunoglobulin A, IgA)、免疫球蛋白G(Immunoglobulin G, IgG)、免疫球蛋白E(Immunoglobulin E,IgE)水平。
1.5 统计方法
使用SPSS 26.0 统计学软件进行数据分析。符合正态分布的计量资料(LUS 评分、炎症因子水平、免疫球蛋白水平)用(±s)表示,行t检验;计数资料(治疗总有效率、超声特征改变情况)用例数(n)和率(%)表示,行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿治疗总有效率比较
联用组的治疗总有效率高于单药组,差异有统计学意义(P<0.05)。见表1。

表1 两组患儿治疗总有效率比较
2.2 两组患儿超声特征改变情况及LUS 评分比较
治疗前,单药组的LUS 评分为(11.26±2.84)分,联用组为(11.33±2.49)分,两组对比,差异无统计学意义(t=0.185,P=0.853)。治疗后,单药组的LUS 评分为(3.26±0.49)分,高于联用组的(2.34±0.42)分,差异有统计学意义(t=14.255,P<0.001)。
治疗后,联用组胸膜线异常、A 线消失、肺泡间质综合征、肺实变情况明显少于单药组,差异有统计学意义(P均<0.05)。见表2。
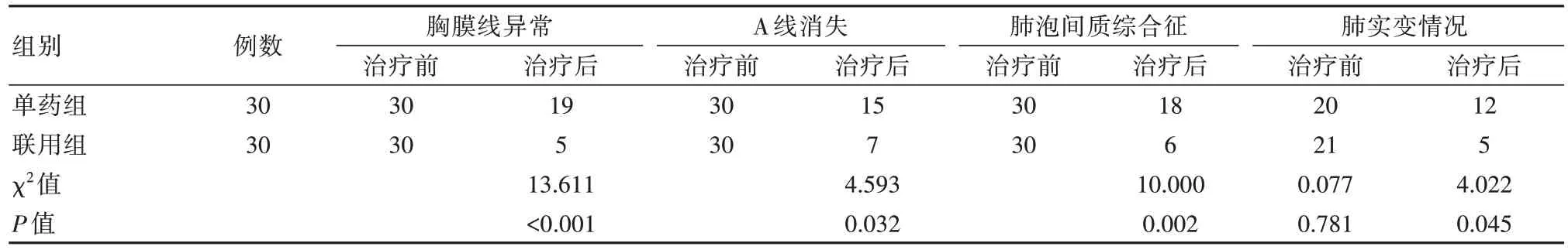
表2 两组患儿超声特征改变情况比较(n)
2.3 两组患儿炎症因子水平比较
治疗前,两组炎性因子水平比较,差异无统计学意义(P均>0.05)。治疗后,联用组的CRP(4.63±1.84)mg/L、PCT(0.08±0.02)μg/L 水平明显低于单药组,差异有统计学意义(P均<0.05)。见表3。
表3 两组患儿炎症因子水平比较(±s)

表3 两组患儿炎症因子水平比较(±s)
注:CRP:C-反应蛋白,PCT:降钙素原。
组别单药组(n=30)联用组(n=30)t 值P 值CRP(mg/L)PCT(μg/L)治疗后0.15±0.05 0.08±0.02 7.120<0.001治疗前53.69±11.23 55.89±10.76 0.775 0.442治疗后12.46±2.84 4.63±1.84 12.674<0.001治疗前0.27±0.06 0.28±0.10 0.470 0.640
2.4 两组患儿免疫球蛋白水平比较
治疗前,两组免疫蛋白水平比较,差异无统计学意义(P均>0.05)。治疗后,联用组的IgA 水平高于单药组,IgE 水平低于单药组,差异有统计学意义(P均<0.05);两组IgG 水平对比,差异无统计学意义(P>0.05)。见表4。
表4 两组患儿免疫球蛋白水平比较[(±s),g/L]

表4 两组患儿免疫球蛋白水平比较[(±s),g/L]
注:IgA:免疫球蛋白,IgG:免疫球蛋白G,IgE:免疫球蛋白E。
组别单药组(n=30)联用组(n=30)t 值P 值IgA IgG IgE治疗后0.16±0.08 0.12±0.03 2.564 0.013治疗前0.65±0.19 0.66±0.21 0.193 0.847治疗后1.03±0.28 1.45±0.35 5.132<0.001治疗前8.61±1.31 8.56±1.34 0.146 0.884治疗后5.91±1.87 5.88±2.02 0.060 0.953治疗前0.44±0.18 0.46±0.13 0.493 0.624
3 讨论
小儿MPP 的多发群体为婴幼儿及学龄前期儿童。支原体是当前临床上已知最小的可以独立存活的病原微生物,其不同于细菌和病毒,因为其特殊性质,所以十分容易感染婴幼儿群体[7-8]。阿奇霉素是治疗该疾病的首选抗生素,其对支原体有较强的针对性[9]。但是,部分MPP 患儿会存在气道的高反应性而导致白三烯等炎性因子释出,进而又加重气道炎性反应[10]。有国外的研究显示,白三烯会对白细胞介素产生激化反应,继而诱发数量较多的变态反应,这一系列的反应最终会导致儿童的气道出现高反应性,也会使得气管损伤难以逆转、恢复[11]。因此,治疗MPP 除了应用阿奇霉素外,临床也开始考虑从调节白三烯的方向来选择相关的药物,以加强治疗效果。
本研究结果显示,联用组的治疗总有效率明显高于单药组(P<0.05),与赖颖瑜等[12]研究中阿奇霉素联合孟鲁司特钠治疗小儿MPP 的治疗有效率大致相符,其研究结果显示,观察组患儿治疗总有效率达到96.00%,明显高于对照组的72.00%(P<0.05)。孟鲁司特钠是一种对气道平滑肌中白三烯有选择性抑制作用的白三烯受体拮抗剂,该物质可以对肥大细胞、嗜酸性粒细胞以及其他更多细胞产生一定的阻滞作用,避免其大量释放白三烯,进而确保白三烯在体内的水平和活性不会过高,这一机制能够尽可能避免血管通透性提高与支气管痉挛,减轻气道炎性反应。当患儿血管通透性与支气管痉挛的问题得到改善后,其肺部通气功能就会随之加强,不良症状则会相应的减轻。
本研究结果显示,治疗后,联用组的LUS 评分明显低于单药组(P<0.05),联用组胸膜线异常、A线消失、肺泡间质综合征、肺实变情况明显少于单药组(P均<0.05)。临床上多采用超声检查来评估小儿MPP 患者的肺炎组织渗出情况,是一种监测病情变化情况的重要医学影像学技术。当患儿肺部存在产生炎性反应的病灶时,其肺间质与肺泡会出现不同程度的水肿、充血情况,而超声检查的声束检查则能够检查出其产生的肺泡气-液界面的反射。孟鲁司特钠有良好的抗炎作用,能减少肺组织的炎性浸润,避免已经产生水肿的肺组织进一步恶化,从而保护组织细胞与微血管,避免其继续坏死[13]。从超声检查的征象来看,采用孟鲁司特钠能够避免MPP 因素影响A 线平滑度和形成多条B 线。
本研究结果显示,治疗后,联用组的CRP、PCT 水平明显低于单药组(P均<0.05)。党利琴等[14]的研究显示,采用阿奇霉素序贯联合孟鲁司特钠治疗小儿MMP 后,其CRP、PCT 水平均明显低于单纯应用阿奇霉素序贯治疗的组别(P均<0.05),其结果与本研究结果相似。PCT 是临床常用的可反映全身炎症反应活跃度的指标,当机体受到病原体感染时,该物质在血浆中的浓度就会相应提升。CRP 是由肝脏合成的急性时相蛋白,人体处于应激状态时或有炎症时,CRP 都会随之提升。阿奇霉素在抗炎方面缺乏彻底性,同时还会提高耐药性,因此单用时临床效果不佳。白三烯能够介导炎症级联反应,还可以促进嗜酸性粒细胞的聚集,这些均会导致全身的炎症反应,而孟鲁司特钠可以与半胱氨酰白三烯受体形成特异性结合,进而降低白三烯水平,达到减轻炎症反应的效果[15]。
本研究结果显示,治疗后,联用组的IgA 高于单药组,IgE 水平低于单药组(P均<0.05),两组IgG 水平比较,差异无统计学意义(P>0.05)。肺炎支原体存在的丝裂原会激活机体B 淋巴细胞增殖,这类物质在抗体过度表达则可能会对机体形成免疫学损伤。本研究结果提示阿奇霉素联合孟鲁司特钠治疗还能够通过减轻炎症反应来调节机体免疫水平,促进患儿免疫功能恢复。
综上所述,孟鲁司特钠联合阿奇霉素治疗小儿MMP,能够促进患儿肺部超声特征改善,降低炎症反应,提高免疫功能。
