后路腰椎融合术椎间笼架沉降的相关因素
2024-05-20刘研管华鹏曲新田李念虎
刘研,管华鹏,2,曲新田,李念虎
(1.山东中医药大学,山东济南 250255;2.山东中医药大学附属医院脊柱脊髓科,山东济南 250011)
目前对于保守治疗无效的腰椎退行性变患者,手术治疗是较好的选择[1]。椎间融合器为手术关键组成部分,对于手术后疗效起到关键作用。融合器沉降是腰椎融合常见的不良现象之一,近年来文献报道的腰椎后路融合手术术后融合器沉降发生率为26%~50%,多发生于术后1 年内[2]。融合器沉降在X 线片上表现为融合器嵌入终板或松质骨,导致椎间高度丢失、前柱支撑作用减弱,局部前凸和腰椎前凸减少,进而导致进行性脊柱畸形、神经功能恶化及不融合等不良后果[3],严重者需要进行二次手术。对融合器沉降高危因素提前对症处理,降低沉降的概率对于手术成功具有至关重要的作用。临床上对融合器沉降危险因素研究多不全面,尤其是椎旁肌萎缩及椎间骨融合时间等因素皆未纳入分析,本研究着重探讨后路腰椎间融合术(posterior lumbar interbody fusion,PLIF)术后融合器沉降危险因素,并进行相关性分析。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)因腰椎退变性疾病,包括椎间盘突出症(disc herniation, DH)、椎管狭窄(spinal stenosis, SS)和腰椎退行性滑脱(lumbar spondylolysis,LS)行L4/5单节段手术:(2)手术方式为腰椎后路椎间融合;(3)临床资料和随访资料完整且随访时间最少为2 年;(4)自愿接受手术治疗,签署知情同意书。
排除标准:(1)行多节段手术治疗;(2)脊柱侧弯、后凸等因素;(3)术后有感染、断钉断棒者;(4)有脊柱手术史者;(5)患有结核、肿瘤、强直性脊柱炎等疾病者。
1.2 一般资料
根据上述纳入与排除标准,2018 年1 月—3 月于本院手术且获得随访的行L4/5单节段PLIF 患者共91例入选本研究。根据是否发生融合器沉降,分为沉降组和未沉降组。本研究获医院伦理委员会批准,所有患者均知情同意。
1.3 手术方法
患者全身麻醉成功后,取俯卧位。行后正中切口,显露关节突关节与横突。定位椎弓根螺钉进针点,放置定位针,C 形臂X 线机透视确认准确位置,沿定位针方向拧入椎弓根钉。行椎管减压,扩大侧隐窝及神经根管,彻底松解神经根。摘除髓核组织后,用刮匙交替刮除软骨终板,彻底清除间盘组织,将己咬除的椎板等去除软组织,修整成颗粒状骨块并植入椎体间隙,于该间隙打入大小合适的椎间融合器笼架。放置预弯好的双侧钛棒,调整钉-棒系统,紧固固定。放置引流管,逐层缝合切口。
1.4 评价指标
末次随访时椎间隙的高度降低>2 mm 和(或)出现终板骨折定义为融合器沉降[5]。采集患者术前一般资料,包括年龄、性别、BMI 指数、病程、是否嗜酒及吸烟、是否合并高血压、糖尿病及骨质疏松。采集影像学资料,包括节段前凸角(segmental lordosis,SL)、即刻SL 矫正角度(术后首次复查SL 与术前SL差值)、终版Modic 改变、腰椎前凸角(lumbar lordosis, LL)、骨盆倾斜角(pelvic tilt, PT)、骶骨倾斜角(sacral slope,SS)、骨盆-腰椎匹配度(PI-LL)。应用Imge J 软件计算代表脂肪的像素点占椎旁肌截面积(cross-section area, CSA)的百分比,即为脂肪浸润度(fat infiltration,FI)[4],并计算相对腰大肌横截面积(relative cross-sectional area, rCSA)、椎旁肌rCSA、相对功能性椎旁肌横截面积(rFCSA),计算rCSA 有利于控制体形、体重和身高对肌肉CSA 的影响[5]。手术相关资料包括手术用时、切口长度、术中出血量、术中终板损伤情况。术后情况包括术后即刻矫正椎间隙高度、相邻节段退变、椎间骨融合时间、内固定失败及融合器沉降高度。
1.5 统计学方法
2 结 果
2.1 临床结果
91 例患者均于全麻下顺利完成常规PLIF 手术。至末次随访,发生融合器沉降的患者共21 例,占比23.1%;未发生融合器沉降的患者共70 例,占比76.9%。21 例融合器沉降患者中,下终板沉降17例,占比80.9%;上终板沉降1 例,占比4.7%;双终板沉降3 例,占比14.3%,典型影像见图1 和图2。沉降组1 例患者因内固定失败及融合器沉降移位行二次手术,余融合器沉降患者给予抗骨质疏松及促成骨治疗,并加强腰背肌锻炼。末次随访时两组患者均获得较好临床效果。
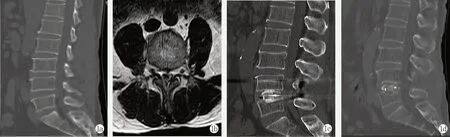
图1. 患者男性,65 岁。1a: 术前腰椎CT 示L4/5 节段椎间盘突出,SL 为5.5°,手术节段上下终板完整;1b: 术前L4 下终板水平MRI 示腰大肌rCSA 为1.5、椎旁肌rCSA 为1.9、椎旁肌rFCSA 为1.5、椎体面积为1 762.4 mm2;1c: 术后1 d 腰椎CT 矢状位示术中操作下终板破坏,椎间隙矫正高度为4.0 mm,SL 矫正角度为7.7°,PI-LL 为8.2°;1d: 术后半年腰椎矢状位CT示椎间隙已部分融合,融合器沉降3.4 mm。Figure 1.A 65-year-old male.1a:Preoperative CT of lumbar spine showed L4/5 disc herniation with SL of 5.5°,and intact upper and lower endplate;1b:Preoperative horizontal MRI under L4 endplate showed the rCSA of the psoas major of 1.5,the rCSA of the paravertebral muscle of 1.9,the rFCSA of the paravertebral muscle of 1.5,and the vertebral area of 1 762.4 mm2;1c:Sagittal CT scan of lumbar spine 1 day after surgery showed intraoperative end plate destructed, with the intervertebral spacecorrection height of 4.0 mm, the SL correction Angle was 7.7°, and the PI-LL of 8.2; 1d: Sagittal CT scan of the lumbar spine six months after surgery showed that the intervertebral space had been partially fused,and cage subsidence of 3.4 mm.
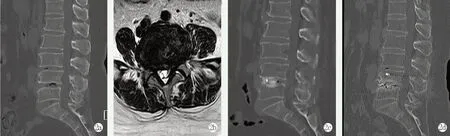
图2. 患者女性,68 岁。2a: 术前CT 示L4/5 节段SL 为2.4°,手术节段上下终板完整;2b: 术前L4 下终板水平MRI 示椎管狭窄,腰大肌rCSA 为0.8、椎旁肌rCSA 为1.8、椎旁肌rFCSA 为1.3、椎体面积为2 273.7 mm2;2c: 术后1 d 腰椎CT 矢状位示矫正椎间隙高度为3.0 mm,矫正SL 角度为8.4°,PI-LL 为13.0°;2d: 术后1 年腰椎矢状位CT 示椎间隙融合较差,出现骨溶解吸收,融合器沉降3.1 mm。Figure 2.A 68-year-old female.2a:Preoperative CT showed that the SL at L4/5 of 2.4°,with intact upper and lower endplates;2b:Preoperative end-plate horizontal MRI under L4 showed the spinal canal stenosis with the rCSA of the psoas major muscle of 0.8,the rCSA of the paravertebral muscle of 1.8, the rFCSA of the paravertebral muscle of 1.3, and the vertebral area of 2 273.7 mm2; 2c: Sagittal CT a day after surgery revealed the intervertebral correction height of 3.0 mm, the SL correction angle was 8.4°, and the PI-LL of 13.0°; 2d:Sagittal CT scan of the lumbar spine 1 year after surgery showed that the intervertebral space had been partially fused,osteolysis and resorption,and cage subsidence of 3.1 mm.
2.2 是否沉降的单项因素比较
按是否融合器沉降,将患者分为两组,两组患者各项资料比较见表1。一般资料方面,两组患者在年龄、性别、病程、BMI 指数、疾病诊断、是否饮酒及吸烟、是否患有高血压及糖尿的差异均无统计学意义(P>0.05),但沉降组骨质疏松发生率显著高于未沉降组(P<0.05)。术前影像方面,沉降组术前终版Modic 改变显著重于未沉降组(P<0.05),沉降组术前腰大肌rCSA、椎旁肌CSA、椎旁肌rCSA、椎旁肌rFCSA 均明显小于未沉降组(P<0.05);但椎体CSA 显著大于未沉降组(P<0.05)。两组LL、PT、SS、PILL、椎间隙高度、腰大肌CSA、椎旁肌FI、椎旁肌FCSA 的差异均无统计学意义(P>0.05)。手术相关资料方面:两组手术时间、切口长度、术中失血量差异均无统计学意义(P>0.05),但沉降组的终板损伤率显著高于未沉降组(P<0.05)。术后影像方面:沉降组PI-LL、即刻SL 矫正角度、即刻矫正椎间隙高度、融合器沉降高度显著大于未沉降组(P<0.05),沉降组椎间骨融合时间显著晚于未沉降组(P<0.05)。两组术后LL、PT、SS、相邻节段退变、内固定失败的差异均无统计学意义(P>0.05)。
2.3 是否沉降的二元多因素逻辑回归分析
以是否沉降为因变更量,其他因素为自变量行二元多因素逻辑回归分析见表2,模型分类能力为86.8% , 经卡方检验模型有效(χ2=40.416,P<0.001)。合并骨质疏松(OR=5.967,P=0.030)、即刻椎间隙矫正高度大(OR=2.296,P=0.013)、即刻SL矫正角度大(OR=1.256,P=0.041)是融合器沉降的危险因素。而椎旁肌rFCSA 大(OR=0.525,P=0.048)是融合器沉降的保护因素。
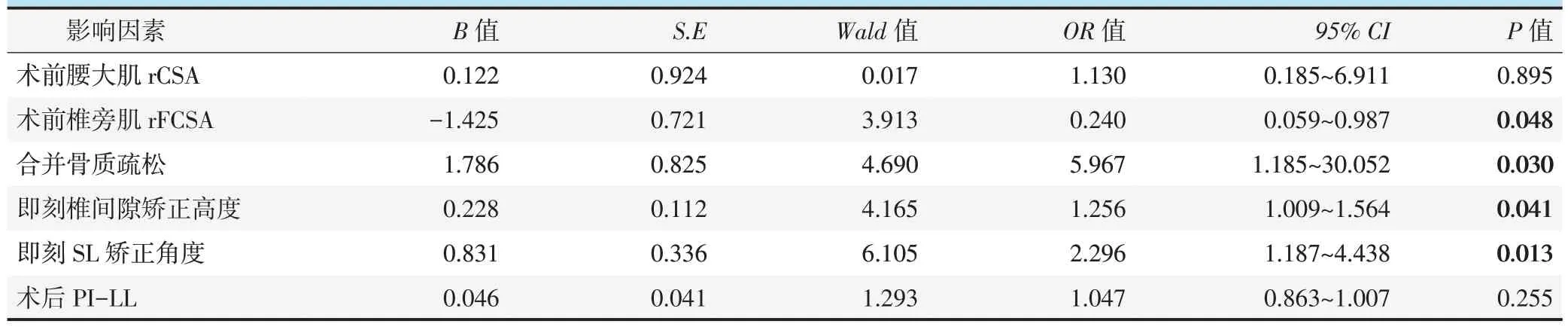
表2. 是否沉降的多因素逻辑回归分析结果Table 2.Results of multi-factor logistic regression analysis of sunk or not
3 讨 论
本研究融合器均采用PEEK 材质,PEEK 材质具有更接近骨骼的弹性,并且比钛笼表现出更少的沉降[6]。可以根据患者病情选择不同型号的Cage 来撑开椎间隙,恢复椎间高度[7]。通过融合器恢复的椎间高度对周围组织韧带拉伸实现间接减压;同时椎间融合器作为植骨载体实现椎间融合,使失稳节段重新恢复稳定[8]。术后融合器沉降会影响间接减压的效果及脊柱稳定性,还可能会引起局部炎症,造成术后腰痛[9]。骨质疏松已被公认为融合器沉降的独立高危因素,Hou 等[10]通过生物力学试验发现,骨密度与椎体终板的破坏载荷紧密相关。刘磊等[11]的研究结果中也发现骨密度越低发生融合器沉降可能性及沉降高度越大。在本研究中也发现当合并骨质疏松时融合器沉降可能性大大增加。除患者自身因素外,手术技巧及方式也是融合器沉降的关键因素[12]。Yang 等[13]研究中指出,椎间隙过度撑开会增加融合节段的应力,加速沉降的发生。另外术中终板损伤也会增加融合器沉降的概率,术中终板损伤会降低终板破坏载荷,从而发生融合器沉降[14]。Wewel 等[15]在研究中指出,术中保护终板对预防融合器沉降非常重要。有报告指出节段性前凸角可作为融合器沉降的独立危险因素[11],当矫正节段性前凸角过大时,融合器后方应力过大,超过终板破坏载荷则引起融合器沉降,但临床上对其还未有较为完善研究。本研究发现,当SL矫正角度过大时,融合器沉降的可能性明显增加。Schwab 等[16]提出,PI-LL<10°为脊柱骨盆匹配,对于脊柱稳定性有着重要的意义。其PI-LL 值越高,腰椎术后发生并发症的可能性越大[17]。手术医师应根据患者退变情况及矢状位参数,合理恢复椎间隙高度及矫正节段性前凸角,降低融合器沉降概率。
椎旁肌及腰大肌的CSA 及FI 是评价椎旁肌肉萎缩的关键参数[18],椎旁肌是用以维持正常的腰椎生理前凸及维持脊柱稳定的重要肌肉系统[19]。椎旁肌严重萎缩时脊柱稳定性降低,从而发生融合器沉降[20]。Singhatanadgige 等[2]在对行MIS-TLIF 患者的随访中发现椎旁肌萎缩是融合器沉降的危险因素。王斯年等[21]研究中也指出椎旁肌退变与矢状位参数息息相关,椎旁肌通过代偿机制影响矢状位力线,维持脊柱矢状位平衡。本研究发现,当椎旁肌rFCSA 越大时,越不易发生融合器沉降。此外椎间骨融合时间也与融合器沉降密切相关,但目前相关研究较少且不明确,Lee 等[22]通过对79 例脊柱融合手术患者随访时发现,当出现椎间骨融合、新生骨能够承受椎间融合器-椎体终板界面载荷时,沉降便不再进展。椎间骨融合时间延长会导致椎间隙植入骨出现骨溶解吸收[23],融合器-椎体终板之间的应力增大,超过终板破坏载荷则出现融合器沉降。当融合器沉降时,手术椎间隙不稳定又会进一步影响椎间骨融合时间。两者可互相影响,互为因果。所以术后应积极使用成骨性药物,减少椎间骨融合时间,降低融合器沉降的可能。
综上所述,合并骨质疏松、即刻椎间隙矫正高度过大、即刻SL 矫正角度过大皆可作为独立危险因素引起融合器沉降,而良好的椎旁肌rFCSA 可对融合器沉降起到预防作用。手术医师术前及手术设计中应综合考虑,积极对高危因素进行对症处理。术中技术操作规范,减少术中终板损伤。但是,本研究纳入的患者皆为行单节段融合手术,因患者使用的融合器宽度等规格相同,未明确融合器规格对沉降的影响。对采集椎间骨融合时间精准性稍差,此外本研究为单中心研究,需要多中心,大样本的进一步研究。
