糖尿病酮症酸中毒病人短期死亡风险预测模型的构建与验证
2024-05-20李倩曾娟张蒙蒙
李倩 曾娟 张蒙蒙


Constructionandvalidationofashorttermmortalityriskpredictionmodelforpatientswithdiabeticketoacidosis
LIQian,ZENGJuan,ZHANGMengmengWuxiNo.2People′sHospital,Jiangsu214000ChinaCorrespondingAuthorZHANGMengmeng,Email:mvlin_happy@163.com
Keywordsdiabetes;ketoacidosis;shorttermmortality;riskpredictionmodel;nursing
摘要目的:分析糖尿病酮症酸中毒(DKA)病人短期死亡的危险因素,构建并验证风险预测模型。
方法:采用便利抽样法抽取2021年4月—2022年11月本院收治的360例DKA病人为研究对象,将病人分为建模组(n=252)与验证组(n=108),收集病人临床资料,进行单因素、多因素分析,明确病人短期死亡的独立危险因素,建立列线图模型,并应用受试者工作特征(ROC)曲线、校正曲线对预测模型的准确性、有效性予以验证。结果:以年龄≥50岁、吸烟、空腹血糖值>9.0mmol/L、不运动、收缩压<90mmHg且舒张压<60mmHg进行风险预测模型构建,模型的ROC曲线下面积为0.789,95%CI(0.758,0.843),约登指数为0.512,灵敏度为0.579,特异度为0.923,阳性预测值为91.14%,阴性预测值为63.07%;验证模型的ROC曲线下面积为0.759,95%CI(0.684,0.858),约登指数为0.505,灵敏度为0.598,特异度为0.895,阳性预测值为85.75%,阴性预测值为66.42%。结论:构建的DKA病人短期死亡的风险预测模型可为临床工作人员提供参考,以便及时采取预防措施。
糖尿病酮症酸中毒(diabeticketoacidosis,DKA)是糖尿病病人常见的一种并发症,对病人的健康产生极大威胁[1]。DKA病人临床表现为胰岛素严重缺乏、高血糖、酸中毒、酮体阳性等[2]。机体胰岛素水平降低后,激素敏感性脂肪酶得以激活,三酰甘油在此作用下逐渐转化为游离脂肪酸,继而在肝脏内被氧化为酮体,促进高血糖、胰岛素抵抗及酮血症的发展[3]。在长期高血糖状态下,病人出现渗透性利尿、呕吐,体液丧失,导致血容量不足、电解质紊乱及酸碱失衡。近年来,DKA的致死率呈明显上升态势[4]。糖尿病病人接受胰岛素治疗后,DKA发生率及死亡率均得到一定程度的控制,但仍为糖尿病病人短期死亡的危险因素[5]。本研究以糖尿病病人的临床资料为基础,参考相关文献及临床经验,构建DKA病人短期(发生酮症酸中毒后72h)死亡风险预测模型,并为后续的临床工作提供参考依据,现报道如下。
1资料与方法
1.1一般资料
采用便利抽样法抽取2021年4月—2022年11月本院收治的360例DKA病人为研究对象,按入院先后顺序将病人分为建模组(n=252)与验证组(n=108)。纳入标准:年龄18~80岁;空腹血糖>7.0mmol/L,确诊为糖尿病;尿糖、尿酮体均呈阳性;配合度良好。排除标准:妊娠期糖尿病;继发性糖尿病;肝肾功能不全;合并自身免疫性疾病。本研究经医院伦理委员会批准(伦理批号为2021BN11145)。
1.2诊断标准及有关定义
糖尿病诊断标准:以美国糖尿病学会发布的诊断标准[6]为参考依据,采集病人的空腹静脉血2mL、随机静脉血2mL,空腹血糖>7.0mmol/L,随机血糖≥11.1mmol/L,即诊断为糖尿病。高血压诊断标准:以《中国高血压防治指南(2018修订版)》[7]发布的诊断标准为参考依据,收缩压(systolicbloodpressure,SBP)≥140mmHg和(或)舒张压(diastolicbloodpressure,DBP)≥90mmHg,即诊断为高血压。BMI分级:以世界卫生组织(WorldHealthOrganization,WHO)标准[8]为参考依据,BMI<18.5kg/m2为低体重,18.5~<25.0kg/m2为正常,25.0~<30.0kg/m2为超重,≥30.0kg/m2为肥胖。吸烟情况:持续吸烟,每天1支以上为吸烟;既往有吸烟史,但未吸烟距今3个月以上,为戒烟;从未吸烟为不吸烟。运动情况:每天1次主动运动,且持续10min以上为有运动;7d内运动3次以内,且每次持续10min以上为偶尔运动;从未运动为不运动。饮酒情况:每日饮酒次数≥1次为饮酒;7d内饮酒次数≤2次为偶尔饮酒;从未饮酒为不饮酒。
1.3资料收集方法
收集病人入院时的资料,包括性别、年龄、糖尿病确诊年份、建档时空腹血糖值、高血压家族史、糖尿病家族史、吸烟、运动等情况;收集病人每次随访的信息,包括身高、体重、体质指数(bodymassindex,BMI)、血压、饮酒等情况。本研究采用纸质问卷收集资料。参与研究的医师、护士均接受科室的统一培训。问卷由病人自行填写,若病人无法自行填写,则由责任护士口述問卷内容,协助病人填写,口述时应避免对病人的诱导。问卷均为当场发放,当场回收,回收后由研究者及时核对,以确认问卷的可用性。建模组病人发放问卷255份,回收有效问卷252份,有效回收率为98.82%;验证组病人发放108份问卷,回收有效问卷107份,有效回收率为99.07%。
1.4统计学方法
采用SPSS22.0及Rstudio1.4.1103统计软件进行数据处理,定性资料以例数、百分比(%)描述,组间比较采用χ2检验;符合正态分布的定量资料以均数±标准差(x±s)描述,组间比较采用独立样本t检验、方差分析;偏态分布的定量资料以中位数、四分位数[M(P25,P75)]表示,组间比较采用秩和检验;多因素分析采用二元Logistic回归分析;以Rstudio构建风险预测模型,绘制列线图可视化评估风险,P<0.05为差异有统计学意义。
2结果
2.1病人一般情况
建模组病人共252例,其中男128例,女124例;年龄18~<30岁45例,30~60岁103例,>60岁104例;糖尿病确诊<3年83例,3~6年84例,>6年85例;建档时空腹血糖7.0~<9.0mmol/L93例,9.0~13.0mmol/L132例,>13.0mmol/L27例;有高血压家族史129例,无高血压家族史123例;有糖尿病家族史116例,无糖尿病家族史136例;吸烟92例,戒烟69例,不吸烟91例;有运动51例,偶尔运动87例,不运动114例;身高<160cm131例,≥160cm121例;BMI正常88例,超重81例,肥胖83例;SBP<90mmHg且DBP<60mmHg72例,SBP90~140mmHg且DBP60~90mmHg102例,SBP>140mmHg且DBP>90mmHg78例;饮酒87例,偶尔饮酒117例,不饮酒48例。
2.2病人短期死亡情况对比
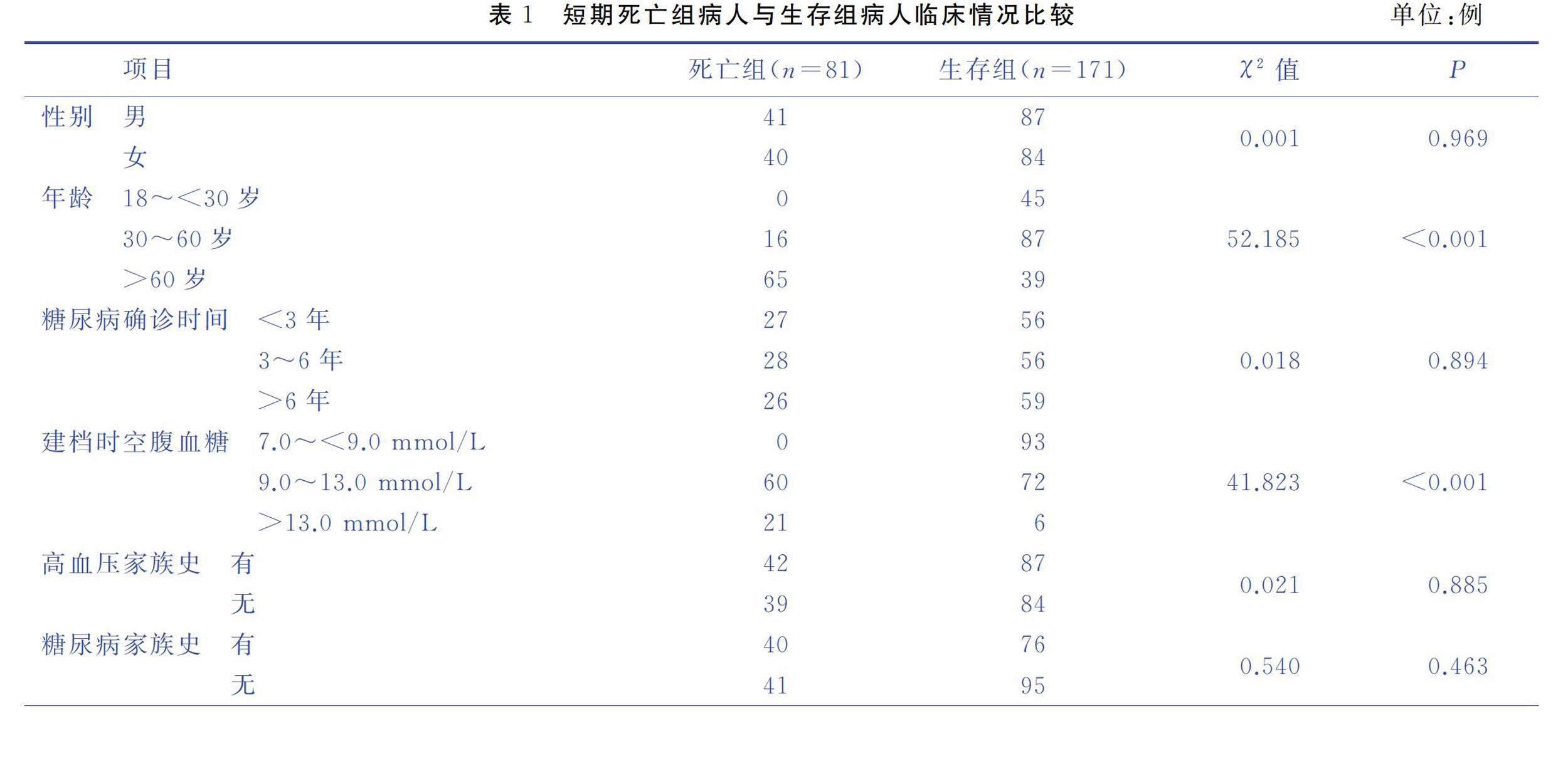
以是否出现短期死亡为分组依据,将建模组病人分为短期死亡组(n=81)与生存组(n=171),短期死亡发生率为32.14%。不同性别、糖尿病确诊年份、高血压家族史、糖尿病家族史、身高、体重、BMI水平病人短期死亡发生情况差异无統计学意义,(P>0.05)。不同年龄、建档时空腹血糖值、吸烟、运动、血压水平、饮酒情况的DKA病人短期死亡发生情况比较差异有统计学意义(P<0.05),见表1。
2.3DKA病人短期死亡影响因素Logistic回归分析
以是否发生短期死亡(否=0,是=1)为因变量,以单因素分析结果中具有统计学意义的因素(P<0.05)作为自变量进行Logistic分析,变量赋值见表2。Logistic分析结果显示,年龄≥60岁、吸烟、SBP<90mmHg且DBP<60mmHg、空腹血糖值>9.0mmol/L、饮酒是发生短期死亡的独立危险因素,见表3。
2.4风险预测模型的构建
根据二分类Logistic回归分析构建风险预测模型,提取各预测因子的回归系数,拟合糖尿病酮症酸中毒病人发生短期死亡风险预测模型的回归方程,以实现模型构建:Logit(P)=ln[P/(1-P)]=-15.337+(1.842×年龄)+(2.491×吸烟)+(2.988×空腹血糖+(1.348×血压+(1.726×饮酒)。
2.5风险预测模型的验证
2.5.1建模组验证
1)区分度:以ROC曲线下面积以评价模型的区分度,结果显示,ROC曲线下面积为[0.789,95%CI(0.758,0.843)],提示该模型预测的真实度良好,如图1所示。ROC曲线的约登指数为0.512,灵敏度为0.579,特异度为0.923,阳性预测值为91.14%,阴性预测值为63.07%。2)拟合度:通过Bootstrap法重复1000次进行内部验证,当校准曲线与理想曲线为斜率接近1,则表明预测发生风险值和实际发生风险值基本一致,本研究校准曲线斜率为0.818,表明该模型的区分度较高,见图2。采用HosmerLemeshowχ2检验观察模型的拟合优度,标准为P>0.05,即模型有较为满意的预测符合度。本研究显示,模型的χ2=0.138,P=0.725,表明模型拟合效果较好。
2.5.2验证组验证
1)区分度:108例验证组病人中,短期死亡发生率为33.33%(36/108)。以原始模型所得出的风险评分为独立风险因子,以是否发生短期死亡为状态变量,绘制ROC曲线。结果显示,ROC曲线下面积为[0.759,95%CI(0.684,0.858)],约登指数为0.505,灵敏度为0.598,特异度为0.895,阳性预测值为85.75%,阴性预测值为66.42%,提示模型预测的真实度良好,如图3所示。2)拟合度:模型以HosmerLemeshow进行检验,其预测概率与实际概率之间比较,差异无统计学意义,提示该模型拟合度良好,如图4所示。
3讨论
3.1构建DKA病人短期死亡风险预测模型的意义
本研究结果显示,DKA病人出现短期死亡的发生率为32.14%。远远高出60岁以上DKA病人病死率(26.5%),提示现阶段DKA病人极易出现短期死亡情况。究其原因可知,糖尿病病人因病程长导致其机体免疫力下降,感染风险相较于其他病人更高,且病人在长期感染应激状态下,胰岛素水平明显下降,由此极易诱发DKA。大多数病人在出现DKA症状时重视程度不够,致使疾病发展,血糖控制情况不佳、机体糖代谢能力转向脂代谢,病人的组织器官耐受应急能力急速下降,治疗顺应性不佳,由此导致其短期死亡率明显增高[9]。另有研究表明,DKA病人无论发病年龄多少、病程长短,短期死亡发生率均高于其他糖尿病病人,且短期死亡发生率与病人年龄成正比[10]。由此,在临床治疗时应尽早识别DKA病人短期死亡的相关危险因素,为病人做好短期死亡的预防工作。
3.2DKA病人短期死亡的危险因素
本研究结果显示,年龄、吸烟、运动、血压是DKA病人短期死亡的危险因素。其中年龄是导致病人死亡最主要的危险因素之一。研究显示,50岁以上病人多为2型糖尿病病人,且多合并脏器功能异常,其对于低血压、低灌注、高渗等代偿能力相对不理想,病人在日常补液过程中常表现出极差的耐受力[11]。相关研究表明,老年DKA病人常因补液诱发急性心力衰竭致死[12],与本研究情况类似。长期且大量吸烟的病人,胰岛敏感度降低,胰岛素抵抗效果明显,致使病人血糖水平难以控制[13]。吸烟可能导致病人提前出现其他糖尿病并发症,如动脉粥样硬化等,增加病人短期死亡的风险。DKA病人空腹血糖值在9.0mmol/L以上时对其进行糖化血红蛋白含量检测,结果表明糖化血红蛋白均>10%,即病人血糖水平未能控制在理想范围内,胰岛素严重缺乏,继而引发相关的并发症,甚至死亡。运动虽能协助糖尿病病人控制病情,增强心肺功能及机体对胰岛素的易感性,但运动应注意强度,过高强度的运动可能使病人短期内分泌对抗胰岛素的激素,血糖瞬时升高,故在进行运动时可选择强度适宜的有氧运动,如慢走、打太极拳、骑自行车等,结合病人康复情况再进一步选择抗阻运动[14]。糖尿病病人出现低血压往往为体位性低血压,血压与血糖、自主神经功能直接相关,病人在体位变化情况下血压调整幅度多低于体位变化幅度,由此导致脑部供血不足、头晕等低血压表现,继而可能突发死亡[15]。
3.3DKA病人短期死亡风险预测模型的预测效果
以相关因素建立风险预测模型后,对预测模型的准确性予以评估,研究结果显示,ROC曲线下面积为0.789,約登指数为0.512,即提示该模型的准确性良好;模型的特异度为0.923,提示该模型预测短期死亡的误诊率较低,而模型的灵敏度为0.579,即提示该模型在判断病人是否可能出现短期死亡时存在一定的漏诊率,故在实际判断病人情况时,还需结合病人的相关指标予以判断,方可降低漏诊率及误诊率;模型的阳性预测值为91.14%,阴性预测值为63.07%,即提示该模型的正确率较高;对该模型进行HosmerLemeshow检验,差异无统计学意义(χ2=0.138,P=0.725),即提示该模型预测概率与实际发生率之间差异无统计学意义,其校准度良好。对该模型进行验证后,其结果同样可验证模型的预测效果。
3.4DKA病人短期死亡风险预测模型的局限性
本研究为横断面研究,未能收集DKA病人的相关检查报告及数据,且本研究使用的病人信息均为基线信息,未应用其随访数据,由此,结果可能因各因素间的先后顺序、因果关系等导致偏差。后续进行相关研究时,应尽可能扩大数据样本量,完善病人相关资料。
综上所述,建立DKA病人短期死亡的风险预测模型可为临床工作者提供相应的参考依据,以便及时采取预防措施。
参考文献:
[1]黄华清,赖大行,甄淑贤,等.糖尿病酮症或酮症酸中毒起病的成人新诊断糖尿病患者临床特征及分型诊断[J].江西医药,2020,55(7):870871.
[2]谭晓娟,王慧,张瑞.新诊断合并糖尿病酮症酸中毒的1型糖尿病和2型糖尿病患者临床特征比较[J].中国医药,2020,15(2):235238.
[3]余姗姗,金魁,付阳阳,等.高甘油三酯血症性胰腺炎合并糖尿病酮症酸中毒的临床特征分析[J].临床急诊杂志,2019,20(7):508512.
[4]李萍,孔媛,梁琳琅.高血糖高渗状态和糖尿病酮症酸中毒合并横纹肌溶解综合征1例[J].内科急危重症杂志,2019,25(3):261264.
[5]宫铭,辛颖.PraderWilli综合征糖尿病酮症酸中毒伴急性重症胰腺炎1例报告[J].中国实用儿科杂志,2019,34(6):532533.
[6]张金苹,陈晓平.《2022年美国糖尿病学会糖尿病医学诊疗标准》解读[J].临床内科杂志,2022,39(5):293298.
[7]《中国高血压防治指南》修订委员会.中国高血压防治指南(2018年修订版)[J].中国心血管杂志,2019,24(1):2456.
[8]徐向进,潘长玉,田慧,等.WHO及美国糖尿病学会糖尿病诊断标准在老年人群中应用的分析和评估[J].中华内分泌代谢杂志,2002,18(5):357361.
[9]季流,骆佳艳,李海山.急性胰腺炎合并糖尿病酮症酸中毒的临床预后影响因素分析[J].肝胆外科杂志,2022,30(1):5659.
[10]任烨,陈双,程海燕,等.超重/肥胖糖尿病患者发生糖尿病酮症酸中毒的临床特征[J].临床内科杂志,2022,39(7):456459.
[11]陈李燕.两种胰岛素用药方式联合静脉补液治疗妊娠期糖尿病酮症酸中毒的疗效及对炎症细胞因子和应激状态的影响[J].中国妇幼保健,2021,36(4):780783.
[12]郑刚.钠葡萄糖共转运蛋白2抑制剂对心力衰竭患者一级和二级预防作用临床研究的最新进展[J].中华老年心脑血管病杂志,2020,22(12):13361338.
[13]丁甘玲,陈冲,汪嘉琦,等.吸烟对职业人群胰岛素分泌和胰岛素抵抗功能影响[J].中国公共卫生,2021,37(5):887892.
[14]李军汉,高德润,江玲玲,等.有氧和抗阻运动对糖尿病脂肪肝大鼠肝脏内质网应激的影响[J].中国康复医学杂志,2021,36(1):2331.
[15]姚为华,刁宗礼,李霞,等.糖尿病患者血液透析中低血压的影响因素分析[J].中国血液净化,2022,21(5):346349.
