心房颤动引发多系统栓塞1例
2024-05-09马林马兰虎虎鹍买经龙马晓文肖金鹏张春秀
马林 马兰虎 虎鹍 买经龙 马晓文 肖金鹏 张春秀
1 临床资料
患者 男,59岁。主因“间断胸闷、气短1年余,胸痛伴下肢疼痛1 h”于2023年2月5日入住临夏回族自治州人民医院冠心病监护病房。入院查体:血压89/59 mmHg(1 mmHg=0.133 kPa),皮肤苍白、湿冷;双肺未闻及湿啰音及哮鸣音;心率52次/分,心律绝对不齐,第一心音强弱不 等,各瓣膜听诊区未闻及病理性杂音;腹软;右侧下肢轻度肿胀,左侧未见异常,病理反射未引出。心电图示:心房颤动,Ⅱ、Ⅲ、aVF导联ST段弓背向上型抬高0.1~0.3 mV,V2~V5、Ⅰ、aVL导联ST段水平型压低0.3~0.5 mV(图1)。实验室检查示:肌钙蛋白10.07 ng/ml(正常值0~0.3 ng/ml),肌红蛋白77.7 ng/ml(正常值0~129 ng/ml),肌酸激酶同工酶MB型1.2 ng/ml(正常值0~5 ng/ml),脑钠肽(brain natriuretic peptide,BNP)191 ng/ml(正常值0~100 pg/ml),D-二聚体953 ng/ml(正常值0~600 ng/ml)。既往高血压病、心房颤动病史,CHA2DS2-VASc评分3分,HAS-BLED评分2分,未规律服用抗凝药,无吸烟、饮酒史,否认家族遗传病史。入院诊断:急性ST段抬高型心肌梗死(下壁),Killip心功能分级Ⅳ级,高血压病3级(极高危),阵发性心房颤动 。
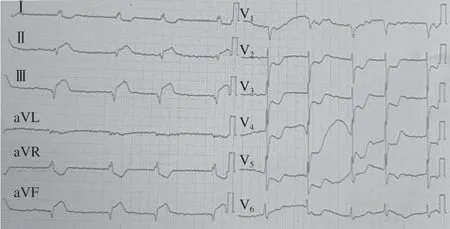
图1 入院心电图Figure 1 Admission electrocardiogram
急诊于2023年2月5日行冠状动脉造影:左前降支中段局限性粥样硬化性病变,最严重狭窄70%,左回旋支未见明显异常,右冠状动脉近段局限性粥样硬化斑块狭窄约30%,远段完全闭塞,前向血流心肌梗死溶栓治疗试验(thrombolysis in myocardial infarction,TIMI)血流分级0级,可见大量血栓影(图2A)。考虑梗死相关血管为右冠状动脉,经讨论决定对右冠状动脉行血栓抽吸,并注射瑞替普酶18 mg 1次,使用1.5 mm×15 mm预扩张球囊(赛诺,SNK-1.5-15)以8 atm(1 atm=101.325 kPa)扩张右冠状动脉远段最狭窄处。血栓抽吸后复查造影示:右冠状动脉远段未见明显狭窄,血栓明显减少,前向血流TIMI血流分级Ⅲ级,术程顺利(图2B~C)。术后给予依诺肝素(0.4 ml、每日2次)3天,后改为利伐沙班(20 mg、每日1次)、氯吡格雷(75 mg、每日1次)等治疗。
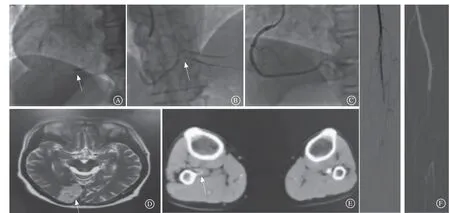
图2 患者冠状动脉造影、下肢血管造影及头颅磁共振成像检查 A.右冠状动脉远端显著血栓影(白色箭头);B.血栓抽吸术后部分血栓移位(白色箭头);C.造影示冠状动脉病变处血管壁光滑,血流恢复;D.大脑枕叶脑梗死(白色箭头);E.右侧下肢近段及血栓伴管腔闭塞;F.下肢动脉造影Figure 2 Coronary angiography,lower extremity angiography and cranial magnetic resonance imaging examination of the patient
术后第1天,患者右下肢疼痛伴肿胀较前加重,完善右下肢CT血管造影示:右下肢胫前、足背动脉血栓性闭塞(完全性),考虑下肢动脉栓塞(图2E)。遂于2023年2月6日转至兰州大学第一医院,完善相关检查,总胆固醇2.66 mmol/L、三酰甘油0.54 mmol/L、低密度脂蛋白胆固醇1.63 mmol/L,D-二聚体定量1.2 ng/ml,免疫球蛋白、自身抗体未见明显异常。于2023年2月8日行外科手术治疗,右下肢动脉造影示(图2F):右侧髂动脉轻度狭窄,腘动脉充盈缺损,考虑血栓负荷重,抽吸出大量混合血栓,并使用药物涂层球囊扩张。左侧下肢动脉造影可见左侧股总动脉管腔内环形低密度影,管腔重度狭窄,考虑狭窄较重,使用覆膜支架扩张狭窄段,术后动态复查,无明显肢体缺血坏死。术后患者出现头晕、头痛,查体:右侧肢体肌力正常,病理征阴性,双侧肢体肌力正常。完善头颅磁共振成像示(图2D):双侧额、顶、枕叶及小 脑多发脑梗死(急性-亚急性)。出院时利伐沙班调整为华法林3 mg、每日1次,国际标准化比值(international normalized ratio,INR)1.91。
出院后2个月,患者服用氯吡格雷(75 mg、每日1次)及华法林(3 mg、每日1次),间断鼻出血,华法林剂量为调整2.25~2.75 mg、每日1次(INR波动在1.5~1.9之间),期间复查超声心动图提示左心室壁节段性运动异常,左心房内径45~56 mm,未再发生血栓栓塞事件。
2 讨论
心房颤动最严重的并发症之一是体循环血栓栓塞,最常见的是脑栓塞,其次为股动脉和内脏(脾、肾和肠系膜)动脉栓塞,相比而言,引起冠状动脉栓塞比较罕见[1]。本例患者心房颤动病史5年余,突发胸痛,伴随心肌酶升高入院。本病例报道了由于血栓栓塞导致心肌梗死、下肢动脉栓塞、脑栓塞等多系统栓塞。
心肌梗死主要病理生理是冠状动脉易损斑块破裂继发血栓形成导致管腔闭塞。1856年Vichrow首先发现了另外一种也可引起急性心肌梗死的病因——冠状动脉栓塞,既往研究显示,在心肌梗死患者中冠状动脉栓塞占2.9%[2],在急性ST段抬高型心肌梗死中占4.3%[3]。既往1 232例ST段抬高型心肌梗死患者中,有53例患者被确定为冠状动脉栓塞,其中12例(22.6%)多部位冠状动脉栓塞和9例冠状动脉外其他部位栓塞,且53例患者中有28.3%的患者有心房颤动[4]。该患者既往心房颤动病史,CHA2DS2-VASc评分3分,HAS-BLED评分2分。经综合评估,该患者血栓风险高,患者胸痛为主要表现,结合心肌酶谱的动态演变,其急性下壁心肌梗死诊断明确,急诊冠状动脉造影可见右冠状动脉远端处存在大量血栓,冠状动脉造影显示血栓抽吸后为正常血管。急性冠状动脉综合征的主要发病机制是斑块破裂/侵蚀基础上继发原位血栓形成,但患者冠状动脉造影未见明显狭窄及斑块,则高度提示血栓栓塞。该患者入院后超声心动图提示左心房云雾状改变,血流淤滞,考虑心房颤动血栓脱落致右冠状动脉远端栓塞所致。但要真正确认有无斑块不稳定征象,需要腔内影像学检查,因为造影无法有效识别斑块破裂/侵蚀征象,由于技术设备限制,缺乏腔内影像学的证据。对于冠状动脉栓塞,2015年Shibata等[2]提出了冠状动脉栓塞的诊断标准,本例患者符合2项主要诊断标准:(1)冠状动脉造影显示血栓栓塞,但无动脉粥样硬化证据;(2)冠状动脉多处栓塞。既往文献描述冠状动脉栓塞的典型征象为冠状动脉内球形充盈缺损、骑跨性血栓,但事实上血栓的影像学形态并无特征性,临床上无法据此区分血栓栓塞和血栓形成[4]。在斑块破裂基础上血栓形成具备血管壁损伤、斑块局部释放致凝性物质、血流淤滞三大条件,而血栓栓塞只有血流淤滞一个条件,基于上述认识,考虑心房颤动导致血栓栓塞的诊断[5]。冠状动脉栓塞和动脉粥样硬化导致的心肌梗死在治疗上有相同的方面,但重要的是识别冠状动脉栓塞患者,因为无冠状动脉斑块破裂而导致管腔狭窄,血栓抽吸将成为这类患者治疗首选[6]。该患者血栓抽吸后复查造影示冠状动脉病变处血管壁光滑,未见明显斑块形成,血栓抽吸是冠状动脉栓塞最常用的治疗办法之一。Shibata等[2]的研究显示,血栓栓塞(coronary thromboembolism,CTE)组30 d心血管死亡率稍低于非CTE组,但长期预后较差,5年血栓栓塞事件发生率为10.4%,5年主要不良心脑血管事件发生率27.1%,凸显出长期充分抗凝治疗的重要性。
既往研究显示,两个部位以上的血栓栓塞发生率为0.06%[7]。该患者短期内(10 d)发生多部位动脉栓塞,且症状严重。该患者右下肢疼痛急性起病,经CT血管造影检查,结合心房颤动病史,临床诊断急性双下肢动脉栓塞并血栓形成诊断明确,存在急诊介入治疗指征。治疗过程中发现右侧腘动脉血栓,远端代偿较差,故右下肢缺血症状明显。左侧股动脉狭窄,存在慢性闭塞侧支代偿良好,而急性缺血表现不明显;积极行“血栓抽吸+球囊扩张成形术+支架置入术”治疗。既往研究显示,介入治疗对于急性下肢动脉栓塞效果显著,可根据病变性质采用不同的治疗手段,心房颤动栓子堵塞急性血栓形成,导管抽吸新鲜血栓效果显著,尽早开通闭塞血管恢复足部血液供应,减少再灌注损伤带来的危害[8-9]。心房颤动患者发生脑栓塞,启用抗凝药物的时机取决于脑卒中严重程度,研究表明,发生脑梗死的心房颤动患者,早期启动抗凝治疗,不仅降低了再次脑卒中风险,而且也不会增加出血风险,在随访中,早期抗凝组较晚期抗凝组主要终点事件发生率降低了1.2%(2.9%比4.1%),再次复发缺血性脑卒中比例也较低(1.4%比2.5%)[10]。本例患者为短暂性脑缺血,术后启用抗凝药物(依诺肝素0.4 ml、每日2次)。
综上,心房颤动对于潜在高血栓风险患者,早期制定诊疗方案和随访显得尤为重要。该患者出院后口服华法林及氯吡格雷,随访至今未再发生栓塞事件。从本病例认识到心房颤动的管理,应该着眼于预防心房颤动的整体危害,对血栓栓塞高危患者规范抗凝治疗尤为重要。早期导管消融有助于恢复和维持窦性节律,缓解症状。对存在抗凝禁忌或抗凝治疗期间仍发生血栓栓塞事件的患者,左心耳封堵可有效预防脑卒中[11-12],提高患者的生活质量,使患者获益。
利益冲突 所有作者均声明不存在利益冲突
