神经外科手术治疗大面积脑梗死的效果分析
2024-05-08潘兆全
潘兆全
(沂南县人民医院,山东 临沂 276300)
脑梗死主要指脑组织缺血、缺氧而引起的疾病。在脑卒中群体中,脑梗死患者约占80%[1]。其中急性大面积脑梗死具有发病急、进展迅速、病情危重等特点,可对患者的生命安全产生极大威胁。对急性大面积脑梗死患者进行传统内科治疗疗效欠佳,患者死亡率高达76%。近些年,临床采取神经外科手术治疗急性大面积脑梗死,获得了理想疗效[2]。本研究以2022 年1 月至2023 年8月本院收治的74 例大面积脑梗死患者作为研究对象,分析神经外科手术治疗大面积脑梗死的效果,报道如下。
1 资料与方法
1.1 一般资料
选取2022 年1 月至2023 年8 月本院收治的74 例大面积脑梗死患者作为研究对象,以随机数表法分组,分为药物参照组(37 例,药物保守治疗)和手术观察组(37例,神经外科手术治疗)。药物参照组中男、女分别有21 例、16 例,年龄45 ~78(61.29±3.67)岁,发病时间6 ~30(17.52±2.18)h。手术观察组中男、女分别有23 例、14 例,年龄44 ~78(61.08±3.59)岁,发病时间5 ~30(17.46±2.04)h。两组一般资料差异较小(P>0.05),有可比性。纳入标准:与大面积脑梗死的临床诊断相符;具备完整的临床资料;入院时处于昏迷状态;患者家属对研究知情,并在“知情协议”上签字。排除标准:存在其他严重的器官功能不全;存在免疫功能障碍;中途转院或退出研究。
1.2 方法
1.2.1 药物参照组 予药物保守治疗(尼莫地平、丹参注射液等),以加快细胞代谢速度,促进微循环,改善脑部血液循环,缓解脑部水肿。此外,临床医师还应结合患者的实际病情,给予溶栓等治疗。
1.2.2 手术观察组 予神经外科手术治疗,术式选择去骨瓣减压术,操作如下:气管插管全身麻醉,取仰卧位。入路:患侧额颞顶枕部,切口起始点:颧弓上耳屏前1 cm 位置,在耳郭上往后延展,直至顶骨正中线,随后沿中线持续前进,在前额发际下终止,顶部骨瓣侧开中线(1~2 cm),骨窗与颅底尽量相近,骨瓣直径12 ~15 cm。在骨窗缘对硬脑膜进行悬吊,去除骨瓣,将硬脑膜以放射状剪开,可看到缺血水肿组织(向外膨出),沿脑表面(或脑沟血管边缘)将蛛网膜撕开,不做内减压,缝合硬膜边缘和颞肌顶端,使颞肌盖在脑组织表面。对切口进行常规缝合,对于术后短期内无法苏醒者,需开展气管切开术,以维持患者呼吸通畅。术后将患者从手术室转出,送至神经外科ICU,复查CT,待患者意识恢复或各项体征稳定后转入普通病房继续治疗、护理;以患者病情为依据,给予抗生素治疗,预防感染;术后协助患者取头高位,静滴甘露醇(20%)250 mL,2 ~3 次/d,进行脱水降颅内压治疗,期间定期检测患者的肝、肾功能;为患者提供营养神经药物,以营养脑神经,增加脑部供血、供氧,促进患者恢复;维持患者血压的稳定,避免因血压过高引起脑组织缺血再灌注损伤或脑出血,同时也要避免因血压过低引起继发性脑梗死。
1.3 观察指标
(1)分别于治疗前、治疗后3 d、治疗后7 d 用格拉斯哥昏迷评分法(GCS)对患者的意识状态展开评估,满 分15 分,低 于9 分、9 ~11 分、12 ~14 分、15 分依次表示昏迷、中度意识障碍、轻度意识障碍、意识清醒。(2)对比两组患者治疗前后的神经功能指标,包括神经元特异性烯醇化酶(NSE)、中枢神经特异性蛋白(S100-β)、甘露糖结合蛋白(MBP)、胶质纤维酸性蛋白(GFAP)。(3)比较两组患者治疗前后的梗死面积。(4)以GCS 评分法评估两组患者的临床疗效,将疗效分为恢复(生活能力恢复或可自理,GCS 评分8 ~12分)、中残(生活部分可自理,运动、认知功能等轻微障碍,GCS 评分6 ~7 分)、重残(生活不能自理,运动、认知功能等严重障碍,GCS 评分4 ~5 分)、植物人(存在呼吸、心跳,无意识,GCS 评分1 ~3 分)、死亡5个维度。临床总有效率=恢复例数/总例数×100%。
1.4 统计学处理
2 结果
2.1 两组GCS 评分比较
两组GCS 评分对比,治疗前差异较小(P>0.05),治疗后3 d、7 d手术观察组均较药物参照组高(P<0.05)。详见表1。
表1 两组GCS 评分比较(分,±s)
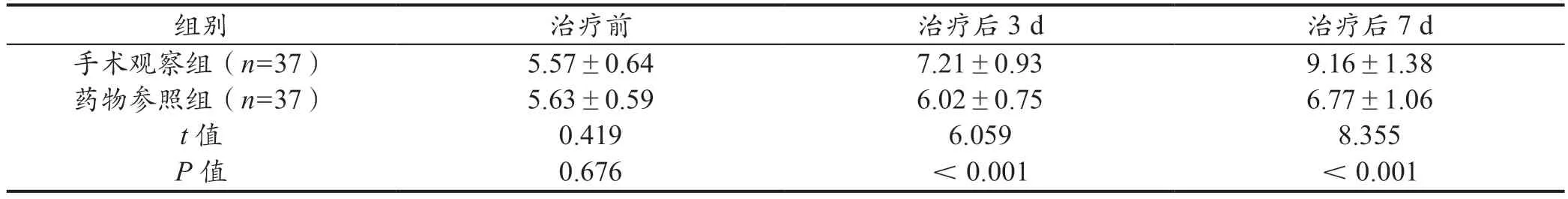
表1 两组GCS 评分比较(分,±s)
组别 治疗前 治疗后3 d 治疗后7 d手术观察组(n=37) 5.57±0.64 7.21±0.93 9.16±1.38药物参照组(n=37) 5.63±0.59 6.02±0.75 6.77±1.06 t 值 0.419 6.059 8.355 P 值 0.676 <0.001 <0.001
2.2 两组神经功能指标比较
两组NSE、S100-β、MBP、GFAP 水平对比,治疗前差异较小(P>0.05),治疗后手术观察组均较药物参照组低(P<0.05)。详见表2。
表2 两组神经功能指标比较(±s)
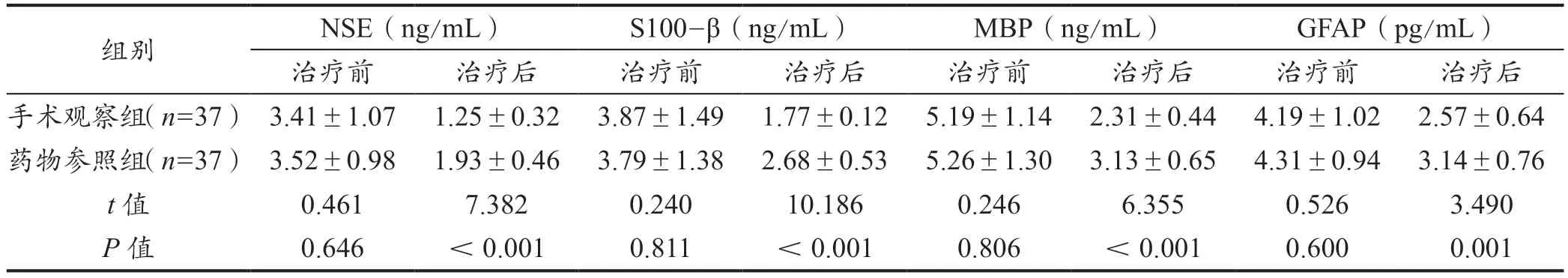
表2 两组神经功能指标比较(±s)
组别 NSE(ng/mL) S100-β(ng/mL) MBP(ng/mL) GFAP(pg/mL)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后手术观察组(n=37) 3.41±1.07 1.25±0.32 3.87±1.49 1.77±0.12 5.19±1.14 2.31±0.44 4.19±1.02 2.57±0.64药物参照组(n=37) 3.52±0.98 1.93±0.46 3.79±1.38 2.68±0.53 5.26±1.30 3.13±0.65 4.31±0.94 3.14±0.76 t 值 0.461 7.382 0.240 10.186 0.246 6.355 0.526 3.490 P 值 0.646 <0.001 0.811 <0.001 0.806 <0.001 0.600 0.001
2.3 两组梗死面积比较
治疗前,手术观察组梗死面积(78.95±4.39)mm2,药物参照组梗死面积(79.31±4.17)mm2,组间差异较小(P>0.05);治疗后7 d,手术观察组梗死面积(23.42±3.05)mm2,药物参照组梗死面积(53.19±3.46)mm2,组间差异显著(P<0.05)。
2.4 两组临床疗效比较
手术观察组临床总有效率为94.59%(35/37),其中恢复、中残、重残分别有35 例、1 例、1 例;药物参照组临床总有效率为64.86%(24/37),其中恢复、中残、重残、植物人、死亡分别有24 例、6 例、5 例、1 例、1 例。手术观察组临床总有效率较药物参照组高(P<0.05)。
3 讨论
急性大面积脑梗为临床急危重症,患者发病后会出现偏瘫、凝视麻痹、意识障碍、头痛等表现,且病情呈进行性恶化。大面积脑梗死患者发病后会导致局部脑组织缺氧、缺血、软化坏死,产生水肿,使颅内压升高,随病情发展,会增加脑疝发生风险,可致死。研究指出,在大面积脑梗死患者中,脑疝发病率15%~20%,此类患者的死亡率高达80%,即使及时抢救成功得以存活,患者也多为重残或植物状态[3]。从影像学层面分析,大面积脑梗死当下并无统一标准,部分专家、学者认为,MRI 或CT 检查若发现大脑中动脉(MCA)供血区(大脑半球3/5)或MCA、大脑前动脉(ACA)供血区梗死面积直径不低于4.0 cm,或梗死波及范围超过两个脑叶者即可诊断为大面积脑梗死。在治疗方面,以往针对大面积脑梗死主要采用内科保守治疗,以脱水降颅内压为主,首选脱水剂为20%甘露醇,但需要控制甘露醇的用量,以防引起肾功能损害。临床实践证实,脱水药物虽然可在一定程度上缓解大面积脑梗死患者的病情,但难以从根本上使脑水肿引起的颅内压增高、中线移位等得到有效改善,脑疝的发生率仍较高,患者的死亡率高达76%[4]。因此,对于此类患者,在常规内科治疗的基础上,进行减压性手术治疗是十分必要的。
去骨瓣减压术以手术形式去除大范围颅骨,能够显著降低颅内压,解除组织水肿对邻近脑组织产生的挤压,恢复脑组织血供,防止缺血半暗带产生继发性坏死,以免病灶持续增大及水肿程度加重,防止缺血性脑水肿陷入恶性循环,避免脑疝的出现及进展,从而达到提升患者存活率、改善患者神经功能的目的。一些专家、学者认为,去除大骨瓣可使颅内压降低,使脑干受压的情况得到极大缓解,恢复脑组织正常的血液循环,并且也有助于侧支循环的建立,改善患者的神经功能[5]。笔者在研究中发现去骨瓣减压术适用于以下几类患者:(1)颅内压升高明显,经利尿、脱水等治疗后颅内压下降不明显,意识障碍进行性加重或发生脑疝者;(2)错过动脉溶栓时机者;(3)肢体功能障碍、意识障碍进行性加重者[6];(4)头颅CT检查显示大面积脑梗死且并发脑水肿,压迫基底池,中线结构向对侧移动5 mm 以上者;(5)CT检查出现失代偿表现,或CT 复查结果显示梗死范围增大或伴出血者[7];(6)年龄小于70 岁且合并其他严重器官功能障碍者。本研究所选手术观察组患者均是在内科保守治疗效果欠佳的情况下开展神经外科手术治疗。标准外伤去骨瓣开颅减压术的提出者为Becker 教授(美国加州大学),此术式是在1998 后才逐渐用于我国临床治疗中。此术式可有效降低颅内压,且安全性较高,在挽救脑梗死患者生命方面效果显著[8]。临床应用时,医师常规做额颞顶枕部问号状切口,以颧弓上耳屏前1 cm 处为切口起始点,在耳郭上向后延伸,到顶骨正中线,随后沿中线持续前进,在前额发际下终止,顶部骨瓣旁开中线1 ~2 cm,骨窗要尽量靠近颅底,以充分减轻对脑干造成的压迫;将蝶骨嵴咬低,去除骨瓣,形成12 cm×15 cm的骨窗,将硬脑膜以放射状剪开。鉴于现阶段术中尚不具备确定缺血坏死区、半暗带的有效方法,且运用去骨瓣开颅减压术可使患者颅内压得到快速降低,消除脑疝对患者生命造成的威胁,因此大部分学者认为可采取将硬膜边缘和颞肌顶端减张缝合,使脑皮质表面直接被颞肌覆盖的方式以充分减压,这也为未来颞肌与梗死脑皮质间构建侧支循环创造了可能。术后应以患者实际情况为依据,进行针对性治疗,必要时切开气管,以维持患者呼吸通畅[9]。乔全德[10]以48 例重型颅脑外伤侧裂区损伤并大面积脑梗死患者为研究对象,随机分为药物参照组(24 例,保守治疗)、手术观察组(24 例,神经外科手术治疗)。研究发现,手术观察组治疗成功率比药物参照组更高,植物生存率、致残率、死亡率比药物参照组更低。由此可知,对重型颅脑外伤侧裂区损伤并大面积脑梗死患者实施神经外科手术疗效确切,有助于降低患者残疾率、死亡率。这与本研究结果基本相同。本研究中,治疗后3 d、7 d 手术观察组GCS 评分均较药物参照组高(P<0.05),可见将神经外科手术应用于大面积脑梗死患者的治疗中有助于改善患者的意识状态;本研究中,手术观察组治疗后的NSE、S100-β、MBP、GFAP 的水平均比药物参照组低,提示对大面积脑梗死患者进行神经外科手术可改善神经功能;本研究中,治疗后7 d 手术观察组梗死面积比药物参照组小,可见将神经外科手术应用于大面积脑梗死患者的治疗中有助于减少梗死面积;本研究中,手术观察组临床总有效率为94.59%,比药物参照组64.86%高,提示对大面积脑梗死患者进行神经外科手术疗效好。
综上所述,对大面积脑梗死患者进行神经外科手术疗效确切,有助于改善患者的神经功能,减小梗死面积,促进患者身体机能的恢复,改善预后,值得推广。
