易误诊为蛛网膜下腔出血的CT 征象分析
2024-04-30阚文浩
阚文浩
(监利市人民医院放射科 湖北 荆州 433300)
在颅脑CT检查中,诊断蛛网膜下腔出血(subarachnoid hemorrhage,SAH)并不难,当颅脑中的部分脑池、脑沟及蛛网膜下间隙出现高密度影时,即可诊断,但是2022 年1 月—12 月期间,我科CT 诊断过程中发现5 例类似蛛网膜下腔出血的病例,因医生观察不仔细很易误诊为蛛网膜下腔出血,现作如下分析。
1 资料与方法
1.1 一般资料
本组5 例患者中,男3 例,女2 例;年龄31 ~73 岁,CT 检查均可见颅内脑沟、脑池及蛛网膜下间隙区域高密度影后入院,入院后详细资料见表1。

表1 易误诊SAH 的临床资料
1.2 方法
5 例患者均行颅脑CT 平扫检查,其中1 例同时行CT 增强扫描,1 例另行颅脑MRI 平扫。CT 检查采用Philips Brilliance 16 排螺旋CT 机或SIEMENS 64 层螺旋CT 机,扫描参数:电压120 kV,电流150 ~350 mA,容积扫描,重建层厚5 mm 或6 mm,层距5 mm;增强扫描经肘静脉注入对比剂碘帕醇370 mgI/mL,注射速率2.5 mL/s。MRI检查使用GE 1.5T扫描仪,头部线圈,常规T1WI 采用FFE 序列,T2WI 采用TSE、FLAIR 序列,均行横断位成像。
1.3 图像分析
从影像存储系统(PACS)调取上述5例患者图像资料,由2 名副主任放射医师阅片,着重观察颅内脑池、脑沟内有无高密度影以及周围脑实质密度是否降低,还有脑沟、脑池旁血管密度的情况,分析、诊断意见达成一致为有效。
2 结果
5 例易误诊SAH 病例中,CT 表现为两种类型,一类有呼吸困难或心肺骤停所致的缺氧史,为脑实质密度弥漫性降低,其内脑沟、脑池较狭小呈相对高密度影,且分布较对称,CT 增强后脑沟、池显示的相对高密度影明显强化(图1、图2),如本组中的2、4、5 号患者属于此类,诊断为酒精、农药和未知病因的缺氧性脑病;另一类实验室血常规检查中红细胞及血红蛋白指数升高,为脑沟、脑池内旁血管密度增高,而脑沟、脑池密度仍呈脑脊液样密度影,两者伴随,MRI 检查T2FLAIR 所示脑沟、脑池高密度区未见明显高信号影(图3),如本组中的1、3 号患者属于此类。
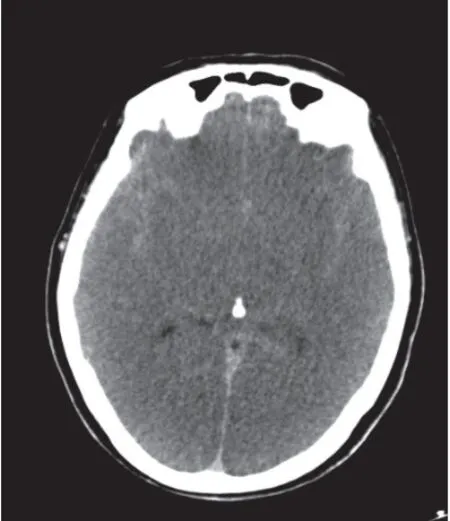
图1 农药中毒后缺氧性脑病

图2 未知病因缺氧性脑病
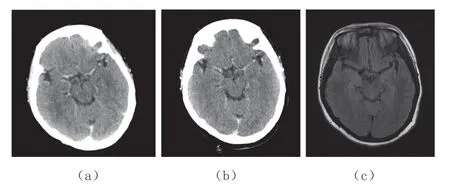
图3 颅脑红细胞增多症
3 讨论
SAH 是临床最危重的急诊之一,具有致死率高、致残率高等特点,因此及时鉴别、准确诊断SAH 对临床意义重大。一般SAH 在CT 表现上脑沟、脑池及蛛网膜下间隙的密度升高,常常为附近动脉瘤、畸形血管破裂及邻近血管创伤后血液流入其间所致[1-2]。本组非SAH 病例容易误诊为SAH,两者CT 表现非常相似,均为脑沟、脑池及蛛网膜下腔区域可见铸、条形高密度影,如不仔细甄别,容易诊断为SAH,而患者颅内并无出血症,会给后期治疗带来不必要的麻烦。实际上本组易误诊SAH分两类情况,一是由于作为背景的脑实质密度降低,而使得其间脑池、脑沟及蛛网膜下间隙呈现相对高密度影,Avrahami 等[3]1998 年把发现这种类似SAH 的征象,经腰穿或尸检证实并无SAH,称为假性蛛网膜下腔出血征(pseudo-subarachnoid hemorrhage,P-SAH);二是由于单位容积外周血中红细胞、血红蛋白含量的计数高于正常,而使得脑表面、脑池、脑沟内血管常呈高密度影,有报道称为颅脑红细胞增多症[4]。
本组P-SAH 病例中,由于酒精中毒、农药中毒及一些不明原因造成的缺氧性脑病,临床均表现为弥漫性脑水肿,普遍认为重度脑水肿时脑实质密度降低,从而导致脑实质与基底池、蛛网膜下腔之间的密度对比增加,而且在CT 图像上主要体现在基底池、外侧裂池相对于邻近脑实质区域的高密度征,这与本组病例所见的区域基本一致[5]。另外Yuzawa 等[6]研究指出P-SAH 并非真正出血,脑沟、脑池区域中高密度CT 值理论上一般不超过真性出血密度影的CT 值,同时这也被作为真性SAH 的一重要鉴别点;另外通过本组病例还发现脑沟、脑池区域中呈现的高密度影比真性SAH 所见脑沟、脑池要缩小,而且分布比较对称,增强后强化更显著,掌握这些,在鉴别真假性SAH 时也能起到一定的作用。
本组红细胞增多症病例中,根据临床分型属于绝对性红细胞增多症中的继发性红细胞增多症,也叫高原红细胞增多症,可能是由于组织长期缺氧,机体促红细胞生成素分泌增多,从而使得血液黏稠度显著增加,一方面导致单位体积外周血中红细胞数量、血红蛋白浓度超出正常范围[7-8];另一方面红细胞大量增殖,会造成全身多个器官、系统的损害,尤其是脑和心脏,表现为呼吸困难、心悸和头痛等[9]。同时有研究表明,血液成分中影响CT 值的主要成分是蛋白质和红细胞,而红细胞是影响血液CT 值的主要因素,红细胞计数及血红蛋白含量越高,就导致脑表面、脑沟、脑池内血液密度增高,则容易误诊SAH 或误为增强扫描。但是由于脑沟、脑池及蛛网膜下间隙与软脑膜小血管虽紧贴且仍有空间,因此就造成线状高密度血管影旁可见蛛网膜下腔脑脊液低密度影[10-11]。本组2 例红细胞增多症CT 表现正是如此,同时也是与SAH 鉴别的要点,SAH 中脑沟、脑池及蛛网膜下腔高密度影旁是没有脑脊液样低密度影伴随的,甚至还有部分病例可见脑室系统积血。
以上可以看出,两种易误诊类似SAH 的病例,实际上都与缺氧有关,一种是短期紧急状态下的缺氧,一种是长期状态下的缺氧,但因其发病机制而引起的CT征象的不同,前者为弥漫性脑水肿背景下相对高密度影,后者为脑沟、脑池旁血管区高密度影,形似而神不似,因此后者也被称为一种广义上的P-SAH,同时也有报道指出P-SAH 并非只有这两种类型,如脑膜炎就被当作SAH 误诊过,表现为脑沟、脑池区域多发高密度影[12-13]。所以当CT 平扫发现脑沟、脑池区域内高密度影,应根据临床及影像上仔细分析鉴别:(1)典型的SAH 症状有头痛或脑膜刺激征,如无此症状,应结合临床及相关实验室检查(腰穿检查)排除是否误诊;(2)由于SAH 大多数原因为动静脉畸形或动脉瘤引起,而且CTA 既能诊断SAH 又能同时进行病因的诊断,因此CTA 检查可作为排除SAH 的参考[14];(3)由于SAH 超过2 周后基本可以吸收或者部分吸收,因此有效复查CT,观察高密度影无变化,有时也可排除SAH。总之,为减少误诊,要对临床资料进行全面综合分析,结合病情发展变化,根据影像进行鉴别诊断,做到及时会诊,充分利用颅脑CT、MRI,甚至腰穿及CTA 等检查,尽早明确诊断,避免误诊,快速做出正确诊断及治疗。
综上所述,易误诊蛛网膜下腔出血的CT 表现常包括:(1)由于作为背景的脑实质密度降低,而使脑沟、脑池呈相对高密度影,但其密度、大小值均要小于真性SAH 中的脑沟、脑池的密度、大小值;(2)由于缺氧、炎性病变等一些因素造成的脑沟、脑池旁的血管高密度影,在复查中出现的持续时间明显长于真性SAH(如未对症处理会一直出现此征象),另外其旁部分可见相伴随的低密度脑沟影;(3)易误诊蛛网膜下腔出血在CT中的高密度影一般分布较对称,增强后明显强化,这点有别于真性SAH。另外易误诊蛛网膜下腔出血的临床表现除了部分有头痛及脑膜刺激征外,大部分都有缺氧史、意识丧失甚至昏迷史,包含病例除了缺氧或中毒性脑病、红细胞增多症外,还有一些文献报道的脑膜炎等病例,因此正确认识这些类似蛛网膜下腔出血的CT 征象、临床表现及其与真性蛛网膜下腔出血的鉴别诊断,对临床及早区分蛛网膜下腔出血而快速诊断治疗起到一定的关键作用。
