超声诊断子宫瘢痕妊娠分型准确性及对临床治疗的指导价值
2024-04-30龙金霞
陈 潇,李 媚,龙金霞,陈 滢
(梧州市工人医院超声医学科 广西 梧州 543000)
子宫瘢痕妊娠(cesarean scar pregnancy,CSP),是指既往有剖宫产史的女性再次发生妊娠时,胚胎或受精卵附着在以往剖宫产切口瘢痕的部位,其属于异位妊娠之一,较为少见[1]。CSP 一旦形成,若是不经过有效的处理,随着孕周不断增加,会导致受精卵与子宫肌层之间发生粘连,甚至会植入到子宫肌层中,可引发子宫破裂、子宫大出血等风险,严重威胁到患者的生命安全[2]。因此对于该疾病进行准确的诊断极为关键,以便尽早采取治疗干预。如今临床上超声检查已经实现了广泛的普及,对于CSP 采取经阴道彩色多普勒超声(transvaginal sonography,TVS)检查具有一定的优势,比如探头扫描视角大、超声图像更清晰等,且在TVS 检查中还能够直接观察孕囊及周边血流信号,因此其在临床上作为CSP诊断的重要手段[3]。本研究旨在对经病理检查确诊为CSP 的70 例患者的TVS 检查结果进行分析,探讨TVS诊断的准确性,为CSP 的早期诊断、尽早治疗提供有效的依据。
1 资料与方法
1.1 一般资料
选择2021 年12 月—2023 年12 月梧州市工人医院收治的可疑CSP 患者70 例。全部患者年龄24 ~41 岁,平均(32.58±3.15)岁;人绒毛膜促性腺激素(HCG)水平21 158.64 ~45 248.49 mU/mL,平均(34 451.55±8 426.58)mU/mL;停经天数33 ~78 天,平均(56.41±5.85)天;剖宫产次数中有51 例1 次,有16 例2 次,有3 例3 次;距上次剖宫产术时间为1.67 ~5.37 年,平均(2.63±0.35)年;剖宫产切口类型中有59 例横段切口,有11 例竖段切口。
纳入标准:(1)孕周≤12 周;(2)伴有不规则阴道出血和(或)腹痛;(3)属剖宫产术后再次妊娠;(4)符合CSP 相关诊断标准,HCG 呈阳性或弱阳性,临床诊断疑似CSP[4];(5)全部患者均知晓并同意参与本研究。排除标准:(1)合并重要器官功能性障碍者;(2)合并妇科肿瘤患者;(3)临床资料不完整者。
1.2 方法
1.2.1 检查方法 采用飞利浦EPIQS 彩色超声诊断仪,开展TVS 检查,检查前叮嘱患者排空膀胱,探头频率设置为(6 ~10)MHz,在探头上套上一次性安全套,在检查中帮助患者取膀胱截石位,在安全套包裹的探头上涂上耦合剂,从患者阴道置入探头,注意操作过程中要缓慢轻柔,避免给患者造成剧烈疼痛。将探头深入患者阴道前穹隆或者后穹隆处,仔细观察是否有孕囊,对于有孕囊的,记录孕囊大小、位置、胎心搏动、包块大小以及胎芽情况,并重点探查剖宫产切口瘢痕位置,观察血流分布情况、周围回声情况等。
1.2.2 TVS 诊断标准 在CSP 的诊断中,TVS 诊断标准如下:(1)宫颈管、宫腔内无孕囊;(2)孕囊位于子宫峡部的前壁;(3)子宫前壁下段肌层厚度出现变化,出现变薄的征象,或是出现中断的情况;(4)孕囊内部有丰富的血流信号,和(或)孕囊周围组织有血流信号[5]。
1.2.3 CSP 分型标准 孕囊着床于切口瘢痕部位,子宫前壁肌层变薄,瘢痕位置出现了滋养层,影响到血流信号,则为“Ⅰ型”;部分孕囊着床于切口瘢痕位置,且向着宫腔方向进行生长,子宫前壁肌层厚度<3 mm,则为“Ⅱ型”;孕囊完全着床于瘢痕部位,且向着膀胱方向突出,观察到子宫肌层变薄至<3 mm,或是发生缺失,则为“Ⅲ型”[6]。
1.2.3 治疗方法 根据不同CSP 分型,以选择不同基础的治疗方法,治疗方案1:子宫动脉栓塞术(UAE)+宫腔镜下瘢痕妊娠病灶清除术,治疗方案2:方案1+腹腔镜子宫瘢痕修补术,在治疗后评估治疗效果。
1.3 观察指标
(1)病理检查结果作为诊断的“金标准”,统计TVS 检查的准确率、灵敏度、特异度、阳性预测值以及阴性预测值。(2)观察CSP 不同分型的超声图像特征。(3)记录不同分型的CSP 患者的治疗方案。(4)评估治疗效果:于治疗前后检测HCG 水平,通过超声检查并记录前壁下段肌层厚度,测量阻力指数(resistance index,RI)。
1.4 统计学方法
采用SPSS 25.0 统计软件处理数据。符合正态分布的计量资料以均数±标准差(± s)表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验;一致性采用Kappa检验,Kappa值≥0.75 表示一致性良好,0.4 ~<0.75 表示一致性尚可,<0.4 则表示一致性较差。以P<0.05 代表差异有统计学意义。
2 结果
2.1 TVS 检查与病理结果比较
病理结果CSP 患者66 例,非CSP 4 例;TVS 检查结果为准确率95.71%(67/70),灵敏度96.97%(64/66),特异度75.00%(3/4),阳性预测值98.46%(64/65)、阴性预测值60.00%(3/5),与病理结果比较一致性尚可(Kappa值=0.644),见表1。
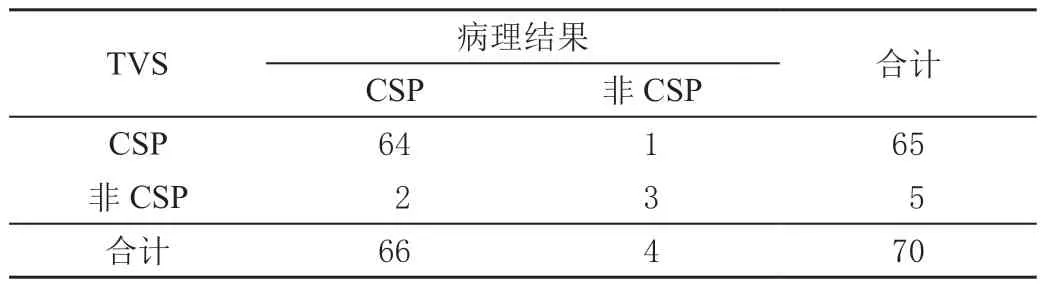
表1 病理与TVS 检查结果对比 单位:例
2.2 不同类型CSP 的超声图像特征比较
三种分型的TVS 检查图像特征进行比较,Ⅰ型的子宫前壁下段肌层厚度大于Ⅱ型、Ⅲ型(P<0.05);Ⅰ型的血供丰富率低于Ⅱ型、Ⅲ型(P<0.05);Ⅰ型的绒毛侵入肌层率低于Ⅱ型、Ⅲ型(P<0.05),见表2。

表2 CSP 不同分型的超声图像特征对比
2.3 不同类型CSP 的治疗方式
在治疗方案1 中,Ⅰ型患者实施率高于Ⅱ型、Ⅲ型(P<0.05),在治疗方案2 中,Ⅲ型患者实施率高于Ⅰ型、Ⅲ型(P<0.05),见表3。

表3 CSP 不同分型的治疗方法对比[n(%)]
2.4 治疗效果
治疗后CSP 患者的HCG 低于治疗前,前壁下段肌层厚度大于治疗前,RI 低于治疗前(P<0.05),见表4。
表4 治疗前后相关指标对比(± s)

表4 治疗前后相关指标对比(± s)
治疗时间HCG/(mU·mL-1)前壁下段肌层厚度/mmRI治疗前(n=66) 34 451.55±8 426.583.95±0.860.69±0.21治疗后(n=66) 2 428.64±245.477.35±1.930.49±0.08 t 30.86013.0727.230 P <0.001 <0.001 <0.001
3 讨论
随着剖宫产技术的不断发展,如今临床上越来越多的产妇更加青睐于剖宫产术式。CSP 是剖宫产术后常见的一类并发症,是再次妊娠后胚胎着床于剖宫产切口瘢痕部位的表现[7]。由于再次妊娠后发生的CSP,在早期无特殊的症状表现,因此临床上存在较高的漏诊率、误诊率,会使患者错失最佳的治疗时间,甚至威胁患者的生命[8-9]。所以,进一步提高CSP 的诊断准确性,并尽早地采取有效的治疗手段极为关键。TVS 检查是临床妇产科中常用的超声诊断技术,其具有无创性、视野清晰等优势,在廖晓红等[10]研究中被证实,在CSP 分型及治疗中具有一定的应用价值。
本研究中TVS 检查CSP 中,准确率为95.71%,特异度为75.00%,灵敏度为96.97%,与临床病理检查结果进行比较,一致性尚可,则提示TVS 具有一定的诊断价值,与牛欣荣等[11]研究结果一致。究其原因,考虑是与TVS 检查能够对患者子宫内部情况进行更加直观、清晰的查看有关,不仅能观察到子宫颈、病灶的位置,分析其两者之间的关系,同时还能够更加精确的检测出子宫壁肌层的厚度,以此更有效的提高诊断的准确性,同时为CSP 患者的治疗进行一定的指导[12]。在本组CSP 患者中,按照TVS 诊断标准对其进行分型处理,结果显示,66 例患者中Ⅰ型、Ⅱ型、Ⅲ型分别有20 例、33 例、13 例,分析不同分型患者的超声检查的图像特征可得,Ⅲ型患者的前壁下段肌层厚度最薄、血供最为丰富、绒毛侵入肌层的概率最高,与卓洲义[13]研究结果相同。而张春蓉等[14]也指出,通过TVS 检查,可见肌层厚度薄、周围血流信号丰富、累及肌层程度加深作为CSP 患者的典型图像特征,且随着分型越高,在孕囊及周围能看到更为丰富的血流信号、肌层厚度显示越薄、累及肌层的程度更深。通过对CSP 分型,根据分型情况能为临床后续治疗起到指导作用。Ban 等[15]指出,一旦子宫瘢痕处的肌层变薄,则表明孕囊在瘢痕处深入的程度越大,瘢痕组织的血管信号愈加丰富,则很大程度上增加了患者大出血的风险,因此对CSP 患者治疗的第一原则,就是在保障患者生命安全的同时,有效清除其瘢痕病灶,尽可能地为患者保留子宫组织。本研究中对不同分型患者的治疗情况进行比较,发现Ⅲ型患者采取方案2 治疗的概率最高,而Ⅰ型患者则更多地采取方案1 治疗。两种治疗方案都实施了UAE,是因采取此术式能够有效控制出血量,避免引发大出血的危险,能更好地保障患者的安全,并在此基础上,采取瘢痕病灶清除术以及联合瘢痕修补术,能够使得疤痕组织面积缩小,还能修补子宫缺损之处,极大程度上减小了瘢痕部位再次妊娠的风险[16-17]。本研究评估了治疗效果,发现经过治疗后患者的肌层厚度变厚,且HCG 水平有了明显的下降,RI 也有所降低,与姜中慧等[18]研究结果一致,进一步证实了TVS 在CSP中良好的检查、诊治作用。
综上所述,CSP 患者接受TVS 检查,能够提高对分型诊断的准确率,并且指导治疗方案的选择,同时对于评估患者治疗效果有一定的帮助,具有推广价值。
