多囊卵巢综合征患者血清抗米勒管激素和窦卵泡计数水平与卵巢储备功能下降的相关性
2024-04-29于雪梅
张 瑛,于雪梅,廖 茜,卿 清
(四川绵阳四○四医院妇科,四川 绵阳 621000)
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是一种生殖和代谢功能共存异常的内分泌紊乱综合征[1],主要表现为无或稀发排卵、雄激素水平过高、卵巢多囊样改变等,育龄期女性中发病率高达5%~10%[2]。PCOS还会引发糖尿病、心血管疾病、高血脂甚至子宫内膜癌的发生,严重影响女性的身心健康[3]。PCOS是导致无排卵性不孕的主要原因,约占75%,因此促排卵是治疗PCOS患者使其妊娠的关键[4]。部分PCOS患者会伴有卵巢储备功能减退(decreased ovarian reserve,DOR),主要表现为基础促卵泡素(basal follicle-stimulating hormone,bFSH)水平升高或抗米勒管激素(anti-mullerian hormone,AMH)水平下降[5]。PCOS患者发生DOR的风险高达16.9%,促排卵治疗效果与卵巢的储备功能密切相关[6],因此,筛选能够准确预测和诊断PCOS合并DOR的指标,对于预防、早期治疗及提高促排卵治疗效果至关重要。研究表明,窦卵泡计数(antral follicle count,AFC)水平反映卵巢储备功能、卵巢反应性等,通过超声检查获得,操作简便快捷[7]。PCOS合并DOR患者血清AMH水平明显降低,AMH水平对预测PCOS患者的卵巢储备功能具有较好的预测价值,且灵敏度较高,特异度较好[8]。目前对PCOS患者AMH和AFC水平与DOR发生风险的关联尚不明确,本研究探讨PCOS患者血清AMH和AFC水平与DOR发生风险的相关性,在预防和早期诊断DOR具有重要参考价值。
1 资料与方法
1.1 一般资料
选择2021年8月至2022年8月于四川绵阳四○四医院就诊的173例PCOS患者为研究对象,10 IU/L≤血清卵泡刺激素(follicle-stimulating hormone,FSH)<40 IU/L或雌二醇(estradiol,E2)>80 pg/mL,则诊断为PCOS患者合并DOR,将患者分为非DOR组(128例)和DOR组(45例),纳入标准:①PCOS符合2003年鹿特丹会议中制定的诊断标准[9]:生化高睾酮血症或具有高雄激素临床表现;无排卵或稀发性排卵;卵巢多囊样表现,即超声检查见一侧或双侧的卵巢体积≥10 mL,或存在12个及以上的2~9 mm直径的卵泡,以上3项中符合2项即诊断为POCS;②年龄20~39岁;③临床资料完整。排除标准:①合并甲状腺、肾上腺或高泌乳素血症等内分泌相关疾病;②入院前3个月内服用过影响内分泌的药物;③合并严重肝、肾疾病;④具有酗酒、吸烟等不良嗜好。本研究经四川绵阳四○四医院伦理委员会审核批准同意,所有研究对象及其家属均知情并签署知情同意书。
1.2 研究方法
1.2.1 资料收集
患者入院后,仔细询问患者的年龄、月经情况及病史。测量身高、体重、腰围和臀围,以上指标均重复测量3次取平均值并计算身体质量指数(body mass index,BMI)和腰臀比(waist to hip ratio,WHR),BMI=体重/身高2(kg/m2),WHR=腰围/臀围。
1.2.2 研究指标
所有患者于入组次日清晨抽取空腹静脉血10mL,3 000r/min离心15min,检测生化内分泌相关指标。采用ELISA试剂盒检测患者血清空腹血糖(fasting plasma glucose,FPG)、空腹胰岛素(fasting insulin,FINS)、总胆固醇(total cholesterol,TC)、甘油三酯(triacylglycerol,TG)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)水平、FSH、黄体生成素(luteinizing hormone,LH)、E2、睾酮(testosterone,T)和AMH水平。操作步骤严格按照说明书进行。有性生活史女性于月经周期第2~3天,采用阴道超声检查直径在2~9mm范围内的窦卵泡数目,无性生活史的女性采用直肠超声检查,评估AFC水平。
1.2.3 诊断标准
DOR的诊断标准[10]:①FSH>10IU/L或E2>80pg/mL;②经阴道B超提示双侧卵巢基础都装卵泡数(≥2mm的卵泡)小于5~7个,满足其中之一即可诊断为DOR。本研究中,将10IU/L≤FSH<40IU/L或E2>80pg/mL诊断为PCOS患者合并DOR。
1.3 统计学方法
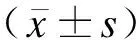
2 结果
2.1 两组患者一般情况比较
DOR组年龄(28.12±5.08)岁,非DOR组年龄(28.35±4.52)岁,差异具有统计学意义(P=0.008)、而两组间BMI、WHR、及血清FPG、FINS、TC、TG、HDL-C、LDL-C水平比较,差异无统计学意义(P>0.05),见表1。
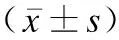
表1 两组患者一般资料及生化指标比较Table 1 Comparison of general data and biochemical indexes between the two groups
2.2 两组患者血清AMH和AFC水平比较
DOR组PCOS患者的血清AMH和AFC水平明显低于非DOR组,差异具有统计学意义(P<0.001),见表2。
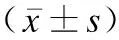
表2 两组患者血清AMH和AFC水平比较Table 2 Comparison of serum AMH and AFC levels between the two groups
2.3 两组患者卵巢功能指标比较
DOR组PCOS患者的血清LH、FSH/LH、E2、LH和T明显高于非DOR组,差异具有统计学意义(P<0.001),见表3。
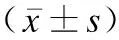
表3 两组患者卵巢功能指标比较Table 3 Comparison of ovarian function indexes between the two groups
2.4 AMH和AFC水平与PCOS合并DOR患者卵巢功能指标的相关性分析
AMH和AFC均与FSH、LH、FSH/LH、E2、T具有相关性(P<0.05),与FSH、FSH/LH、LH、T呈显著负相关,与E2呈显著正相关,见表4。

表4 PCOS患者AMH、AFC水平与卵巢功能指标的相关性分析Table 4 Correlation analysis of AMH,AFC levels and ovarian function indexes in PCOS patients
2.5 列线图模型的构建
基于单因素分析中差异具有统计学意义的因素,建立预测的列线图模型,若PCOS患者年龄为35.1岁,AMH浓度1.0ng/mL、AFC个数为5、FSH浓度18.0IU/mL、LH浓度10.0IU/mL、FSH/LH为1.8、E2浓度为80.0pg/mL、T的浓度为3.0ng/mL,指标评分分别为35、41、25、60、62、18、52、40分,总分值为333分,推断其发生DOR概率为80.82%,见图1。
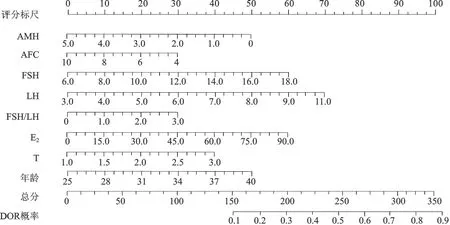
图1 PCOS患者合并DOR的列线图模型Fig.1 The nomogram model for PCOS patients with DOR
2.6 列线图模型预测效能
采用ROC曲线分析显示列线图模型的曲线下面积为0.802(95%CI:0.764~0.840,P<0.001),灵敏度、特异度及约登指数分别为85.42%、74.05%和0.601,具有良好的预测效能,见图2和表5。

图2 ROC曲线分析列线图模型的预测效能Fig.2 ROC curve analysis of the predictive efficiency of the nomogram model

表5 ROC曲线评价模型的预测效能Table 5 The predictive efficiency of the ROC curve evaluation model
2.7 模型准确度及有效性评价
校准曲线结果显示,当事件发生率为37%和83%时,模型预测和观察值完全一致,当事件发生率<37%时,预测风险高估;当事件发生率在37%~83%时,预测风险低估;当事件发生率在83%~100%时,预测风险高估。临床决策曲线结果显示,列线图模型的净获益值较高。列线图模型预测的准确度和有效性良好,见图3。
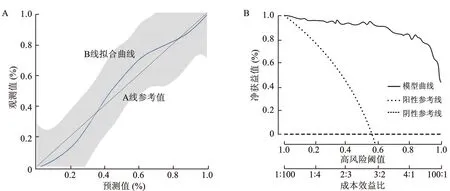
注:A为校准曲线;B为临床决策曲线。图3 列线图模型的准确度和有效性评价Fig.3 Evaluation of accuracy and effectiveness of nomogram model
3 讨论
3.1 PCOS与DOR
PCOS常见于育龄期女性,平均发病率约为5~10%[11],临床表现为肥胖、脱发、多毛、痤疮、单侧或双侧卵巢囊性增生、稀发排卵、月经周期紊乱、不孕等[12]。由于PCOS患者长期内分泌和代谢紊乱,患者多伴随高血脂、糖尿病等心血管疾病,甚至有癌变风险,对女性的身心健康造成严重威胁[12]。卵巢储备功能直接体现女性排卵能力和性激素分泌能力,PCOS患者卵巢内卵母细胞质量下降,存留的卵泡数量减少,会导致DOR的发生,临床表现为过早绝经或生育能力下降[13]。对于有生育需求的PCOS患者,发生DOR会大大降低患者促排卵的治疗效果,降低妊娠成功率[14]。因此,筛选临床上易于检测且灵敏度和特异性较高的指标,用于评估PCOS患者发生DOR的风险,及时进行预防和治疗,能够有效降低PCOS的治疗难度,提高促排卵治疗的有效率和妊娠成功率,具有重要意义。
3.2 AFC与AMH
AFC是用于评估女性卵巢储备情况、卵巢反应性,预测成熟卵泡数,判断体外受精妊娠成功率的有效指标[15]。AFC水平上升,表明较多成熟卵泡形成卵子,妊娠率提高。本研究发现,PCOS合并DOR患者的AFC水平明显降低,说明AFC水平在卵巢功能储备方面具有较高的预测价值[16]。AMH是TGF-β超家族中一员,主要参与卵泡募集、卵泡生长过程,与女性卵巢功能密切相关。生育期女性体内的AMH主要由窦前和窦状卵泡颗粒细胞分泌[17],其能够反映卵泡的质量和数量,预测卵巢储备功能和卵巢反应性能,是重要的临床检测指标[18]。有研究表明,PCOS合并DOR患者血清AMH水平明显低于单纯PCOS患者,PCOS合并DOR患者的AFC水平降低,单个窦卵泡分泌产生的AMH水平也明显降低,从而导致PCOS合并DOR患者血清AMH水平降低[19]。AMH的稳定性较好,不会随着女性月经周期的变化而改变,检测准确性较高[20]。本研究中,DOR组PCOS患者血清AMH水平及AFC水平明显低于非DOR组PCOS患者,表明血清AMH和AFC水平与PCOS患者是否发生DOR相关。
3.3 DOR患者的性激素水平
研究表明,DOR患者的血清FSH水平明显上升,这是由于患者的卵泡数和颗粒细胞数减少,抑制素分泌减少,导致FSH水平上升,FSH是预测卵巢储备功能的重要指标。FSH水平会随着月经周期的改变而变化,预测卵巢储备功能的可靠性降低[21]。FSH、LH、FSH/LH、E2、T是临床上用于预测卵巢储备功能的常见指标,但灵敏度和特异性较低,临床上的应用上存在一定局限性[22]。本研究中,DOR组患者年龄、血清FSH、FSH/LH、LH、E2、T明显高于非DOR组,表明年龄、血清FSH、LH、FSH/LH、E2、T与PCOS患者发生DOR具有明显相关性。有研究表明,DOR患者血清AMH和AFC水平与FSH、LH、FSH/LH、E2、T等反映卵巢储备功能的指标具有明显相关性[23]。有研究[24]指出,随年龄增长,血清脱氢表雄酮水平随之减少,导致卵巢功能下降。此外随着年龄增长,抗氧化物质减少,自由基损伤及端粒缩短,导致卵泡质量降低。本研究中,采用Pearson检验分析PCOS合并DOR患者血清AMH和AFC水平与卵巢储备功能相关指标的相关性。结果显示,AMH、AFC分别与FSH、FSH/LH、LH、T呈明显负相关,与E2呈明显正相关。本研究构建了预测PCOS患者发生DOR风险的列线图模型,并评价其预测效能、准确度及有效性。结果显示,列线图模型预测DOR发生风险的准确度及有效性较好,具有较高预测价值。
综上所述,PCOS患者血清AMH水平和AFC水平与卵巢储备功能相关指标具有明显相关性,与DOR的发生密切相关,对PCOS患者发生DOR有较高的预测价值。
