人工智能视网膜微血管分析在糖尿病并发症中的应用价值
2024-04-25张锐周颖倪文吉黄亚李丹丹金涛钟勇
张锐 周颖 倪文吉 黄亚 李丹丹 金涛 钟勇
中国人民解放军东部战区总医院健康医学科 (南京 210018)
糖尿病是21 世纪主要的公共健康威胁之一,其特征是高血糖状态,长期高血糖状态会对多个器官造成严重损害,包括心脏、肾脏和视网膜[1-2]。据国际糖尿病联合会估计,2021 年约有5.37 亿糖尿病患者,2030 年将增至6.43 亿[3]。糖尿病患者的并发症通常起病隐匿,早期发病时不具有典型的临床特征,经常导致诊断被延迟,从而发生严重并发症甚至致命反应,加重患者和医疗系统的经济负担。此外,有并发症的糖尿病患者的医疗保健成本是没有并发症的患者的2 倍多,因此早期发现糖尿病和相关并发症至关重要,制定具有成本效益的辅助诊断策略是十分必要[4]。视网膜上分布有大量血管,这些血管与全身血管相连,是全身唯一可以通过照相直接观察到的血管,它的健康与否反映了全身血管的健康状态。人工智能(artificial intelligence, AI)辅助眼底照相可以获取更多的视网膜血管量化数据,为研究全身血管状态提供帮助。本研究利用AI 眼底辅助诊断软件探讨视网膜微血管指标在糖尿病视网膜病变(diabetic retinopathy, DR)、糖尿病肾病(diabetic nephropathy,DN)等糖尿病并发症诊断中的应用价值,对糖尿病并发症的提示和辅助诊断提供新的思路。
1 资料与方法
1.1 一般资料选择2022 年1-12 月中国人民解放军东部战区总医院健康医学科和内分泌科门诊305 例受试者作为研究对象,其中男171 例,女134 例,年龄 41 ~ 80 岁,平均57.69 岁,根据患者是否发生DR 和DN 分为健康对照组(n= 119)、糖尿病无DR 组(n= 100)和糖尿病合并DR 组(n= 86),其中糖尿病合并DR组又分为无DN组(n= 50)和并发DN 组(n= 36),见图1。纳入标准:(1)健康对照组受检者符合收缩压≥ 90 mmHg且< 140 mmHg,舒张压 ≥ 60 mmHg且< 90 mmHg、三酰甘油(triglyceride, TG)< 1.7 mmol/L、3.9 mmol/L≤空腹血糖(fasting blood glucose, FBG) < 6.1 mmol/L、餐后2 h血糖(2-hour postprandial blood glucose, 2hPBG) <7.8 mmol/L、4% < 糖化血红蛋白(glycosylated hemoglobin, HbA1c) < 6%;糖尿病患者均为2 型糖尿病患者,诊断符合《中国老年糖尿病诊疗指南(2021年版)》[5]相关标准;DR 符合《我国糖尿病视网膜病变临床诊疗指南(2022 年)》[6];DN 诊断标准符合糖尿病患者的尿白蛋白-肌酐比值(urine albumin to creatinine ratio, UACR)持续升高且> 30 mg/g或估计肾小球滤过率(estimated glomerular filtration rate, eGFR)持续降低且< 60 mL/(min·1.73 m2)[7];(2)自愿参与本次研究;(3)病史资料完整;(4)依从性佳,配合度好。排除标准:(1)临床资料严重不全无法进行分析者;(2)屈光介质混浊导致无法获取清晰眼底照片的受检者,例如角膜白瘢、严重白内障等;(3)急慢性感染、血液系统疾病、肝肾等脏器功能障碍者;(4)有高血压视网膜病变及其他引起视网膜出血的眼底病变者;(5)已行视网膜激光光凝术者;(6)合并恶性肿瘤疾病、严重心脑血管疾病者。
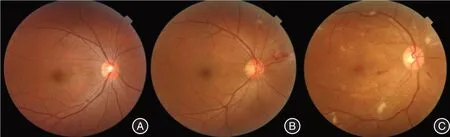
图1 不同组别受试者的眼底照相Fig.1 Fundus photography of subjects from different groups
1.2 研究方法收集所有受试者的性别、年龄、身高、体质量、BMI、收缩压、舒张压、糖尿病病史等。采用黄色促凝胶真空采血管采集受检者清晨空腹静脉血3 mL,并使用全自动生化分析仪检测FBG、2hPBG、HbA1c、TG、总胆固醇(total cholesterol, TC)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol, HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol, LDL-C)、血尿酸(blood uric acid, BUA)、血清肌酐(serum creatinine, SCR)等生化指标,根据肾脏病膳食改良试验(modification of diet in renal disease, MDRD)方程[8]计算eGFR。
1.3 眼底指标测量于暗室中采用日本拓普康TRC-NW400 全自动免散瞳眼底照相机对患者进行双眼眼底图像采集。使用鹰瞳Airdoc 自动分析软件进行眼底血管测量。测量B 区(即距离视盘边缘1/2~1 视盘直径范围内)的4 条视网膜动脉(颞侧上动脉、颞侧下动脉、鼻侧上动脉、鼻侧下动脉)和视网膜静脉(颞侧上静脉、颞侧下静脉、鼻侧上静脉、鼻侧下静脉)直径,如图2 所示。根据测量的血管像素直径,分别得到4 条视网膜动脉和静脉血管实际直径,再通过矫正的Parr-Hubbard公式[9],算出视网膜中央动脉当量(central retinal arteriolar equivalent, CRAE)、视网膜中央静脉当量(central retinal venular equivalent, CRVE)、视网膜动静脉比(arteriole-tovenule ratio, AVR);AI 分析以黄斑为中心的45°范围内视网膜出血总面积(mm2)、出血最大面积(mm2)、出血总个数(n)、渗出总面积(mm2)、渗出最大面积(mm2)及渗出总个数(n)。
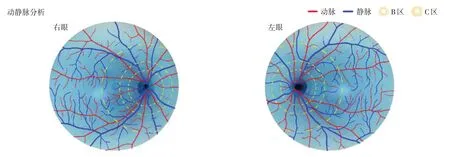
图2 智能图像软件分析视网膜动静脉范围Fig.2 Intelligent image software analysis of retinal arteriovenous range
1.4 统计学方法采用SPSS 26.0 统计软件对所有数据运算处理。计数资料以例(%)表示,各计量资料经正态性及方差齐性检验,符合正态分布计量资料以均数±标准差(±s)表示,两组间差异采用独立样本t检验,多组间差异采用Kruskal-WallisH检验。不符合正态分布的计量资料统计描述采用M(P25,P75)表示,组间比较使用Kruskal-WallisH检验,视网膜微血管病变指标对DN 的影响采用二分类logistic 回归分析。以P< 0.05 为差异有统计学意义。
2 结果
2.1 三组不同人群的一般资料比较本研究共纳入305 例研究对象,根据血糖水平、糖尿病并发症情况分为健康对照组、糖尿病无DR 组、糖尿病并发DR 组。其余各项资料详见表1。
表1 正常对照组、糖尿病无DR 组与糖尿病并发DR 组的一般资料Tab.1 General information of normal control group, diabetes without DR group and diabetes with DR group ±s

表1 正常对照组、糖尿病无DR 组与糖尿病并发DR 组的一般资料Tab.1 General information of normal control group, diabetes without DR group and diabetes with DR group ±s
注:与健康对照组相比,aP < 0.05;与糖尿病无DR组相比,bP < 0.05
项目男性[例(%)]年龄(岁)身高(cm)体质量(kg)BMI(kg/m2)收缩压(mmol/L)舒张压(mmol/L)TC(mmol/L)TG(mmol/L)LDL-C(mmol/L)HDL-C(mmol/L)BUA(μmol/L)SCR(μmol/L)eGFR[mL/min·1.73 m2]P值< 0.001< 0.001< 0.001< 0.001< 0.001< 0.001< 0.001< 0.001< 0.001< 0.001< 0.001< 0.001 0.177 0.564健康对照组(n = 119)57(48.00)46.03 ± 5.31 168.27 ± 0.67 64.51 ± 0.86 22.73 ± 0.20 109.37 ± 0.76 67.92 ± 0.79 4.47 ± 0.05 0.85 ± 0.03 2.22 ± 0.04 1.41 ± 0.03 285.18 ± 4.86 67.96 ± 1.17 102.37 ± 1.26糖尿病无DR组(n = 100)88(88.00)ab 51.02 ± 12.53a 176.67 ± 6.60 75.41 ± 1.27a 25.71 ± 0.46a 129.57 ± 1.96a 78.83 ± 1.22a 4.97 ± 0.11a 2.19 ± 0.17a 2.48 ± 0.09a 1.24 ± 0.03a 387.08 ± 10.32a 72.00 ± 1.60 101.70 ± 1.27糖尿病并发DR组(n = 86)36(42.00)ab 53.42 ± 10.73a 168.08 ± 0.86 70.55 ± 1.21a 24.90 ± 0.32a 126.72 ± 1.867a 78.58 ± 1.13a 5.16 ± 0.16a 2.34 ± 0.20a 2.81 ± 0.11ab 1.18 ± 0.05a 351.51 ± 11.08ab 72.53 ± 3.37 100.04 ± 2.17 F/χ2值32.70 15.641 1.731 29.482 25.451 71.168 45.445 17.431 43.666 17.573 17.160 43.031 1.743 0.574
2.2 三组不同人群的血糖及视网膜血管情况对比经过Kruskal-WallisH检验发现三组中的年龄、FBG、2hPBG、HbA1c、CRAE、AVR 差异均有统计学意义(均P< 0.05),CRVE 差异无统计学意义(P> 0.05)。与健康对照组相比,糖尿病无DR组的FBG、2hPBG、HbA1c水平较高,CRAV、AVR 较低(均P< 0.05),CRVE 差异无统计学意义(P> 0.05);与健康对照组、糖尿病无DR 组相比,糖尿病并发DR 组的FBG、2hPBG 水平较高,CRAV、AVR 较低(均P< 0.05),CRVE 无明显差异(P> 0.05),HbA1c较健康对照组高(P< 0.05),较糖尿病无DR 组低(P< 0.05)。见表2。
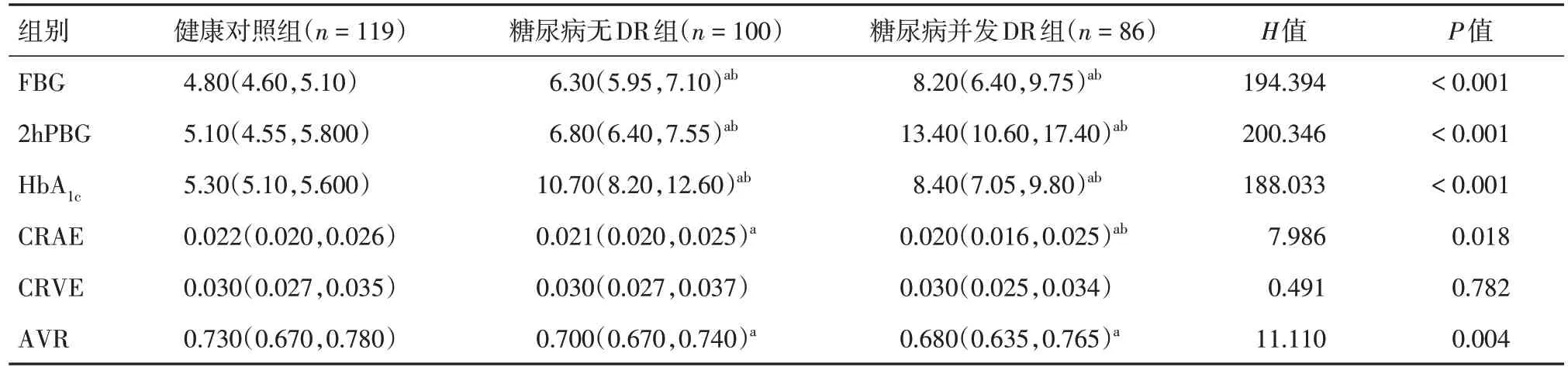
表2 健康对照组、糖尿病无DR 组与糖尿病并发DR 组的相关指标比较Tab.2 Comparison of related indicators between healthy control group, diabetes without DR group and diabetes with DR group M(P25,P75)
2.3 糖尿病无DN 组和糖尿病并发DN 组的视网膜微血管情况对比分析本研究糖尿病并发DR患者86 眼,根据是否并发DN 将其分为两组,糖尿病无DN 组50 例(58%),糖尿病并发DN 组36 例(42%)。两组间经独立样本t检验分析,糖尿病病史、出血总个数、渗出总面积、渗出最大面积及渗出总个数差异有统计学意义(P< 0.05),年龄、CRAE、CRVE、AVR、出血总面积、出血最大面积差异无统计学意义(P> 0.05)。见表3。
表3 86 例糖尿病并发DR 患者视网膜微血管指标按是否并发DN 分组比较Tab.3 Comparison of retinal microvascular indexes in 86 patients with diabetes complicated with DR by DN or not ±s
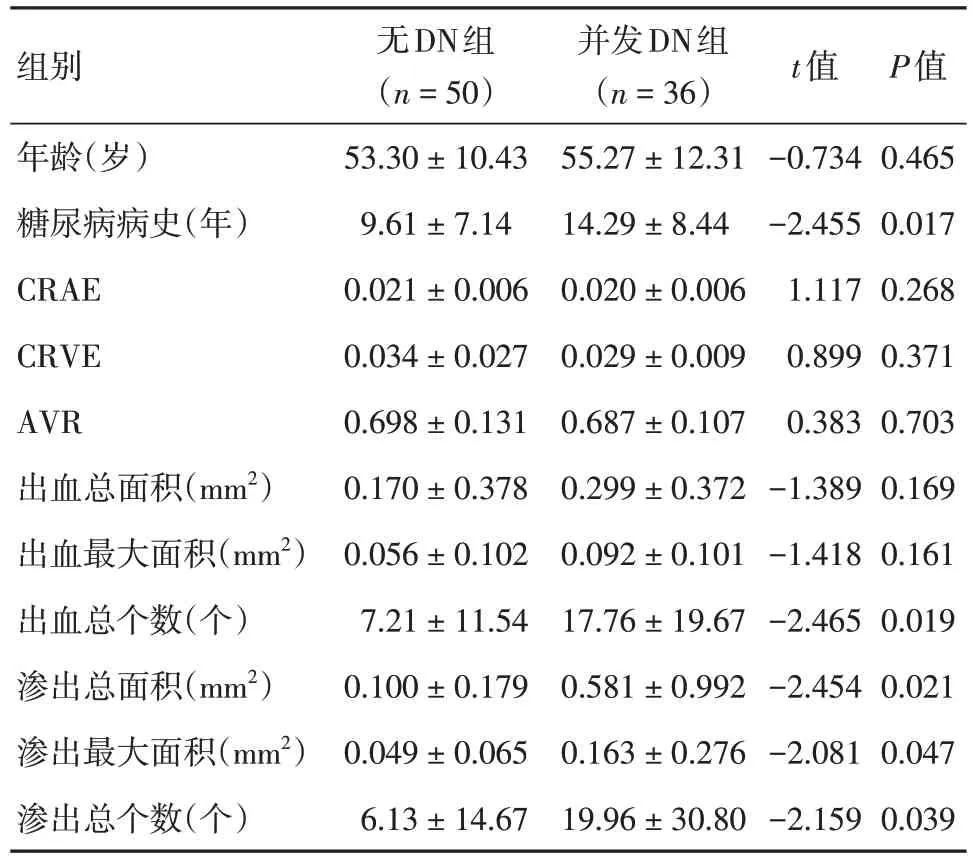
表3 86 例糖尿病并发DR 患者视网膜微血管指标按是否并发DN 分组比较Tab.3 Comparison of retinal microvascular indexes in 86 patients with diabetes complicated with DR by DN or not ±s
组别年龄(岁)糖尿病病史(年)CRAE CRVE AVR出血总面积(mm2)出血最大面积(mm2)出血总个数(个)渗出总面积(mm2)渗出最大面积(mm2)渗出总个数(个)无DN组(n = 50)53.30 ± 10.43 9.61 ± 7.14 0.021 ± 0.006 0.034 ± 0.027 0.698 ± 0.131 0.170 ± 0.378 0.056 ± 0.102 7.21 ± 11.54 0.100 ± 0.179 0.049 ± 0.065 6.13 ± 14.67并发DN组(n = 36)55.27 ± 12.31 14.29 ± 8.44 0.020 ± 0.006 0.029 ± 0.009 0.687 ± 0.107 0.299 ± 0.372 0.092 ± 0.101 17.76 ± 19.67 0.581 ± 0.992 0.163 ± 0.276 19.96 ± 30.80 t值-0.734-2.455 1.117 0.899 0.383-1.389-1.418-2.465-2.454-2.081-2.159 P值0.465 0.017 0.268 0.371 0.703 0.169 0.161 0.019 0.021 0.047 0.039
2.4 视网膜微血管病变指标与DN 的二元logistic回归分析分析在矫正性别、年龄、身高、体质量、BMI、收缩压、舒张压因素后糖尿病并发DR 组CRAE、CRVE、AVR、出血总个数、出血总面积、出血最大面积、渗出总面积、渗出最大面积、渗出总个数对DN 的影响。分析结果显示视网膜出血总个数、渗出总面积、渗出最大面积、渗出总个数与DN存在相关性,当视网膜出血总面积、渗出总面积、渗出最大面积增加时,DN患病风险上升。见表4。

表4 二元logistic 回归分析糖尿病视网膜微血管病变指标对DN 的影响Tab.4 Binary logistic regression analysis of the influence of retinal microvascular disease indicators on DN in diabetes
3 讨论
由于经济的快速发展、居民饮食结构的改变以及庞大的人口基数,我国糖尿病人数已高达1.4 亿,成为世界上糖尿病最多的国家之一[10],糖尿病以及糖尿病引起的眼底、肾脏疾病的患病率也在逐年上升[11-12]。DR 期通常没有明显症状,而随着病情的发展,逐渐出现视力下降等症状,严重的甚至导致失明,对患者的日常生活和工作造成很多的不便。DN 作为全球终末期肾病(end stage renal disease, ESRD)发生的第一病因,其临床预后并不乐观,严重危害人类生命健康[13-15],一旦DN进展到ESRD,肾脏功能严重恶化,只有进行透析或肾移植来进行肾脏替代治疗[16-18]。所以糖尿病筛查及其并发症的诊断至关重要,本研究可能为使用AI 辅助无创简易的眼底照相检查方法作为风险评估、治疗策略和并发症预测的靶点提供工具。为探索诊断糖尿病并发症的发生提供研究基础。免散瞳眼底照相机操作简单、迅速、无创,不管在体检中心还是临床科室都发挥着不可替代的作用。近年来,在数字经济不断推进的大背景下,AI 发展迅速,并与多种应用场景深度融合,通过眼底照片大数据的深度学习,能快速准确标记特定特征和相关数据模型,提供初步诊断结果,同时有研究统计,医疗数据中有超过90%的数据来自于医学影像,但是影像诊断过于依赖人的主观意识,容易发生误判,AI 可以直接提取视网膜血管及病变的量化指标,比人工筛查灵敏度更高,更能够敏感地捕捉到一些早期的易遗漏的细节,提高诊疗效率,在疾病应用标准和治疗方案管理的制定中起到积极的作用,从而减缓DR 发展进程,进一步避免DN 的发生[19]。
AI 眼底影像在DR 诊断和分级方面做了大量的研究,对于糖尿病的发现和控制情况的反应均有着高灵敏度和高特异度[20]。既往有研究显示[21],CRVE 与DR 严重程度相关,有多种族人群的横断面研究[22]表明,视网膜静脉的增宽与FBG 受损相关,这种视网膜管径的变化反映了早期糖尿病微血管的损伤。在本研究中,与正常对照组相比,糖尿病无DR 组的FBG、2hPBG、HbA1c水平较高,CRAV、AVR 较低,糖尿病并发DR 组的FBG、2hPBG 水平较正常对照组及糖尿病无DR 组高,CRAV、AVR较低,表明糖尿病会导致视网膜微血管发生改变。在本研究中正常对照组、糖尿病无DR 组与糖尿病并发DR 组的FBG、2hPBG、HbA1c、CRAE、AVR差异均有统计学意义,CRVE 差异无统计学意义,可见糖尿病患者的微血管病变中动脉改变较静脉更为明显,这可能也受到血压的影响,后期在研究中,我们会进一步排除可能的影响因素,并进行深入研究,使本研究更具有科学性。另外,本次研究中糖尿病并发DR 组的HbA1c较糖尿病无DR 组低,可能由于该组人物经过内分泌科的系统治疗,血糖水平控制较佳。与无DN 组相比,并发DN 组的年龄、糖尿病病史、CRAE、CRVE、AVR、出血总面积、出血最大面积、出血总个数、渗出总面积、渗出最大面积及渗出总个数水平较高,回归分析显示视网膜微血管指标与DN 存在相关性,当视网膜出血总面积、渗出总面积、渗出最大面积增加时,DN 患病风险上升,所以当未发现糖尿病的体检人群在行眼底照相检查时出现视网膜出血、渗出等情况时,需要纳入肾脏相关检查指标,进一步完善体检套餐,以避免不可逆肾脏损害的发生。糖尿病并发DR 组中,无DN 组和并发DN 组的糖尿病病史、出血总个数、渗出总面积、渗出最大面积及渗出总个数存在显著差异,这与既往的一些研究结果相同[23],既往有研究表明视网膜病变的级别与肾脏病的严重程度相关,同样有多项研究显示眼底视网膜静脉直径增大与DN 的严重程度有关[24],可能是由于眼、肾脏两个器官的衍生过程中存在包括Pax2、BMP7 和WT-1 的一些共有的基因,当这些基因发生改变时,会累及这些基因不同的脏器发生疾病改变[25]。但是肾血管病理学的评估需要侵入性操作,有创且费用高,但是AI 辅助眼底照相检查可以无创、便廉、准确地观察到视网膜脉管系统。因此,肾脏病患者的眼底影像可提供有关肾脏疾病进展及预后等有价值的信息,所以对糖尿病尤其是DN 人群进行定期全面眼科检查是有益处的。
本研究存在一定局限性,由于研究对象的职业特殊性,个别分组中研究对象性别比失衡,计划联合其他医院和地区,收集不同单位、职业的人群,并且本次研究样本量较少,后续将加大样本量的收集,增加诊断灵敏度、诊断特异度以及一致性等评价指标,评价AI 视网膜微血管分析对糖尿病并发症的诊断性能。另外,此次DR、DN 患者未进行进一步的细化分级,后续我们团队会在大样本量的基础上对糖尿病并发症进行分级,以增加结果的可靠性和普适性。
综上所述,AI 视网膜微血管分析可敏感捕捉到视网膜的早期改变,在糖尿病及其并发症进展的观察和预测方面可以提供一定的临床指导意义。
【Author contributions】ZHANG Rui collected data and wrote the article. ZHOU Ying and NI Wenji collected data. HUANG Ya, LI Dandan and JIN Tao revised the article. ZHONG Yong designed the studyand reviewed the article. All authors read and approved the final manuscript as submitted.
【Conflict of interest】The authors declare no conflict of interest.
