病理组织形态学及免疫组化在子宫内膜间质肉瘤诊断中的应用效果
2024-04-24赵雯
赵 雯
(沂南县人民医院,山东 临沂 276300)
子宫内膜间质肉瘤是临床上一种常见的生殖道内部肿瘤。该病症的发病率相对较低,但由于该病症属于子宫部位恶性肿瘤,故仍旧存在较大的危害性,需要加强重视力度。临床上将其分为两种类型,一种为低度恶性子宫内膜间质肉瘤,另一种为高度恶性子宫内膜间质肉瘤[1],其中多数患者为低度恶性子宫内膜间质肉瘤。低度恶性子宫内膜间质肉瘤患者的病情进展较为缓慢,治疗难度较低,预后良好,可以有效进行病症控制。高度恶性子宫内膜间质肉瘤患者其整体的肿瘤恶性程度相对较高,随着病症进展容易出现侵袭或转移情况,患者预后相对较差[2]。子宫内膜间质肉瘤患者多见下腹痛、阴道排液、月经量增多等情况,通过盆腔检查可见明显的子宫增大,需要加强重视力度,以便于控制病症进展。临床研究发现子宫内膜间质肉瘤的病位多在子宫内[3],其多伴有明显的高分化特征,具有多样化病理形态,导致其病症诊断难度相对较大,患者发病后容易出现误诊的情况,造成病情延误,最终增大整体的治疗难度,威胁患者生命健康。临床研究学者认为,通过对肿瘤病理组织的形态学开展分析[4],有助于提高该病症的诊断精准性,降低各种因素对诊断的干扰,同时给予免疫组化法检测,可以高效进行病症鉴别,降低其病症的误诊风险,有助于患者及早开展治疗[5],具有较高的临床应用价值。病理组织形态学及免疫组化均是临床上优质的诊断方式,可以精准地诊断患者病情,降低各种因素产生的干扰,观察患者病症实际情况,鉴别病症分期,有助于患者病情的确诊[6],减少误诊与漏诊的几率,同时可帮助临床医生为患者制定完善的治疗方案,及早开展治疗,改善患者的预后,降低其疾病复发的风险[7]。本次研究筛选疑似子宫内膜间质肉瘤患者开展研究(30 例),并筛选子宫高度富于细胞平滑肌瘤患者30 例作为参考,观察病理组织形态学及免疫组化检验的价值。现报告如下。
1 资料与方法
1.1 一般资料
研究截取时间为2022 年1 月至2022 年12 月,研究过程中筛选该时段我院收治的疑似子宫内膜间质肉瘤患者作为本次研究样本支撑数据分析(30 例疑似患者),对其开展综合诊断,将诊断结果作为金标准支撑后续研究,将30 例疑似患者纳入观察组,对患者开展病理组织形态学及免疫组化诊断,同时筛选该时间段我院收治的子宫高度富于细胞性平滑肌瘤患者30 例(均已确诊)作为研究参考,将其纳入对照组,对其开展免疫组化检查。对照组30 例患者,年龄值范围:25 ~66 岁,均龄范围(49.43±2.13)岁;观察组30 例患者,年龄值范围:24 ~67 岁,均龄范围(49.39±2.11)岁。纳入标准:(1)全部患者均自愿参与各项数据研究,签署同意书;(2)患者无其他病症,既往身体健康。排除标准:(1)患者精神障碍;(2)患者存在检查禁忌。一般资料相比差异无统计学意义(P>0.05),符合研究要求。
1.2 方法
免疫组化SP 法,研究过程中所用的试剂均为本院实验室提供的相应试剂,符合本次研究要求,在整体检验过程中,严格按照当前的实际标准规范进行操作处理,其检验结果符合要求。标本处理过程中以甲醛进行固定,通过石蜡进行包埋,标本的切片厚度设置为5 μm,进行HE 染色,染色后通过光镜辅助观察结果,其中CD10 的主要表现为胞质反应及细胞膜反应,其他抗体反应则主要表现为细胞质,均为棕黄色。
通过高倍显微镜以及免疫组化法对于两组患者的检查结果进行合理的观察与对比分析,给出最终的诊断结果。
1.3 观察指标
(1)观察患者子宫内膜间质肉瘤病理组织形态学及免疫组化诊断结果,计算诊断符合率、灵敏度、特异度
(2)观察患者免疫组化检查结果,计算MAS、SMA、CD10、Desmin 占比。
1.4 统计学处理
2 结果
2.1 子宫内膜间质肉瘤病理组织形态学及免疫组化诊断结果
研究中对30 例疑似子宫内膜间质肉瘤患者进行综合诊断,确诊27 例阳性,3 例阴性,将此结果作为金标准参考。经病理组织形态学诊断,结果检出阳性患者27例,阴性患者3 例,但结果中存在误诊与漏诊情况,其中假阳性1 例(误诊)、假阴性1 例(漏诊),计算诊断符合率、灵敏度、特异度分别为93.33%、96.30%、66.67%;经免疫组化诊断,结果检出阳性患者28 例,阴性患者2 例,其中包含漏诊与误诊情况,假阴性1 例(漏诊),假阳性2 例(误诊),计算诊断符合率、灵敏度、特异度分别为90.00%、96.30%、33.33%,两种诊断结果数值对比,差异无统计学意义(P>0.05),见表1。
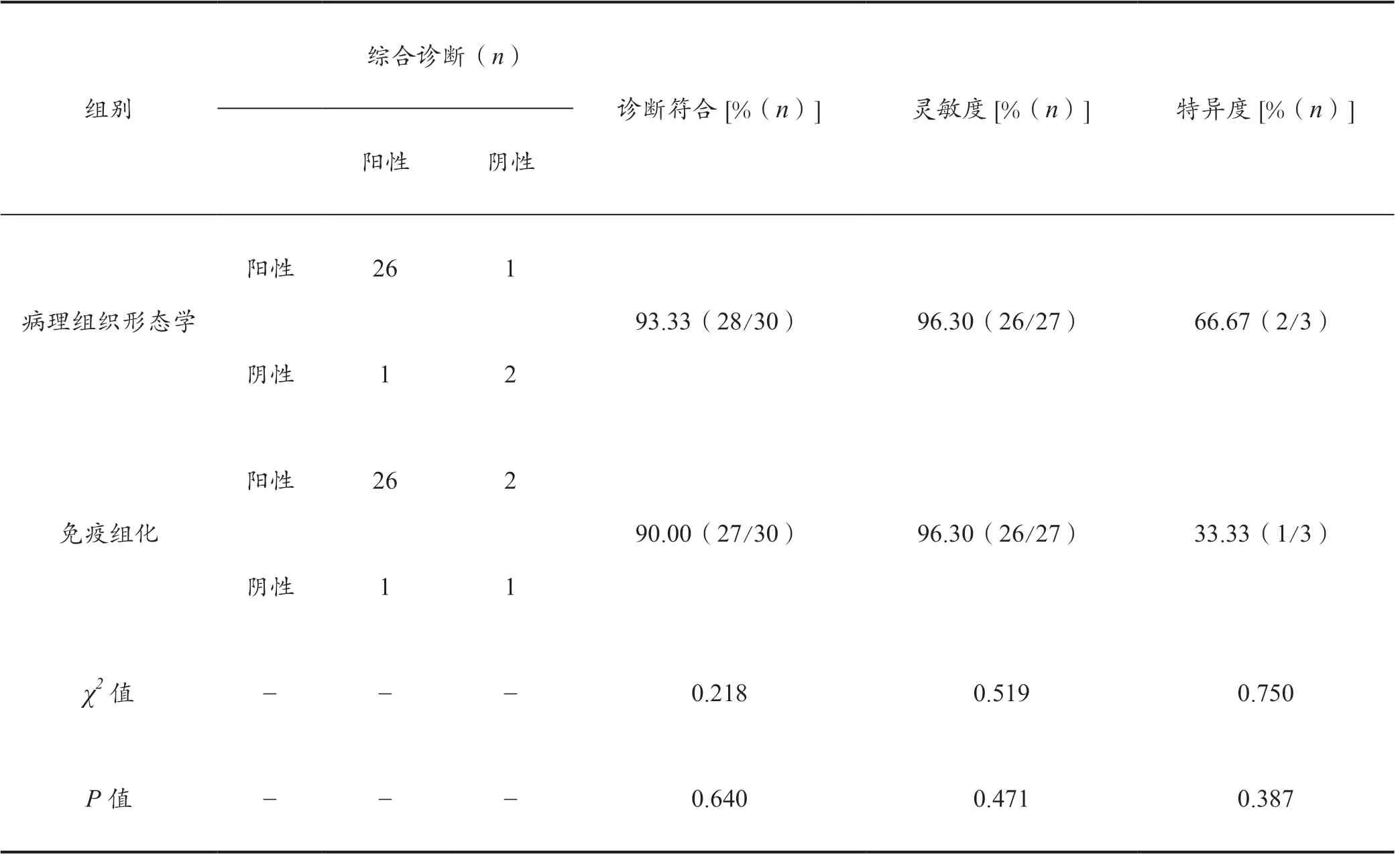
表1 子宫内膜间质肉瘤病理组织形态学及免疫组化诊断结果
2.2 两组受检者免疫组化检查结果
免疫组化检查结果中两组数据对比差异有统计学意义(P<0.05),见表2。
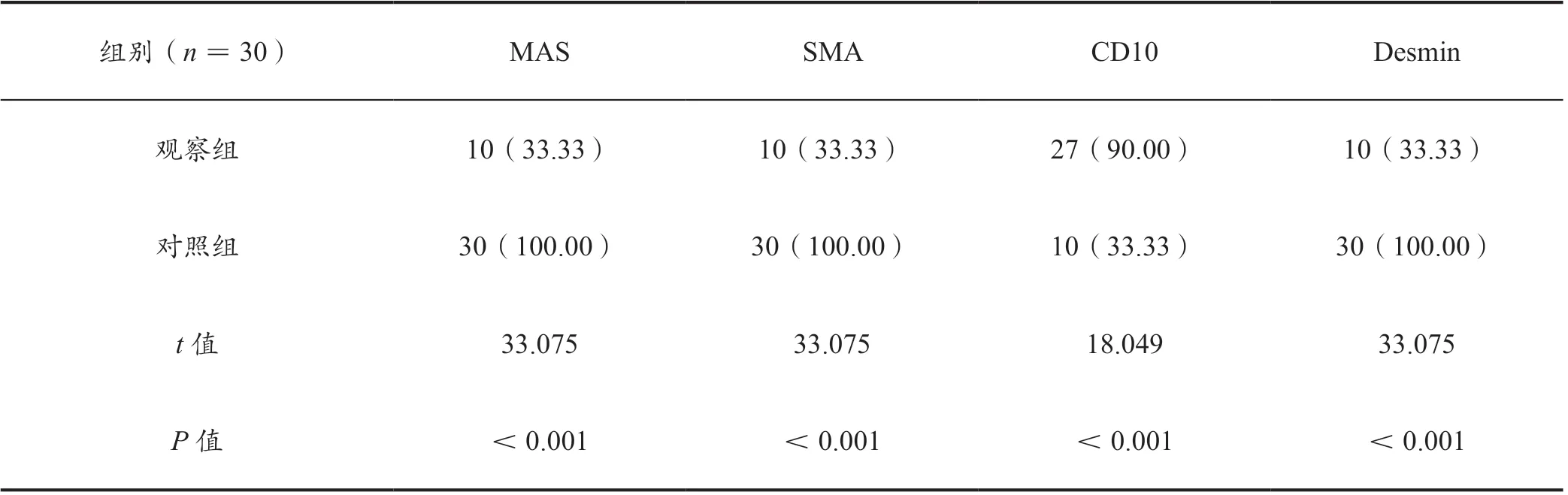
表2 两组受检者免疫组化检查结果对比[n(%)]
3 讨论
子宫内膜间质肉瘤实际上是指来源于子宫内膜间质细胞的肿瘤。该病症根据当前的组织学与临床特征可划分为低度恶性子宫内膜间质肉瘤和高度恶性子宫内膜间质肉瘤。多数患者为低度类型[8],该类病症发展相对较为缓慢,患者治疗效果良好,且预后良好;高度恶性类型患者的病情发展较快,治疗难度相对较大,且患者容易出现转移、侵袭情况[9],需要及时进行针对性治疗,以降低病症对人体产生的危害性。临床研究发现,该病症的发病原因较为复杂,其起源于子宫颈内膜的间质细胞,发病后可见明显的不规则阴道流血、贫血、阴道排液、月经增多、下腹痛等情况[10],少部分患者可见明显的宫颈口或阴道内脆软、易出血的息肉样肿物,伴有明显臭味,子宫增大,对于患者日常生活产生的影响较为明显,需要及时进行检查,及时确诊[11],开展针对性治疗。临床上诊断该病症可以通过病理组织形态学以及免疫组化法进行诊断。该方式具有较强的诊断优势,可以精准地诊断患者的病情,对于患者肿瘤组织的形态学特征进行分析,合理进行病症类型鉴别,与其他病症进行合理的区分[12],以降低患者病症误诊与漏诊风险,达到预期的诊断目标。子宫高度富于细胞性平滑肌瘤与子宫内膜间质肉瘤存在明显的相似性,其病症鉴别难度较大[13]。通过病理组织形态学以及免疫组化法可以明确子宫内膜间质肉瘤的特点,低度类型患者肿瘤内部可见明显的脉管瘤栓或者螺旋小动脉情况,其肿瘤浸润可致肌层整体,边界相对较为模糊,患者不伴有出血倾向或者坏死情况[14];而对于高度类型的患者来说,则可见明显的肿瘤细胞大小不同情况,具有较强的异形特征,浸润至子宫的内壁组织,呈结节状,患者伴有明显的出血倾向与坏死情况。其中CD10 是较为常见的淋巴母细胞性抗原[15],对于当前的局部肽水平可以有效进行调节,刺激细胞介质或应答,呈现在激素敏感较高的细胞中,利用该抗体可以有效地进行病症鉴别,降低各种因素对于病症诊断产生的干扰,以达到精准诊断的目的。同时子宫高度富于细胞性平滑肌瘤与其病症存在明显的差异性,内部肿瘤呈灰白色质地,无粗糙与细腻表现,弥漫性分布,可以根据其特征进行合理的判断,降低误诊与漏诊风险,及早进行确诊,保证患者获得及时治疗,尽早恢复健康。
研究结果中30 例疑似子宫内膜间质肉瘤患者开展综合诊断确诊27 例阳性,3 例阴性(结果作为金标准参考),经病理组织形态学诊断,结果检出阳性患者27 例,阴性患者3 例,但结果中存在误诊与漏诊情况,经免疫组化诊断,结果检出阳性患者28 例,阴性患者2 例,其中包含漏诊与误诊情况,两种诊断结果比较差异无统计学意义(P>0.05),表明诊断方式效果显著,可以精准诊断患者病症,观察其病症,尽可能减少各种因素对诊断产生的干扰,提高诊断精准度,具有良好的应用价值。免疫组化检查结果中两组数据对比差异有统计学意义(P<0.05),表明该检查方式可以有效地对病症类型进行鉴别,通过相关的数据分析,观察患者症状特征,进行合理区分,有助于患者病情确诊,尽早开展治疗,改善患者预后,促使患者尽早恢复健康。
综上所述,子宫内膜间质肉瘤诊断中病理组织形态学及免疫组化诊断价值显著,可以有效避免各种因素产生的干扰,降低患者误诊与漏诊风险,明确患者临床疾病分期,促使患者及时确诊,具有较高的临床应用价值。
