围手术期综合护理模式在胸腔镜治疗新生儿Gross Ⅲ型食管闭锁中的应用效果
2024-04-08王柯李志萍尚震月
王柯,李志萍,尚震月
(郑州大学第一附属医院 手术室,河南 郑州 450000)
先天性食管闭锁是新生儿中一种较为严重的先天性畸形,目前我国发病率在1/4 500~1/3 000,手术治愈率在90%以上[1]。先天性食管闭锁共分为5型,以Gross Ⅲ型食管闭锁最为常见[2]。先天性食管闭锁大多在新生儿期发现,新生儿各项生理功能发育不完善,机体代偿能力和手术耐受力较差,因此患儿围手术期护理显得尤为重要[3]。围手术期综合护理模式是一种以患者为护理中心,多科室护理参与全过程,在术前、术中、术后针对患者病情特点,给予针对性护理的一种模式,广泛应用于各种外科手术中[4]。本文旨在探究围手术期综合护理模式在胸腔镜治疗新生儿Gross Ⅲ型食管闭锁中的应用效果。
1 对象与方法
1.1 临床资料
选择2018年1月至2021年1月郑州大学第一附属医院收治的58例新生儿Gross Ⅲ型食管闭锁患儿为研究对象。(1)纳入标准:①术前经食管造影及CT三维重建确诊为先天性食管闭锁;②Gross分型为Ⅲ型;③接受胸腔镜下食道成形术;④完整随访且临床资料完整。(2)排除标准:①患儿围手术期死亡或术后家属放弃治疗;②接受开放手术治疗;③非Gross Ⅲ型食管闭锁;④失去随访,临床资料不完整。将58例患儿随机分为对照组(27例)与观察组(31例)。对照组接受常规护理模式,观察组接受围手术期综合护理模式。对照组:出生胎龄(38.12±4.54)周;男15例,女12例;入院体重(2.83±0.31)kg;术前有合并症5例。观察组:出生胎龄(38.34±5.31)周;男17例,女14例;入院体重(2.78±0.28)kg;术前有合并症8例。两组患儿出生胎龄、性别、入院体重、术前合并症比较,差异无统计学意义(P>0.05)。患儿家属签署知情同意书。
1.2 干预方法
对照组接受常规护理模式,包括病情监护,基础性躯体症状管理,观察患儿生命体征变化情况,一旦出现异常,第一时间告知管床医生并遵医嘱进行处理,术前物品准备,配合麻醉诱导,术中配合手术操作,体温监测,术后配合转运,常规营养支持,给予家属常规健康教育,缓解紧张情绪等。观察组在常规护理模式基础上接受围手术期综合护理模式,由围手术期相关科室护理部门共同参与,围绕先天性食管闭锁患儿病情及生理特点制定特定护理模式。(1)体位护理:入院后患儿上身抬高30°~40°右侧卧位或头高斜坡位,使膈肌下降,扩大患儿胸腔容积,同时也可减少胃液经气管-食管瘘口反流入气管引起肺炎。术前配合手术医生及麻醉医生摆放体位,在受压的骨隆突部位下方放置硅胶软垫,3M液体辅料涂抹会阴区皮肤,减少皮肤受损面积。术后患儿自主呼吸恢复后,再次置于新生儿暖箱内,取头高脚低位,颈部适当屈曲,降低吻合口张力,早期约束四肢,给予安慰奶嘴,避免哭闹时牵拉远端食管。(2)呼吸道护理:常规给予患儿低流量吸氧,氧浓度一般不超过30%,维持血氧饱和度在90%以上;食道盲端留置胃管,进行持续中心负压吸引,根据患儿胎龄、体重选择合适型号的胃管,经口插入,触及盲端后后退0.5~1 cm,妥善固定;每2 h翻身拍背1次,适时吸痰,吸痰时注意操作轻柔,减少对患儿咽喉刺激,深度距门齿10 cm,每次时间不超过10 s,及时清理口咽部分泌物。新生儿对手术、麻醉耐受能力差,术后短期内难以拔除气管插管,术后常规继续给予呼吸机辅助呼吸5~7 d,待自主呼吸恢复后拔除气管插管,改为面罩吸氧,注意气道温化和湿化,每6 h雾化吸入1次,在雾化吸入时适当调高氧流量,雾化后配合翻身拍背,促进痰液排出,注意动作轻柔,每2 h吸痰1次,吸痰时吸痰管插入深度小于8 cm,时间小于15 s,避免损伤吻合口。(3)营养支持:术前严格禁食,给予患儿全胃肠外营养(total parenteral nutrition,TPN)支持,多采用中心静脉置管,使用输液泵严格控制液体输注速度及流量,密切检测患儿穿刺处皮肤情况及患儿一般生命体征。术后5 d内,继续给予患儿TPN支持,术后第6天,若经造影发现吻合口无狭窄及吻合口瘘后,经鼻胃管试行肠内营养,每次喂奶5 mL,观察患儿有无呛咳、排便是否顺畅等,若无明显不适,每天每5 mL奶量递增,TPN递减直至肠内营养能完全满足机体需要后停止。(4)体温护理:入院后立即置入新生儿保温箱,箱内温度控制在35~37 ℃,相对湿度控制在55%~65%,维持患儿体温在37~37.5 ℃。术前维持手术室温度24~25 ℃,湿度维持40%~60%,采用暖风机或变温毯对手术台进行预加温处理,术中减少非手术部位暴露,术中输注液体、消毒液、冲洗液等采用恒温器加热后使用,手术结束后尽快转入新生儿暖箱,转运途中注意保暖,新生儿暖箱提前设定32 ℃,并根据患儿实际体温逐渐复温,每小时升高箱温0.5 ℃,直至正常体温,院内全过程密切观察患儿有无硬肿症出现并及时遵医嘱处理。(5)管道护理:术前妥善固定中心静脉置管,每天更换三通接头和输液器,每3 d更换敷贴1次,术中谨慎操作,防止相关管道脱落。术后留置胃管支撑食管吻合口处及胃肠减压用,采用加压胶布妥善固定于面颊处,并醒目标识,交接班时仔细核对胃管外露长度,防止胃管脱落,或胃管移位;定时胃肠减压,注入少量空气后再回抽胃液保持胃管通畅,防止胃肠胀气及反流,若不慎脱出,应避免复插损伤吻合口处,食管造影未见吻合口狭窄或吻合口瘘后可拔除胃管。患儿胸腔镜术后常规留置胸腔闭式引流管,妥善固定管道,并醒目标识,观察水封瓶水柱波动情况,定时由近端向远端挤压引流管,防止堵塞,每天更换引流瓶内无菌蒸馏水, 更换时夹闭引流管近端,防止空气进入,留置引流管一侧朝向暖箱门,便于操作,引流瓶高度低于胸腔水平,便于引流。仔细记录引流液性质、颜色以及引流量,视情况及复查胸片后遵医嘱拔除引流管。(6)心理护理:食管闭锁治疗周期长,并发症多,部分家长会出现治疗信心不足以及不同程度的焦虑,入院后选择沟通经验丰富的高年资护士及专科护士组成心理辅导小组,一对一进行人文关怀,引导家属情绪宣泄,耐心聆听的同时采用成功案例增强家属治疗信心,并逐条解答家属关于治疗方案及术后并发症方面的疑惑,交代围手术期注意事项以及护理工作的要点,对家庭经济困难且符合条件的,积极帮助申报先天性结构畸形基金救助,缓解家庭经济压力。
1.3 观察指标
围手术期观察指标、围手术期体温及围手术期并发症。其中围手术期观察指标包括术中出血量、手术时间,术后住院时间、新生儿重症监护病房(neonatal intensive care unit,NICU)停留时间、术后机械通气时间、护理满意度评分、体重增加量。护理满意度评分采用问卷调查形式在出院前由患儿家属填写,满分100分;围手术期体温仅统计入室、手术开始、手术开始1 h、手术结束时体温;围手术期并发症仅包括吻合口瘘、吻合口狭窄、气管食管瘘复发和硬肿症。所有患儿术后1个月、6个月、2 a时返院至门诊复查,总体随访时间大于2 a,观察患儿术后恢复情况以及有无相应临床症状,明确患儿术后近期及远期有无并发症出现。
1.4 统计学方法

2 结果
2.1 围手术期观察指标
两组患儿术中出血量、术后住院时间、NICU停留时间、术后机械通气时间、体重增加量和护理满意度评分比较,差异有统计学意义(P<0.05)。见表1。
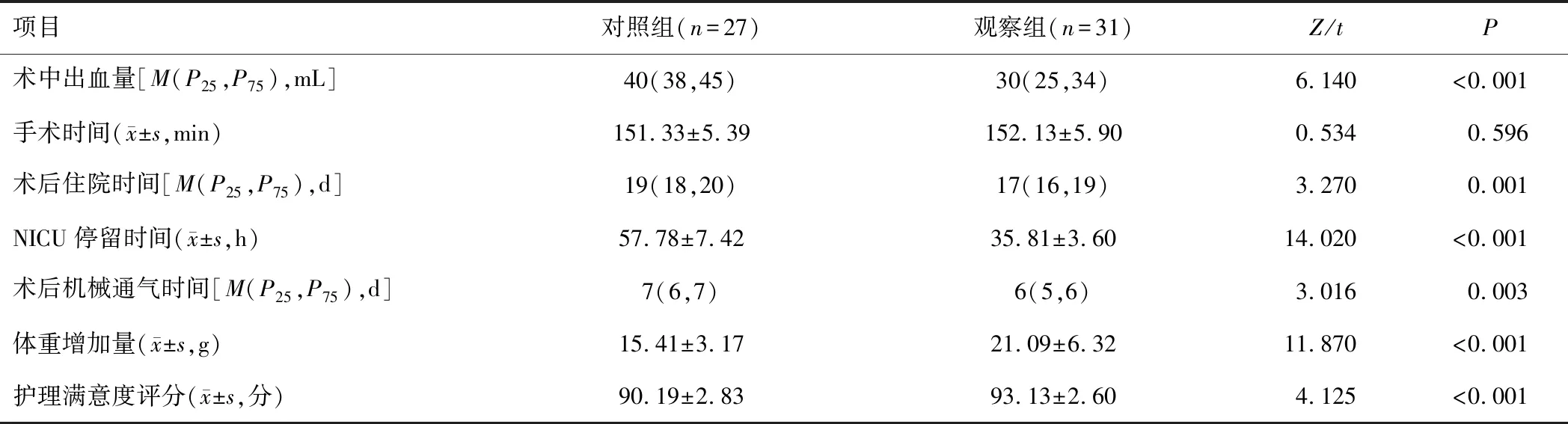
表1 两组围手术期指标比较
2.2 围手术期体温情况
观察组患儿手术开始1 h和手术结束时体温均高于对照组患儿,差异有统计学意义(P<0.05)。见表2。
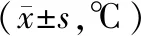
表2 对照组与观察组围手术期体温比较
2.3 围手术期相关并发症情况
对照组3例吻合口瘘患儿,2例经保守治疗后症状消失,1例再次接受食道重建术,术后痊愈;2例吻合口狭窄患儿,经食管球囊扩张后狭窄症状明显减轻;1例食管气管瘘复发患儿,再次接受食管气管瘘修补术后痊愈;4例硬肿症患儿,采用逐步复温法后痊愈。观察组2例吻合口瘘患儿,1例经保守治疗后症状消失,1例再次接受食道重建术,术后痊愈;1例吻合口狭窄患儿,经食管球囊扩张后症状明显减轻。观察组患儿硬肿症及总并发症发生率均低于对照组(P<0.05)。见表3。
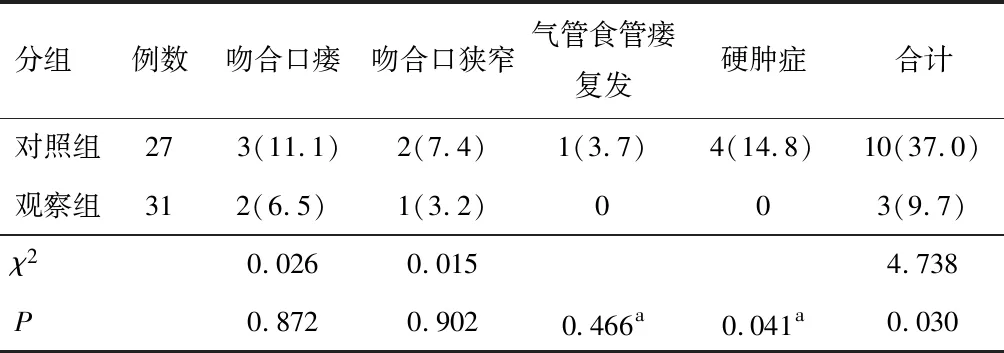
表3 对照组与观察组围手术期并发症发生率比较[n(%)]
3 讨论
新生儿食管闭锁是一种严重的先天性消化系统畸形,当母亲孕期有羊水增多史,首次喂奶后出现呛咳、口鼻溢奶等症状时,需考虑此病存在[5]。食管闭锁患儿常合并其他系统先天性畸形,且由于新生儿特殊的生理状态,若不及时手术,极易出现严重后果[6]。随着技术的进步,食管闭锁患儿手术治愈率逐渐升高,且胸腔镜术式逐渐替代传统开放术式[7]。围手术期综合护理模式是一种由多护理部门配合,贯穿整个围手术期针对疾病特点的一种专科护理模式,近年来在诸多病种中均有应用,效果显著[8]。
本研究中观察组患儿术中出血量低于对照组,术后住院时间、NICU停留时间、术后机械通气时间均短于对照组,体重增加量及护理满意度评分均高于对照组,观察组患儿整体优于对照组,这与先前研究结果[9-12]一致。围手术期综合护理模式在很多方面都进行了针对性护理,对于患儿围手术期易因唾液误吸引起肺炎的特点,给予体位护理、定时吸痰、食管盲端持续牵引等措施尽可能降低肺炎出现的风险,因此患儿术后NICU停留时间、机械通气时间和住院时间也相应缩短;对于食管闭锁患儿无法进食给予TPN应用时进行营养护理,严格控制输液泵,术后尽早试行肠内营养,患儿体重增加量也因此高于对照组;同时给予患儿家属心理护理,积极引导,妥善沟通,增强家属信心,也提高了家属对护理工作的满意度。观察组和对照组在手术时间上差异无统计学意义,这可能因为手术时间受食管盲端距离、术中解剖关系等因素影响更大,而受围手术期护理工作影响相对较小。
本研究中观察组患儿手术开始1 h和手术结束时体温均高于对照组,这是因为围手术期针对新生儿体温调节中枢发育不完善、相对体表辐射丢失热量多的特点而进行的特殊围手术期体温护理,术前新生儿暖箱给予适宜环境温度,术中减少非手术部位暴露、手术台预加温、相关液体预加热应用,术后及时转运,NICU采用逐步复温等措施,有效减少患儿热量丢失。硬肿症又称硬皮症或皮下脂肪硬化症,主要表现为低体温及脂肪堆积部位硬肿,严重者甚至危及生命[13]。本研究中观察组患儿硬肿症出现风险低于对照组,围手术期体温护理也可以有效降低围手术期硬肿症的出现。本研究中观察组患儿围手术期并发症发生率低于对照组,围手术期综合护理模式护理内容全面,在针对病情特点的同时也兼顾新生儿发育的特点,注重细节的同时也做到了个体化处理,通过围手术期的综合护理提高了患儿手术耐受力,为手术创造了更好的条件,促进患儿更快从手术创伤中恢复,因此有效降低了围手术期并发症的发生率。
4 结论
围手术期综合护理模式在胸腔镜治疗新生儿Gross Ⅲ型食管闭锁中的应用效果良好,在促进手术开展、减少围手术期并发症等方面具有积极作用。
