老年2 型糖尿病患者血尿酸、UACR、UmAlb 与糖尿病肾病分期的相关性
2024-04-07于志明陈学高郭东亮
于志明 陈学高 郭东亮
糖尿病肾病(Diabetic kidney disease,DKD)是2 型糖尿病(Type 2 diabetes mellitus,T2DM)患者常见的并发症之一,老年2 型糖尿病患者往往病程较长,加之机体代谢能力下降,多种器官退行性病变,更易引起糖脂代谢紊乱、肾微血管病变等,增加了患DKD 风险。DKD 早期临床表现较为隐匿、不易诊断,患者经临床确诊后往往已经出现了肾脏不可逆的器质性病理损伤,包括尿毒症、大量蛋白尿等,只能通过血液透析治疗维持生命,严重影响患者生活质量,最终出现肾衰竭甚至引起死亡[1]。临床上通常根据患者肾小球滤过率(estimated Glomerular filtration rate,eGFR)及尿白蛋白排泄率(Urinary albumin ejection rate,UAER)辅助诊断DKD,但由于老年2 型糖尿病患者可能合并高血脂、高血压、高尿酸血症、动脉粥样硬化等疾病,也会导致患者出现肾功能损伤、蛋白尿等,因而患者eGFR 与UAER 并非平行相关,eGFR 水平降低的DKD 患者UAER 可能处于正常范围[2]。相关研究表明,血尿酸升高会导致血管内皮细胞损伤,导致肾微血管病变,增加患者DKD 风险[3]。因此,检测与DKD 形成相关的生物标志物对DKD 早期诊断、及时治疗至关重要。本研究旨在探究老年2 型糖尿病患者血尿酸、尿蛋白肌酐比值(Urine albumin to creatinine ratio,UACR)、尿微量白蛋白(Urinary microalbumin,UmAlb)水平与DKD 的相关性,为疾病早期检测及诊断提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选取2020 年1 月至2023 年1 月临泉县人民医院内分泌科收治的140 例老年2 型糖尿病患者为研究对象,纳入为观察组,另选取同期常规体检的60 名健康志愿者为对照组。纳入标准:①符合《中国2 型糖尿病防治指南(2017 年版)》[4]中2 型糖尿病相关诊断标准,经临床诊断为老年2 型糖尿病患者;②年龄>60 岁;③无精神疾病、无认知功能障碍,沟通能力正常;④临床资料完整,对研究内容、研究目的知情并自愿签署知情同意书。排除标准:①合并其他原因引起的基础性肾脏疾病,既往肾脏外伤或肾脏手术史;②合并心、肝、肺重要器官严重的功能障碍;③合并免疫系统疾病、感染性疾病、血液疾病、恶性肿瘤;④合并严重糖尿病急性并发症,如代谢紊乱、酮症酸中毒、乳酸酸性中毒、血糖高渗状态等。观察组男72 例,女68 例,年龄平均(71.21±5.12)岁;对照组男29 名,女31名,年龄平均(72.16±6.24)岁,两组一般资料比较差异无统计学意义(P>0.05)。本研究经本院伦理委员会审核批准。
1.2 方法
①所有受试者采集清晨空腹静脉血5 mL 及中段尿液10 mL,血液样本经离心处理后(3 500 r/min 离心10 min,离心半径8 cm)取血清,尿液样本经离心处理后(1 500 r/min 离心10 min,离心半径8 cm)取上清液,采用西门子Atellica CH930 全自动生化分析仪检测血尿酸、UmAlb、尿蛋白、尿肌酐并计算UACR。②根据患者eGFR[4]将观察组分为非糖尿病肾病(NDKD)42 例,即eGFR>90 mL/min;DKD 早期39 例,即60 mL/min<eGFR≤90 mL/min;DKD 中期34 例,即30 mL/min<eGFR≤60 mL/min;DKD 晚 期25 例,即eGFR≤30 mL/min。③收集老年2 型糖尿病患者临床资料,包括年龄、性别、体质指数、空腹血糖、病程、平均动脉压(MAP)、总胆固醇(Total cholesterol,TC)、甘油三酯(Triglyceride,TG)。
1.3 统计学方法
采用SPSS 23.0 对数据进行统计分析。计量资料以()表示,进行t检验,计数资料用n(%)表示,进行χ2检验,血尿酸、UACR、Um Alb 与DKD 相关性分析采用Spearman 相关法,使用二元Logistic 回归分析T2DM 患者并发DKD 的独立影响因素。采用受试者工作特征(ROC)曲线分析血尿酸、UACR、Um Alb 对DKD 的诊断效能。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组血尿酸、UACR、UmAlb 水平比较
观察组血尿酸、UACR、UmAlb 水平均高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 血尿酸、UACR、UmAlb 水平比较()Table 1 Comparison of blood uric acid,UACR and UmAlb levels()
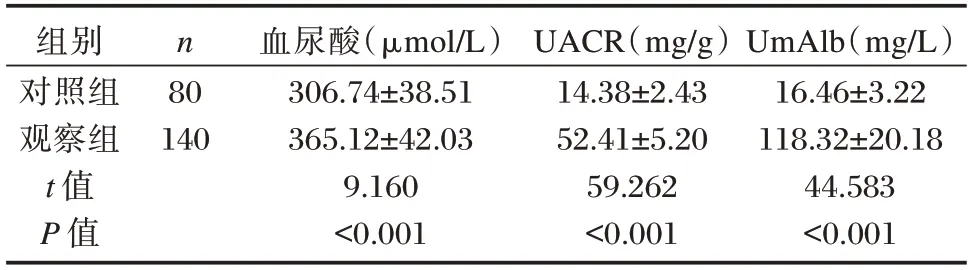
表1 血尿酸、UACR、UmAlb 水平比较()Table 1 Comparison of blood uric acid,UACR and UmAlb levels()
2.2 T2DM 患者发生/不发生DKD 的单因素分析
DKD 患者空 腹血糖、MAP、TG、血尿酸、UACR、UmAlb 均高于NDKD 患 者,病程长 于NDKD 患者,差异有统计学意义(P<0.05)。见表2。
表2 T2DM患者发生/不发生DKD单因素分析[(),n(%)]Table 2 Univariate analysis of whether DKD occurs in T2DM patients[(),n(%)]
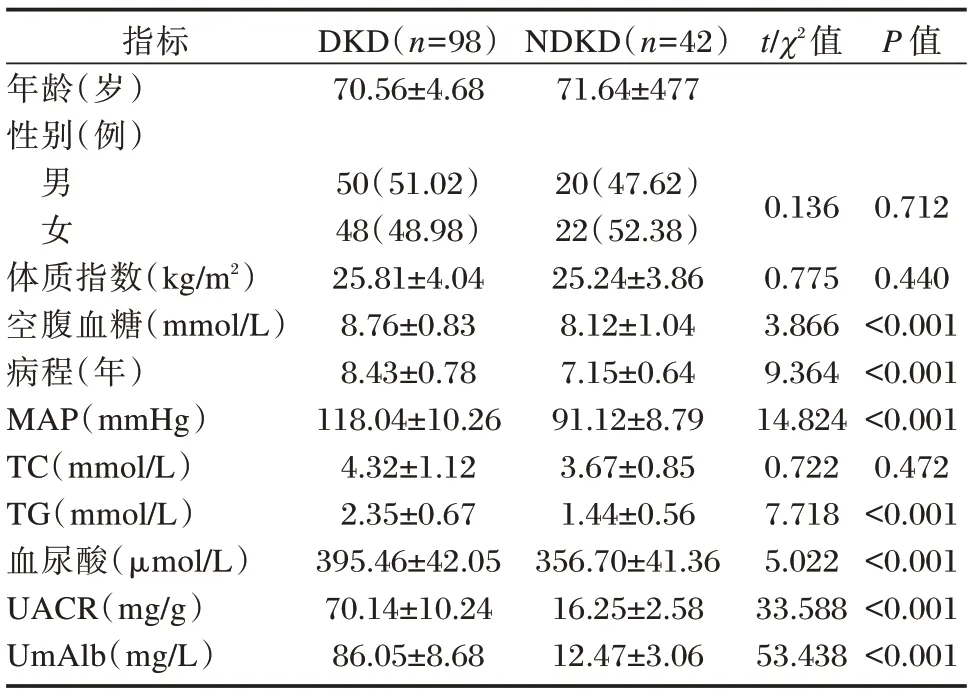
表2 T2DM患者发生/不发生DKD单因素分析[(),n(%)]Table 2 Univariate analysis of whether DKD occurs in T2DM patients[(),n(%)]
2.3 影响DKD 的多因素分析
以发生DKD 为因变量,以单因素分析差异有统计学意义的指标为自变量行Logistic 多因素回归分析,结果显示空腹血糖、病程、MAP、TG、血尿酸、UACR、UmAlb 均是T2DM 患者发生DKD 的独立影响因素(P<0.05)。见表3。

表3 影响DKD 的多因素分析Table 3 Analysis of multiple factors influencing DKD
2.4 不同程度糖尿病肾病患者血尿酸、UACR、UmAlb 水平比较
血尿酸、UACR、UmAlb 水平表现为DKD 晚期>DKD 中期>DKD 早期>NDKD,差异有统计学意义(P<0.05)。见表4。
表4 不同程度糖尿病肾病患者血尿酸、UACR、UmAlb水平比较()Table 4 Comparison of serum uric acid,UACR and UmAlb levels in patients with different degrees of diabetic nephropathy()
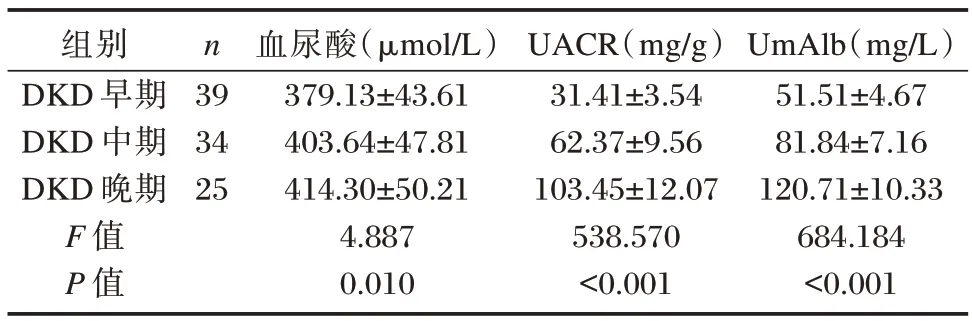
表4 不同程度糖尿病肾病患者血尿酸、UACR、UmAlb水平比较()Table 4 Comparison of serum uric acid,UACR and UmAlb levels in patients with different degrees of diabetic nephropathy()
2.5 血尿酸、UACR、UmAlb 水平与DKD 分期的相关性分析
Spearman 相关性分析结果显示,血尿酸、UACR、UmAlb 水平与DKD 分期均呈正相关(r=0.448、0.590、0.660,P<0.001)。
2.6 血尿酸、UACR、UmAlb 水平对DKD 的诊断效能
ROC 曲线结果显示,血尿酸、UmAlb、UACR水平三项指标单独及联合检测诊断DKD 的AUC分别为0.759、0.802、0.897、0.931,均具有良好的诊断效能(P<0.05)。见表5、图1。
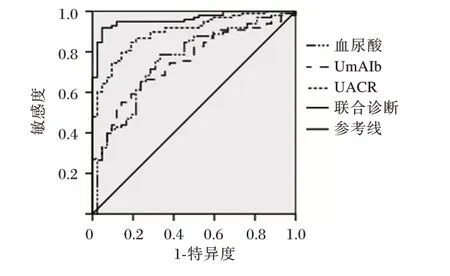
图1 ROC 曲线Figure 1 ROC curve
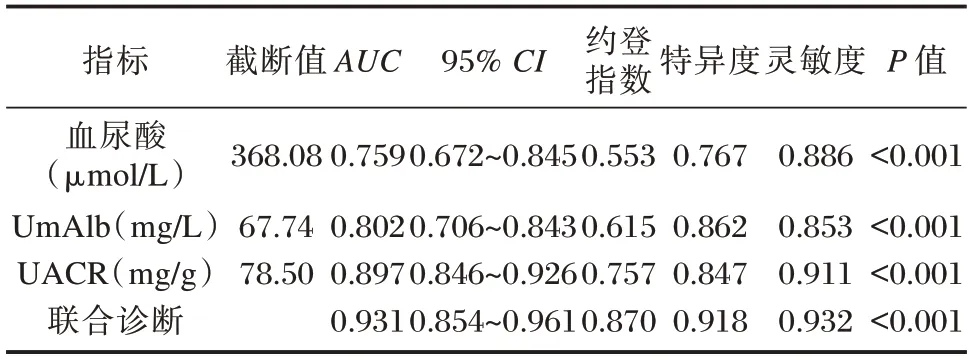
表5 血尿酸、UACR、UmAlb 水平对DKD 诊断效能Table 5 Diagnostic efficacy of serum uric acid,UACR and UmAlb levels in DKD
3 讨论
近年来,糖尿病的发病率显著增加,据国际糖尿病联合委员会统计,2019 年全球20 岁以上成年人群体中糖尿病患者有4.63 亿,预计2045 年该群体糖尿病患者将达7 亿,其中90%为T2DM,严重威胁人类健康,影响社会经济的发展[5]。DKD 是糖尿病患者常见的并发症,其发病率高达15.93%,且发病率随着年龄增大、糖尿病病程延长而增加,DKD 患者早期表现为肾小球内高压及高滤过状态,随着病程延长及病情发展,尿白蛋白排泄率增加,肾小管间质纤维化,肾功能受损,是引起终末期肾脏病的主要原因,临床30%~50%的终末期肾脏病是由DKD 所致[6]。终末期肾病治疗难度极大,患者往往需要进行维持性血液透析、腹膜透析,甚至肾脏移植,因此,DKD 早期诊断及病情准确评估对实现临床精准治疗控制患者病情进展,改善患者预后至关重要[7]。
本研究结果表明血尿酸、UACR、UmAlb 水平可以反映DKD 患者疾病严重程度,通过上述指标的检测和分析,可以为DKD 患者的早期诊断和病情评估提供参考,为DKD 患者的治疗提供依据和指导。尿酸是肝脏、脂肪组织、肌肉组织等嘌呤代谢产物,DKD 肾小球滤过率降低,不可避免地造成血尿酸水平升高,同时尿酸水平升高也会进一步导致肾功能损伤[8]。尿酸水平升高会增加血管平滑肌细胞释放一氧化氮,诱导内皮细胞功能失调,激活Toll 样受体通路,介导炎症反应,增加白细胞介素-6、肿瘤坏死因子-α 等产生,引起肾脏血管通透性增加,导致肾小管细胞增生和间质纤维化[9-10]。同时还会激活还原型辅酶Ⅱ氧化酶,增加机体活性氧水平,使机体氧化-抗氧化作用失衡,诱导氧化应激,增加肾小球动脉损伤和肾小管纤维化,从而导致血管壁增厚引起慢性肾脏疾病[11]。因此尿酸可以通过细胞外促氧化作用诱导机体氧化应激,并诱导血管内皮细胞功能紊乱,介导炎症反应,参与DKD 疾病的发生与发展,其水平升高会增加DKD 疾病风险,与王婷婷等[12]研究结果一致。DKD 患者存在肾脏微血管或大血管病变,肾小球毛细血管内皮细胞异常增殖迁移,形成血管器质性病理变化,细胞外基质增生。肾小球肠系膜扩张基底膜增厚,导致肾小球滤过率降低,尿白蛋白水平升高[13]。持续性白蛋白尿是DKD 的主要并发症之一,临床以UACR 作为尿白蛋白的评估指标,是DKD 肾功能损伤的重要指标之一,UACR≥300 mg/g 患者进展为终末期肾脏病风险显著增加[14]。UmAlb 是临床更灵敏的尿白蛋白检测方法,尿白蛋白排泄量为30~300 mg/d、随机尿浓度为20~200 mg/L 或白蛋白排泄率为30~300 mg/d 的尿液称为UmAlb。UmAlb 升高是由肾小球基底膜功能障碍引起的,糖尿病患者持续性高血糖水平会N-脱乙酰酶活性,诱导足细胞受体糖基化,引起肾小球基底膜增厚、系膜扩张、足细胞足突消退,导致尿白蛋白排泄率增加[15]。因此DKD 典型的疾病发展过程的临床表现为,尿白蛋白排泄增加、UmAlb、大量白蛋白尿以及终末期肾病,UmAlb 是早期DKD 的重要指标。
综上所述,血尿酸、UACR、UmAlb 水平与T2DM 患者DKD 疾病的发生发展密切相关,与DKD 分期呈正相关,三者联合检测对DKD 具有较高的诊断效能,对DKD 患者早期诊断和病情评估具有重要作用,可以为DKD 患者的临床治疗提供指导。
