PQRST分诊模式对非创伤性疼痛患者的作用效果
2024-03-23李伟刘小艳
李伟,刘小艳
(河南省人民医院 外科门诊,河南 郑州 450003)
疼痛是多种疾病的主诉症状,也是大多数人接受紧急治疗的重要原因[1]。疼痛科是治疗各种原因引起的急、慢性疼痛的科室,但科室患者众多,且多数患者对自身疼痛性质不明确,无法正确、快速寻求到医生的帮助。因此,为快速解决疼痛问题,分诊岗位的设置尤为必要。尽管疼痛广泛存在,但分诊人员可能对疼痛治疗的重视程度不足,且疼痛不同于生命体征,无法进行客观评价,疼痛的不可测量性无疑给分诊护士的准确诊断及紧急分流增加了难度与挑战[2]。目前,临床尚无相关预检分诊疼痛管理标准,视觉模拟评分法(visual analogue scale,VAS)、数字评定量表(numeric rating scale,NRS)、面部表情疼痛量表(face pain scale,FPS)、重症监护疼痛评估(critical care pain observation tool,CPOT)被广泛应用于临床,但并不完全适用于非创伤性疼痛患者[3]。PQRST分诊模式主要从疼痛位置/诱因(position/provoking factors)、疼痛性质(quality)、放射痛(radiation)、疼痛程度/伴随症状(severity/symptoms)、疼痛时间(time)方面对患者进行全面完整评估,以快速明确患者病情,实现快速分流[4]。本研究将PQRST分诊模式应用至非创伤性疼痛患者,探讨其对分诊诊断效果的影响,旨在为临床疼痛科分诊护士疼痛评估和管理提供参考规范。
1 资料与方法
1.1 对象与方法
回顾性分析2022年6—12月医院收治的100例非创伤性疼痛的患者资料。纳入标准:无明显外伤;年龄>18岁;此前未接受诊疗;患者及家属能清晰表述病情症状;自愿签署知情同意书。排除标准:濒死或无生命体征;合并认知障碍或精神疾病;视听障碍;资料不全。按照分诊模式进行分组,将接受传统分诊模式的患者设为对照组(n=49);将接受PQRST分诊模式的患者设为研究组(n=51)。对照组男28例,女21例;年龄22~73岁,平均(42.26±6.73)岁;疼痛部位下肢7例,肩背5例,腹部22例,胸部10例,上肢3例,头2例。研究组男30例,女21例;年龄25~76岁,平均(43.04±7.18)岁;疼痛部位下肢8例,肩背5例,腹部21例,胸部8例,上肢5例,头4例。两组年龄、性别、疼痛部位等一般资料均衡可比(P>0.05)。
1.2 干预方法
1.2.1对照组
接受传统分诊模式,入院后分诊护士对患者生命体征进行测量、登记,询问患者疼痛部位、疼痛性质、疼痛时间、疼痛原因与既往病史,根据既往分诊经验判断患者疾病类型,并将患者分流至对应科室。
1.2.2研究组
接受PQRST分诊模式,研究开始前,组织疼痛科护士开展为期1周的系统培训,由疼痛科医生和疼痛科专科护士为主讲人,讲解内容包含3大模块:(1)非创伤性疼痛的定义、类型、常见症状、紧急镇痛方法等;(2)PQRST分诊模式的内容、操作步骤、注意事项、应用现状等;(3)分诊的目的、程序、问诊方式、护理内容、量表应用等。通过培训增强疼痛科护士对疼痛治疗的重视程度与快速识别能力,以达到快速分流的目的。
PQRST分诊模式具体内容:将疼痛评估分为腹痛、胸痛和其他部位疼痛,同时将VAS、NRS、FPS、CPOT疼痛评估工具和PQRST分诊模式应用于患者疼痛评估,患者入院后根据“一看二问”方式实现快速分流。(1)看:患者入院后观察患者神态(慌张、害怕、痛苦或悠闲、镇静)、步态(虚弱或稳健)、面色(苍白或红润),一般情况下,胸痛患者可能取端坐位,腹痛可能为蜷缩体位。(2)问:按照PQRST分诊模式进行询问。①P:询问疼痛位置、疼痛诱因。如:您具体什么部位痛?是否有剧烈运动、食用生冷刺激性食物、暴饮暴食、胃肠溃疡性疾病、心脏病、泌尿系统结石病等?②Q:询问疼痛性质。是持续性疼痛、阵痛、钝痛、刺痛、隐痛或是绞痛?③R:询问放射疼痛方向。心肌梗死一般向颈部、后背、左上肢和上腹部放射;急性胰腺炎一般向中上腹偏左、腰背部或肩背部放射;急性胃肠炎一般向脐周放射,疼痛程度较轻。④S:询问疼痛程度、伴随症状。采用VAS、NRS、FPS、CPOT疼痛评估工具对患者疼痛程度进行评估,并询问患者是否出现相关症状,如胸痛常见伴随症状,出汗、头晕、放射性疼痛、心悸、气短等;腹痛常见伴随症状,呕吐、明显腹胀、便秘、消化不良、血便等。⑤T:询问疼痛时间。以分钟、小时、天为单位进行描述。根据疼痛位置、出现时间及临床症状判断疾病类型及严重程度,按照分诊结果将患者分为Ⅰ、Ⅱ、Ⅲ、Ⅳ、Ⅴ类,Ⅰ、Ⅱ类表示病情危重,分诊护士立即报告医生安排就诊,优先救治Ⅰ类患者,期间密切监测患者病情变化,目标反应时间应<15 min;Ⅲ类表示病情紧急,分诊护士优先报告医生安排就诊,目标反应时间应<30 min;Ⅳ、Ⅴ类表示病情较为稳定,分诊护士先报告主治医生,后安排患者候诊,若患者在30 min内未完成就医,分诊护士则需再次进行疼痛评估,同时采用通俗易懂的语言告知患者产生疼痛的原因及缓解方法,注意安抚患者情绪。
1.3 观察指标
1.3.1分诊准确率、分诊时间
比较两组分诊准确率和分诊时间,准确率即分诊护士正确评估患者疾病病因、程度等且与分流科室医生诊断一致的概率。
1.3.2患者疼痛焦虑评分
分流后采用20项疼痛焦虑症状量表(pain anxiety symptom scale-20,PASS-20)评估患者疼痛焦虑程度,该量表由McCracken等[5]编制,总量表Cronbach’sα系数为0.91,内容包括生理焦虑、认知、回避、恐惧4个维度,每个维度包含5个条目,每个条目0~5分,分数与患者疼痛焦虑、恐惧水平呈正相关。
1.3.3分诊满意度
采用医院自拟分诊满意度调查问卷,经小样本预实验,该问卷内部一致性Cronbach’sα系数为0.88,具有良好信效度,可用于分诊满意度评估。问卷包含分诊服务、分诊秩序、分诊准确度、危急情况应对处理4个维度,每个维度0~50分,分数越高,表示患者满意度越高。患者就诊结束时向患者发放满意度调查问卷,采用统一指导语向患者解释问卷调查的目的、填写方式等,收集患者对分诊的满意度。
1.3.4意外事件
记录比较两组发生医疗纠纷、分诊延迟发生率。
1.3.5分诊质量
采用医院自拟分诊质量评估问卷,经小样本预试验,该问卷内部一致性Cronbach’sα系数为0.84,具有良好信效度,问卷包含医生与患者两个模块,均涉及分诊效率、分诊评估、救治效果3个维度,每个维度总分100分,医生与患者各有50分,两者得分相加得总分,分数越高,表示分诊质量越高。
1.4 数据处理

2 结果
2.1 分诊准确率、分诊时间
与对照组相比,研究组分诊准确率升高,分诊时间缩短(P<0.05)。见表1。
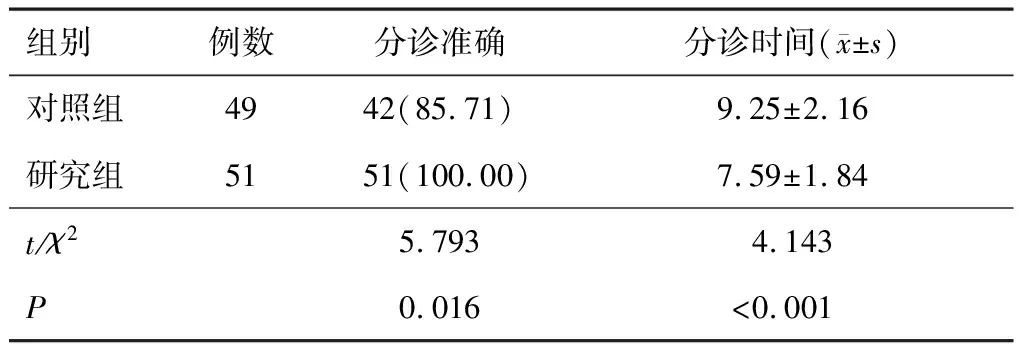
表1 两组分诊准确率、分诊时间比较
2.2 患者疼痛焦虑评分
与对照组相比,研究组生理焦虑、回避、恐惧3个维度评分降低(P<0.05),认知维度评分差异无统计学意义(P>0.05)。见表2。

表2 两组患者疼痛焦虑比较分)
2.3 分诊满意度
与对照组相比,研究组分诊服务、分诊秩序、分诊准确度、危急情况应对处理评分均升高(P<0.05)。见表3。

表3 两组分诊满意度比较分)
2.4 意外事件发生率
对照组出现医疗纠纷1例,分诊延迟5例。研究组无意外事件发生。两组比较差异有统计学意义(P<0.001)。
2.5 分诊质量
与对照组相比,研究组分诊效率、分诊评估、救治效果评分均升高(P<0.05)。见表4。

表4 两组分诊质量比较分)
3 讨论
预检分诊是指对某种疾病的种类及严重程度进行快速评估,确定就诊顺序,使患者有序、快速获得最佳治疗,是精准救治的首要环节[6-7]。但随着人民群众对生活质量要求的提高,患者对疼痛的控制要求也在提高,因此,越来越多的患者为快速解决疼痛问题进入疼痛科寻求救治,加重了疼痛科的工作负担,导致患者分诊时间延长,且分诊台一般不行体检检查,若部分疼痛患者因特殊原因隐瞒病史,易导致就诊时间延迟,这也是引起疼痛科医患矛盾的主要因素之一[8]。预检分诊不仅是患者得到准确救治的关键,也是解决科室拥挤现象的核心。因此,除了要求预检分诊护士具备过硬的专业素质之外,还要求分诊护士具备良好责任意识。
传统分诊模式常按照分诊护士临床经验进行疼痛评估,无固定询问顺序与参照标准,且未能将患者病情严重程度进行分级救治,因此,在混杂的环境中发生疏漏及遗忘,易出现评估不完善、分流失误等情况,而延误病情,导致患者未能及时得到准确救治[9]。李杰等[10]将PQRST分诊模式应用至急性上腹痛患者发现,该模式有利于缩短分诊时间,提高分诊准确率,且能提高护理满意度。本研究结果显示,研究组分诊满意度及准确率较对照组均提高,分诊时间较对照组短,这与上述研究结论[10]一致。分析认为,分诊护士作为主要负责人,其专业素养水平影响患者分流现状,临床许多疾病症状较为相似,而分诊护士若问诊不全或采用惯用思维进行分诊,则易造成分诊失误[11-12]。本研究采用PQRST分诊模式,一方面,研究开展前组织疼痛科护士进行专业培训,提高各成员的专业素养;另一方面,PQRST包含疼痛位置/诱因、性质、放射痛方向、程度/症状、疼痛时间5方面内容,通过分诊护士有序的问诊,能全面、准确评估患者疾病类型,判定分流科室,可避免疏漏,有利于缩短分诊时间,提高分诊准确率,从而提高患者分诊满意度[13-14]。
本研究结果显示,PQRST分诊模式能降低意外事件发生率,提高分诊质量。既往临床常根据患者就诊顺序进行评估、分流、诊治,在一定程度上延误了患者病情的救治,PQRST分诊模式按照患者病情严重程度分成Ⅰ~Ⅴ类,优先联系科室医生救治病情危重患者,对病情相对较为稳定的患者安排候诊,引导患者有序分流,可使医疗资源得到合理配置,有利于诊疗工作有序开展,同时对等待就诊的Ⅳ、Ⅴ类疼痛患者进行动态评估和再评估,以确保患者安全,在一定程度上能降低意外事件发生率,提高整体分诊质量[15]。此外,Rogers等[16]发现,疼痛恐惧与心理健康具有显著相关性,疼痛恐惧水平越高,患者疼痛感知越强烈。因此,在PQRST分诊模式中,对于等待就诊的患者,提倡采用语言安抚、疼痛知识讲解等方式缓解患者情绪,能降低患者疼痛灾难化思维,消除恐惧、焦虑心理[17]。
4 结论
PQRST分诊模式可减轻非创伤性疼痛患者疼痛焦虑,缩短分诊时间,提高分诊准确率与满意度,进一步提升分诊质量。
