预后营养指数在预测晚期小细胞肺癌患者预后中的临床意义△
2024-03-22马千惠潘瑞丽关玉霞郭爱敏
马千惠,潘瑞丽 ,关玉霞,郭爱敏
中国医学科学院北京协和医院1 呼吸与危重症医学科,2 护理部,北京 100730 3中国医学科学院北京协和医学院护理学院,北京 100144
《“健康中国2030”规划纲要》指出,中国计划在2030 年实现总体肿瘤5 年生存率提高15%的目标[1]。国家癌症中心统计数据显示,2016 年中国肺癌发病率和病死率均居全部恶性肿瘤首位,其中新发病例约82.8 万例,死亡病例约65.7 万例,近年来肺癌发病率和病死率均呈明显上升趋势[2-3]。然而,早期肺癌多无明显症状,临床上多数患者因出现症状就诊时已发展至晚期,晚期肺癌患者的5年生存率不高,预后较差[4]。肿瘤治疗不仅聚焦研究细胞生物周期性和基因层面的特性,更依赖于机体自身免疫系统的应答。随着营养治疗可改善肺癌患者远期预后的研究结论被证实,营养治疗已成为抗肿瘤综合治疗的重要一环,营养状态不良不仅影响肿瘤治疗的时机和疗效,同样影响患者的远期预后[5-6]。预后营养指数(prognostic nutritional index,PNI)是一种通过计算外周血中白蛋白水平和总淋巴细胞计数来反映患者营养和免疫状况的指标,肿瘤患者的营养状态与其长期生存情况密切相关[7-8]。截至目前,已有大量研究表明,PNI 在食管癌、胃癌、结直肠癌、膀胱癌以及妇科恶性肿瘤中具有重要的预后价值[9-13]。有研究显示,PNI 对不同类型、分期肺癌患者治疗效果和预后的评估均具有重要的临床意义,PNI 降低预示着患者分期较晚,预后较差[14-15]。小细胞肺癌(small cell lung cancer,SCLC)具有依赖药物治疗、对手术治疗不敏感、患者生存期短及预后差等特点[16]。因此,及时的营养干预对改善SCLC 患者的预后具有重要意义。本研究探讨接受规律治疗的晚期SCLC 患者的营养状况,以及PNI 对患者预后的影响,旨在为临床医务人员开展营养评定及干预提供理论支持,现报道如下。
1 资料与方法
1.1 一般资料
选取2014 年3 月至2021 年3 月于中国医学科学院北京协和医院接受规律治疗的晚期SCLC 患者。纳入标准:①经病理检查确诊为SCLC;②依据美国癌症联合委员会(American Joint Committee on Cancer,AJCC)第8 版TNM 分期标准[17],临床分期为ⅢB~Ⅳ期;③患者对自身疾病知情;④有完整的语言表达能力。排除标准:①合并精神疾病或意识不清;②合并认知障碍;③合并其他严重躯体疾病,病情不稳定或急剧恶化。依据纳入和排除标准,本研究共纳入116 晚期SCLC 患者,其中男94 例,女22 例;平均年龄(60.22±9.88)岁;TNM 分期:ⅢB 期51 例,Ⅳ期65 例;职业状态:退休51 例,在职65 例;体力状态评分:0 分25 例,1 分54 例,2 分37 例。本研究经过中国医学科学院北京协和医院医学伦理委员会批准通过(JS-3364)。
1.2 资料收集
在首次接受全身抗肿瘤药物治疗前1 周内收集患者的临床资料,包括性别、年龄、TNM 分期、文化程度、职业状态、体力状况评分、治疗方式(手术、化疗、放疗、免疫治疗)。依据美国东部肿瘤协作组(Eastern Cooperative Oncology Group,ECOG)体力状况评分标准[18]将患者的体力状态分为0~5分。活动能力完全正常,与起病前活动能力无任何差异为0 分;能自由走动及从事轻体力活动,包括一般家务或办公室工作,但不能从事较重的体力活动为1 分;能自由走动及生活自理,但已丧失工作能力,日间不少于一半时间可以起床活动为2分;生活仅能部分自理,日间一半以上时间卧床或坐轮椅为3 分;卧床不起,生活不能自理为4 分;死亡为5 分。一般认为,体力状况评分为3~4 分的患者不适宜进行化疗。
1.3 随访方法
采用电话、门诊随访等方式对所有患者进行随访,随访截止时间为2022 年3 月,记录患者的生存情况。
1.4 观察指标
①比较不同临床特征晚期SCLC 患者的中位总生存期(overall survival,OS)。②首次接受全身抗肿瘤药物治疗前1 周及治疗后3、6、9、12 个月,分别收集患者的营养相关指标,包括体重、白细胞计数、淋巴细胞计数、血红蛋白水平、白蛋白水平、前白蛋白水平及PNI。其中,PNI=血清白蛋白(g/L)+5×外周血淋巴细胞总数(×109/L)[19]。各时间节点数据应用对数-差分法(对所有观察节点数据先进行对数转化,再将下一观察节点与上一观察节点的数据做差值)进行处理后,分析各营养指标的变化情况。③分析PNI 对晚期SCLC 患者预后的影响。由于既往相关研究中样本量相对较小,且不同研究中PNI 临界值有差异,为了明确一个精准的PNI 临界值,本研究根据张立明等[20]应用PNI 预测SCLC 患者预后的Meta 分析结果,拟合PNI 临界值来评估PNI 对SCLC 患者预后的预测价值,确定PNI 临界值为46.725,以此分为低PNI 组(PNI﹤46.725)和高PNI 组(PNI≥46.725),分析不同时间节点PNI 对晚期SCLC 患者预后的影响。
1.5 统计学方法
采用SPSS 22.0 软件对数据进行统计分析,符合正态分布的计量资料以均数±标准差(±s)表示;计数资料以例数及率(%)表示;采用Kaplan-Meier 法绘制生存曲线,组间比较采用Log-rank 检验;以P﹤0.05 为差异有统计学意义。
2 结果
2.1 不同临床特征晚期SCLC 患者预后的比较
全部晚期SCLC 患者的中位OS 为16.00 个月(95%CI:12.99~19.01)。不同性别、年龄、TNM 分期、文化程度、职业状态、手术情况、化疗情况、放疗情况晚期SCLC 患者的中位OS 比较,差异均无统计学意义(P﹥0.05)。不同体力状况评分、免疫治疗情况晚期SCLC 患者的中位OS 比较,差异均有统计学意义(P﹤0.05);患者体力状况评分越高,中位OS 越短,接受免疫治疗患者的中位OS 长于未接受免疫治疗的患者。(表1)
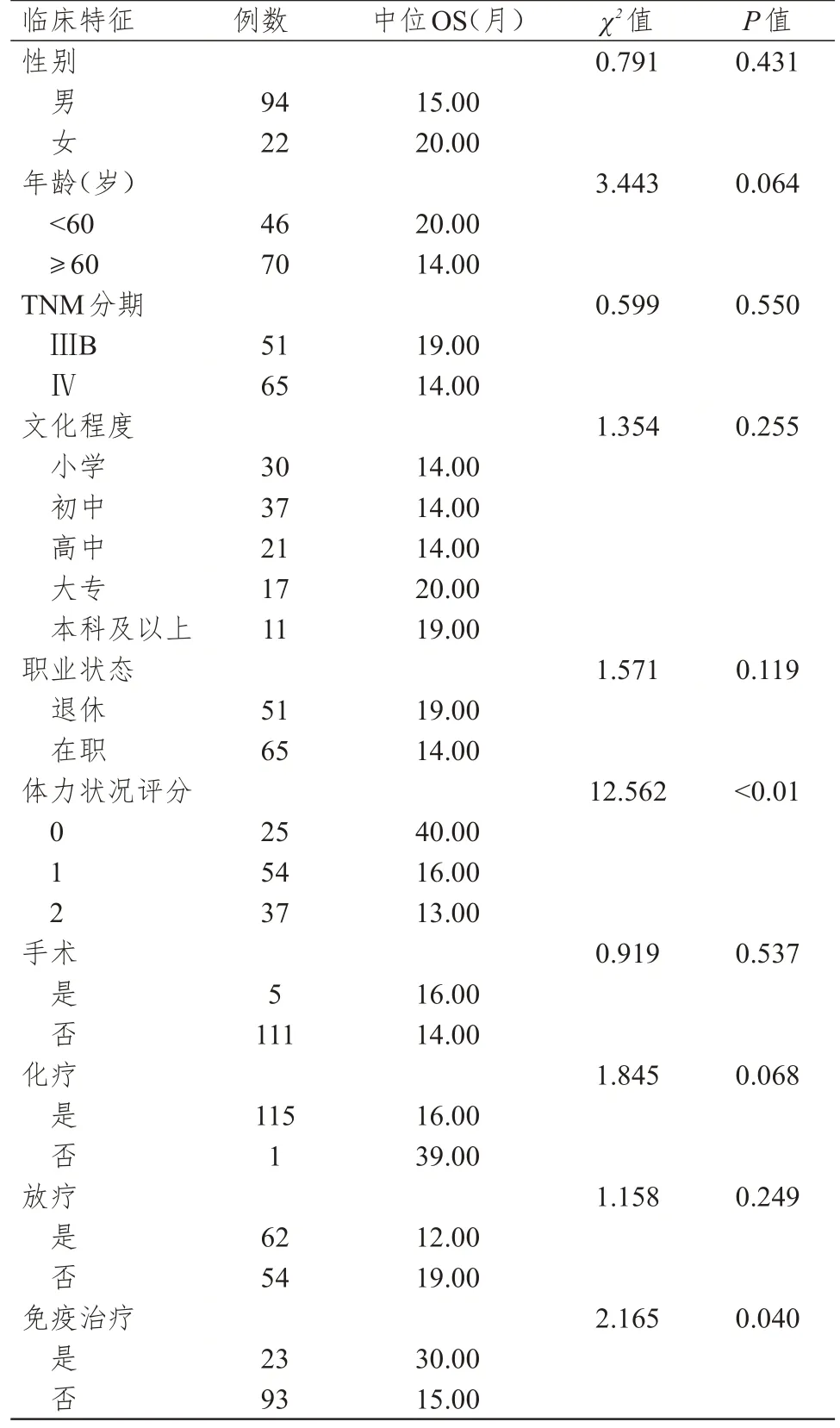
表1 不同临床特征晚期SCLC 患者预后的比较
2.2 不同时间节点晚期SCLC 患者营养相关指标变化情况
治疗前及治疗3、6、9、12 个月时晚期SCLC患者的营养相关指标见表2。本研究对各时间节点数据应用对数-差分法进行处理后,获得营养相关指标变化趋势,见图1。在观察期内,患者的体重变化不明显;白细胞计数、淋巴细胞计数、白蛋白水平和PNI 均在治疗3 个月时下降至最低值,而后缓慢升高再下降;前白蛋白水平在接受治疗的6 个月内呈上升趋势,治疗6 个月时达到高峰,而后迅速下降,治疗12 个月时下降至最低值。

图1 晚期SCLC患者营养相关指标变化趋势图
表2 不同时间节点晚期SCLC 患者的营养相关指标(±s)
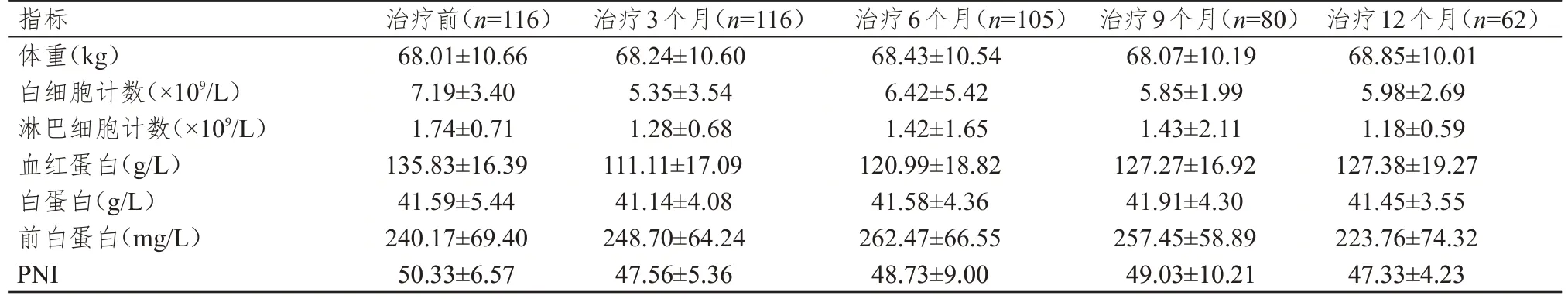
表2 不同时间节点晚期SCLC 患者的营养相关指标(±s)
指标体重(kg)白细胞计数(×109/L)淋巴细胞计数(×109/L)血红蛋白(g/L)白蛋白(g/L)前白蛋白(mg/L)PNI治疗前(n=116)68.01±10.66 7.19±3.40 1.74±0.71 135.83±16.39 41.59±5.44 240.17±69.40 50.33±6.57治疗3个月(n=116)68.24±10.60 5.35±3.54 1.28±0.68 111.11±17.09 41.14±4.08 248.70±64.24 47.56±5.36治疗6个月(n=105)68.43±10.54 6.42±5.42 1.42±1.65 120.99±18.82 41.58±4.36 262.47±66.55 48.73±9.00治疗9个月(n=80)68.07±10.19 5.85±1.99 1.43±2.11 127.27±16.92 41.91±4.30 257.45±58.89 49.03±10.21治疗12个月(n=62)68.85±10.01 5.98±2.69 1.18±0.59 127.38±19.27 41.45±3.55 223.76±74.32 47.33±4.23
2.3 生存情况的比较
治疗前,根据PNI 临界值对患者进行分组,低PNI 组(n=27)与高PNI 组(n=89)患者的中位OS 分别为16.00 个月(95%CI:8.37~23.63)和16.00 个月(95%CI:12.74~19.26),差异无统计学意义(χ2=0.021,P=0.915)。治疗3 个月时,根据PNI 临界值对患者进行分组,低PNI 组(n=51)与高PNI 组(n=65)患者的中位OS 分别为14.00 个月(95%CI:10.02~17.98)和19.00 个月(95%CI:15.84~22.15),差异无统计学意义(χ2=1.659,P=0.198)。治疗6 个月时,根据PNI 临界值对患者进行分组,低PNI 组(n=41)患者的中位OS 为12.00 个月(95%CI:8.24~15.76),明显短于高PNI 组(n=64)患者的20.00 个月(95%CI:16.65~23.35),差异有统计学意义(χ2=17.988,P﹤0.01)。治疗9 个月时,根据PNI 临界值对患者进行分组,低PNI 组(n=30)患者的中位OS为15.00 个月(95%CI:12.32~17.68),明显短于高PNI 组(n=50)患者的24.00 个月(95%CI:17.04~30.96),差异有统计学意义(χ2=13.997,P﹤0.01)。治疗12 个月时,根据PNI 临界值对患者进行分组,低PNI 组(n=27)患者的中位OS 为19.00 个月(95%CI:13.94~24.06),明显短于高PNI 组(n=35)患者的29.00 个月(95%CI:17.35~40.65),差异有统计学意义(χ2=18.428,P﹤0.01)。(图2)
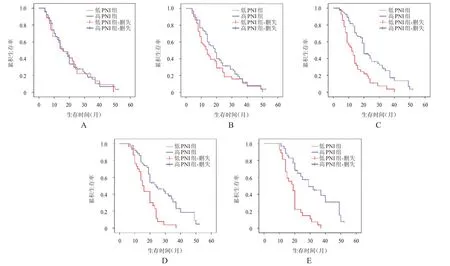
图2 不同时间节点低PNI组与高PNI组晚期SCLC患者的OS曲线
3 讨论
本研究结果表明,接受规律治疗的晚期SCLC患者的中位OS 为16.00 个月(95%CI:12.99~19.01),与van Meerbeeck 等[21]研究结果一致。本研究中,患者首次接受抗肿瘤药物治疗时的体力状况评分越低,生存期越长,预后越好,二者具备因果关系,与李华伟等[22]研究结果一致。这是因为,患者首诊时体力状况评分越低,机体对治疗的耐受性就越好,不良反应发生率和暂停治疗的概率也就越低,因此患者的预后越好。本研究中,接受免疫治疗患者的中位OS 长于未接受免疫治疗的患者,这是因为免疫检查点抑制剂具有良好的抗肿瘤活性,SCLC 具有高免疫原性、高突变负荷等特点,因此,免疫检查点抑制剂有望成为晚期SCLC 治疗的重要突破口[23-24]。
本研究中,患者体重在12 个月的观察期内无明显波动,这与相关研究报道的结果不一致[25]。分析原因如下,考虑药物治疗的安全性,本研究患者在住院期间各节点接受药物治疗时,血液生理生化指标均处于可接受治疗范围内,患者机体状态较好;此外,因为肿瘤药物的作用机制复杂,患者的体重受到多种因素影响,特别是身体状态和病理因素[26]。血清白蛋白是血液内维持人体营养和渗透压的重要组成成分,其在恶性肿瘤患者营养状况的评估中具有重要意义,但受到炎症、水肿、感染等因素的影响[27]。淋巴细胞作为机体中重要的免疫细胞,常用于预测临床转归。研究表明,免疫损伤与低蛋白血症有关,提示营养不良与免疫系统协同促进了肿瘤的进展[28]。前白蛋白是反映营养代谢的特异性指标,其半衰期为1.9 天,适用于肿瘤患者营养状况的检测[29]。本研究中,患者前白蛋白水平在治疗6 个月时达到高峰,而后迅速下降,治疗12 个月时下降至最低值。因此,医护人员不能单纯采用一个或某几个指标判断接受规律治疗的晚期SCLC 患者的营养状态,且不能仅根据某一时间节点的指标判断患者的营养状态,应动态、全程评估患者营养状态的变化。
PNI 是通过计算白蛋白及淋巴细胞计数来评估患者营养状态的一种方法。本研究结果显示,不同时间节点PNI 对患者预后的影响是动态变化的。SCLC 患者治疗早期的营养状态对预后无明显影响,但治疗6、9、12 个月时的PNI 与患者的生存期均有关,PNI 越低,患者的生存期越短。PNI可以作为判断SCLC 患者预后的敏感指标,本研究对PNI 与患者预后的关系进行了量化分析,结果发现,在患者接受治疗后第6 个月时开展营养干预,可改善患者的营养状态,延长生存期。然而,本研究未考虑营养支持治疗情况,仅就患者营养状态与预后之间的关系进行探讨。本研究结果提示临床医护人员,晚期肿瘤的治疗不仅仅要重视药物治疗相关问题,也应重视营养支持治疗,在合适时间点开展营养干预,可在抗肿瘤综合治疗中发挥重要作用。
综上所述,晚期SCLC 患者接受抗肿瘤药物治疗后早期营养状态改变不明显,对预后无明显影响,但治疗6 个月时的营养状态可影响患者预后。提示临床医护人员应在治疗6 个月时重点关注SCLC 患者的营养问题,从而提高治疗效果,改善患者的生活质量。
