改良小切口切除术对甲状腺瘤患者应激反应、免疫功能、炎症反应的影响△
2024-03-22岳苗苗刘冬冬崔艳艳
岳苗苗,刘冬冬,崔艳艳
河南省直第三人民医院手术室,郑州 450000
甲状腺瘤是临床常见的甲状腺良性肿瘤,病程缓慢,患者多无任何自觉症状,但若肿瘤体积过大,就会出现呼吸不畅、吞咽困难等压迫症状,并可伴发甲亢,存在一定恶变的可能,严重影响患者的生活质量,故应尽早手术切除[1-2]。甲状腺瘤的常规治疗手段是手术切除,传统甲状腺切除术由于切口较大、难处理,术后恢复时间较长,会引起应激反应及炎症反应,对甲状腺功能、免疫功能等产生抑制,易引起感染、切口粘连等并发症,影响患者的术后恢复[3]。近年来,随着医学技术的发展,改良小切口切除术逐渐应用于甲状腺肿瘤的治疗中,该手术对机体的创伤较小,临床疗效较好[4]。本研究探讨改良小切口切除术对甲状腺瘤患者应激反应、免疫功能、炎症反应的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2019 年1 月至2021 年12 月河南省直第三人民医院收治的甲状腺瘤患者。纳入标准:①经病理学检查确诊为甲状腺良性肿瘤;②出现压迫症状;③首次接受治疗;④符合手术指征。排除标准:①合并肝肾功能障碍;②合并严重感染;③妊娠期或哺乳期女性。依据纳入和排除标准,本研究共纳入88 例甲状腺瘤患者,根据手术方式的不同分为对照组(n=44)和观察组(n=44),对照组患者接受传统甲状腺切除术,观察组患者接受改良小切口切除术,两组患者围手术期均给予综合干预。对照组中,男20 例,女24 例;年龄31~70 岁,平均(51.12±4.22)岁;病灶直径1.15~2.12 cm,平均(1.62±0.23)cm。观察组中,男19 例,女25 例;年龄31~71 岁,平均(51.22±4.29)岁;病灶直径1.15~2.13 cm,平均(1.63±0.22)cm。两组患者性别、年龄、病灶直径比较,差异均无统计学意义(P﹥0.05),具有可比性。本研究经过河南省直第三人民医院医学伦理委员会审批通过[2019 伦审第(18)号]。
1.2 手术及干预方法
对照组患者接受传统甲状腺切除术:患者取平卧位,气管插管全身麻醉,常规消毒,于锁骨上方颈前做一约6 cm 切口,暴露甲状腺组织,切除患侧甲状腺,放置引流管,关闭切口。
观察组患者接受改良小切口切除术:患者取平卧位,头颈部保持倾斜向前,颈丛阻滞麻醉,于锁骨上方颈皮上凹处做一约3 cm 切口,分离肌群结缔组织,游离瓣膜,完全暴露病灶,切除病灶,行清创止血,关闭切口。
两组患者围手术期均给予综合干预:①心理干预,向患者讲解疾病相关知识及治疗后可以达到的效果,使患者了解只要积极接受治疗就可以达到治愈,不会对后续生活造成影响,打消患者的顾虑,消除患者的恐惧情绪;多与患者沟通交流或进行患者喜欢的活动,帮助患者缓解压力。②并发症预防,甲状腺腺体周围血管组织较为丰富,术后容易出现感染、出血等并发症,术后需密切关注患者的切口恢复情况,嘱患者注意保护颈部,同时保证患者所处环境干净整洁,降低感染风险。
1.3 观察指标
①比较两组患者的手术相关指标,包括手术时间、术中出血量、切口长度及术后住院时间。②术前及术后3 天,抽取两组患者的空腹静脉血5 ml,检测两组患者的应激反应指标,包括总抗氧化能力(total antioxidant capacity,TAC)、去甲肾上腺素(norepinephrine,NE)、皮质醇,采用双抗体夹心酶联免疫吸附法检测TAC 水平,采用比色法检测NE 水平,采用放射免疫法检测血清皮质醇水平。③术前及术后3 天,抽取两组患者的空腹静脉血5 ml,采用双抗体夹心酶联免疫吸附法检测两组患者的炎症因子指标,包括白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)。④术前及术后3 天,抽取两组患者的空腹静脉血5 ml,采用流式细胞仪检测两组患者的免疫功能指标,包括CD3+、CD4+、CD8+水平,计算CD4+/CD8+。⑤比较两组患者的并发症发生情况,包括皮下结节、切口粘连、吞咽困难、颈前区疼痛、颈部麻木。
1.4 统计学方法
采用SPSS 21.0 软件对所有数据进行统计分析,计数资料以例数和率(%)表示,组间比较采用χ2检验;符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用t检验;以P﹤0.05 为差异有统计学意义。
2 结果
2.1 手术相关指标的比较
观察组患者手术时间、术后住院时间、切口长度均明显短于对照组,术中出血量明显少于对照组,差异均有统计学意义(P﹤0.01)。(表1)

表1 两组患者手术相关指标的比较
2.2 应激反应指标的比较
术前,两组患者TAC、NE、皮质醇水平比较,差异均无统计学意义(P﹥0.05)。术后3 天,两组患者TAC、NE、皮质醇水平均高于本组术前,观察组患者TAC、NE、皮质醇水平均低于对照组,差异均有统计学意义(P﹤0.05)。(表2)
2.3 炎症反应指标的比较
术前,两组患者IL-6、TNF-α水平比较,差异均无统计学意义(P﹥0.05)。术后3 天,两组患者IL-6、TNF-α水平均高于本组术前,观察组患者IL-6、TNF-α水平均低于对照组,差异均有统计学意义(P﹤0.05)。(表3)
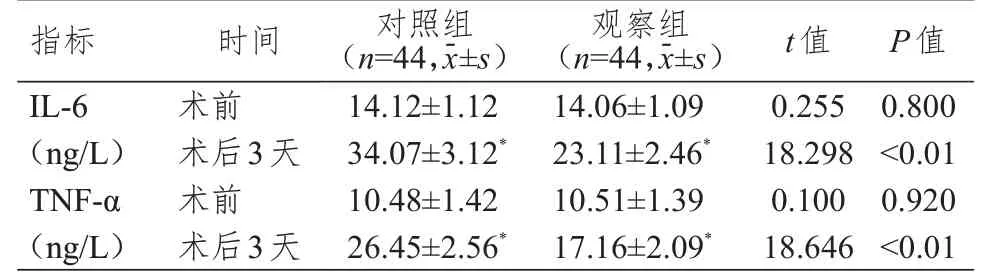
表3 手术前后两组患者炎症反应指标的比较
2.4 免疫功能指标的比较
术前,两组患者CD3+、CD4+、CD8+水平和CD4+/CD8+比较,差异均无统计学意义(P﹥0.05)。术后3 天,两组患者CD3+、CD4+水平和CD4+/CD8+均高于本组术前,CD8+水平均低于本组术前,观察组患者CD3+、CD4+水平和CD4+/CD8+均高于对照组,CD8+水平低于对照组,差异均有统计学意义(P﹤0.05)。(表4)
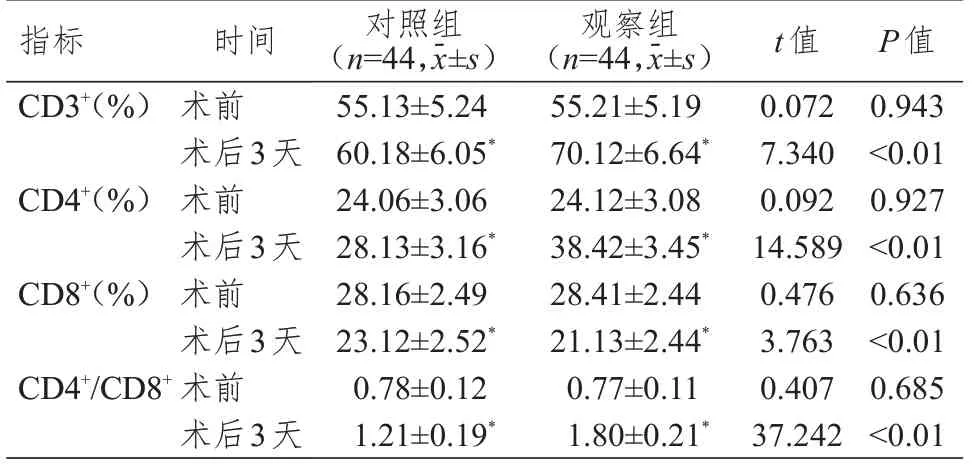
表4 手术前后两组患者免疫功能指标的比较
2.5 并发症发生情况的比较
观察组患者的并发症总发生率为9.09%(4/44),低于对照组患者的29.55%(13/44),差异有统计学意义(χ2=5.906,P=0.015)。(表5)

表5 两组患者的并发症发生情况[n(%)]
3 讨论
甲状腺瘤的发病可能与碘、内分泌、精神压力等因素有关,近年来,甲状腺瘤的发病率逐渐升高[5-6]。甲状腺瘤多具有单克隆特点,因此一般采用手术治疗,传统开放手术会在患者颈部做切口,可破坏颈部其他皮肤组织,术后易引起并发症,同时颈部切口也会明显影响颈部美观,给患者心理健康造成一定影响,不利于患者的术后恢复[7-9]。
改良小切口手术、腔镜手术等切口较小,对患者外形影响较小,已广泛应用于临床[10]。但腔镜手术对操作技术及器械的要求较高,同时术中需要开通皮下隧道,术后易引起皮下结节、颈前区疼痛等并发症[11-12]。改良小切口手术作为传统术式的“改良版”,具有操作精准、简便灵活、创伤小、术后并发症发生率较低等优点,临床认可度较高[13]。研究显示,合理有效的围手术期干预措施能够促进甲状腺瘤患者的术后恢复,可降低并发症发生率,而常规干预无法对患者进行有效的情绪疏导及心理干预,不能更好地预防并发症[14]。因此,本研究两组患者围手术期均给予综合干预,从患者生理、心理等方面出发,给予患者疼痛干预、专科干预、并发症预防、心理干预等,密切观察患者的病情变化,积极治疗,同时积极关注患者的心理状态,促使患者回归社会和家庭,从而提高患者的生活质量[15-17]。本研究结果显示,观察组患者手术时间、术后住院时间、切口长度均明显短于对照组,术中出血量明显少于对照组,提示与传统开放手术相比,改良小切口切除术治疗甲状腺瘤的疗效显著,可以缩短手术时间和住院时间,促进患者的术后恢复。
传统开放手术患者术后易发生明显的应激反应,影响患者的身体机能,增加感染风险,不利于患者的术后恢复[18]。机体受到手术等刺激,可导致TAC、NE、皮质醇水平升高,引起一系列应激反应;TAC 反映机体抗氧化能力和人体组织功能;NE 是由肾上腺素能神经末梢释放的递质,可激动α受体,具有很强的血管收缩作用,可反映机体应激反应程度;皮质醇是肾上腺糖皮质激素,可参与蛋白质、糖类等代谢,维持机体正常生理机能,可反映机体应激反应水平。免疫功能低下是影响临床疗效的主要因素之一,T 淋巴细胞主要参与机体细胞免疫的应答过程,其中CD3+是成熟T 细胞表面的一种标志分子,可反映T 细胞的整体功能和数目,其水平升高表示T 细胞免疫功能增强;CD4+为辅助性T 细胞的一种表面标志分子,其水平升高表示T 细胞辅助功能增强;CD8+为细胞毒性T细胞的一种表面标志分子,其水平降低表示细胞毒性作用降低。
本研究结果显示,术后3 天,两组患者TAC、NE、皮质醇、IL-6、TNF-α水平均高于本组术前,观察组患者TAC、NE、皮质醇、IL-6、TNF-α水平均低于对照组;两组患者CD3+、CD4+水平和CD4+/CD8+均高于本组术前,CD8+水平均低于本组术前,观察组患者CD3+、CD4+水平和CD4+/CD8+均高于对照组,CD8+水平低于对照组,差异均有统计学意义(P﹤0.05)。提示相比于开放手术,改良小切口切除术对甲状腺瘤患者应激状态、炎症反应以及免疫功能的影响更小。分析原因在于,改良小切口切除术创伤较小,能够在一定程度上缓解患者的应激反应程度;甲状腺瘤患者多为女性,传统开放手术对患者外观的影响较大,患者易出现焦虑、抑郁等负性情绪,综合干预针对患者不良情绪进行疏导,告知患者其术后恢复情况,多与患者交流,可缓解患者的压力,促使其积极配合治疗[18-19]。
本研究结果显示,观察组患者的并发症总发生率为9.09%,低于对照组患者的29.55%,提示改良小切口切除术相比于开放手术更能降低甲状腺瘤患者的术后并发症发生率。这可能是因为改良小切口切除术术中剥离皮瓣,对皮肤牵拉较少,对神经功能的损伤较小,可降低皮下结节、颈前区疼痛等并发症的发生率[19-20]。综合干预对患者进行有效的并发症预防,特别注意保护患者颈部,预防后续拉伤,且该干预模式密切监测患者的颈部切口卫生情况,可防止伤口感染[21-22]。
综上所述,相比于开放式手术,改良小切口切除术应用于甲状腺瘤患者,可明显缩短手术时间和术后住院时间,降低对患者应激反应、炎症反应及免疫功能的影响,促进患者的术后恢复,降低并发症发生率。
