加温湿化高流量鼻导管氧疗在小儿重症肺炎中的应用
2024-03-22秦永平
秦永平
(河南省南阳市唐河县人民医院 唐河 473400)
由于小儿的免疫防御机制尚未成熟,加之呼吸道生理解剖结构特殊,在肺实质和(或)肺间质部位被病毒、细菌或支原体感染后可引起小儿肺炎。伴随着病情的不断进展,当出现严重的通换气功能障碍(呼吸衰竭)和(或)肺内外并发症时,可对患儿的生命健康产生严重威胁,需及时进行治疗[1]。氧疗是未满足机械通气指征的重症肺炎患儿常用的呼吸支持方案,包括鼻导管氧疗、面罩氧疗等。目前,面罩氧疗在重症肺炎患儿中的开展率较高,其呼吸支持效果已受到普遍认可。但有研究指出,面罩氧疗存在氧浓度不恒定、加温湿化效果差等不足,可引发胃肠胀气、鼻腔黏膜损伤等并发症[2]。加温湿化高流量鼻导管氧疗(HFNC)是新式氧疗法,在治疗成人重症肺炎时能取得较好的效果,但目前分析HFNC 在重症肺炎患儿中治疗效果的相关报道不多。基于此,本研究分析HFNC 对小儿重症肺炎患儿临床症状、血气指标、呼吸力学指标、生化指标及并发症的影响。现报道如下:
1 资料与方法
1.1 一般资料 选择2021 年2 月至2023 年2 月在河南省南阳市唐河县人民医院就诊的90 例重症肺炎患儿,按随机对照原则分为对照组与研究组,各45 例。两组基线资料比较,有良好的均衡性(P>0.05),可对比。见表1。本研究通过河南省南阳市唐河县人民医院医学伦理委员会审查并获批[伦理批号:(2020)伦审第(08)号]。
表1 两组基线资料对比()
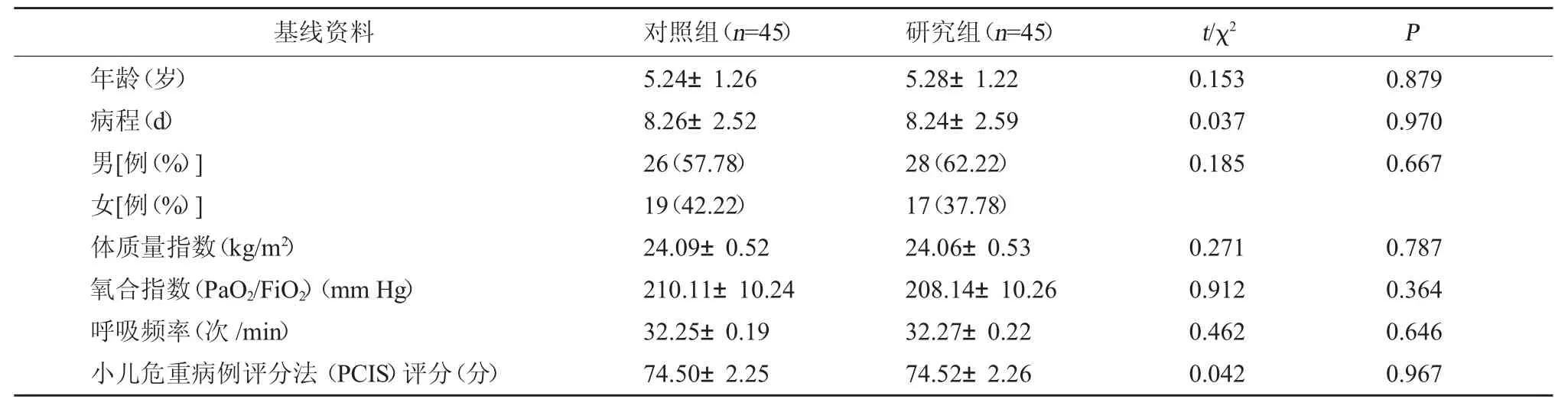
表1 两组基线资料对比()
?
1.2 入选标准 诊断标准:小儿重症肺炎符合《儿科学》[3]中诊断标准,辅助外周血检查、病原学检查、胸部X 线诊断确诊。纳入标准:认知功能、沟通能力与视听觉正常;家属自愿签署知情同意书;未满足机械通气指征。排除标准:重度窒息;合并心、肝、肾等重要脏器功能不全;先天性呼吸系统畸形或伴有其他呼吸系统疾病;有严重致死性先天性疾病,如气管食管瘘、先天性心脏病畸形、先天性膈疝等。
1.3 治疗方法
1.3.1 常规治疗 两组均采用止咳化痰平喘、清创抗感染、纠正水电解质及酸碱平衡失调、营养支持、保持呼吸道通畅等常规治疗,并进行相应的氧疗护理。
1.3.2 对照组 开展常规面罩氧疗:使用带储氧袋的非重吸收式氧气面罩(广州维力医疗器械股份有限公司)开展氧疗,吸入氧浓度维持在40%~80%,氧流量维持在6~8 L/min,对吸氧面罩系带松紧度进行调节,确保无漏气。
1.3.3 研究组 开展HFNC 治疗:选择用新西兰费雪派克鼻导管吸氧系统(包括MR850 型湿化器、空氧混合仪器、呼吸管道等设备),选择合适鼻塞及高流量给氧模式,设置40%~60%的氧浓度,2~10 L/min 的氧流量,吸入气体加温至37℃、湿度>99%。依据血氧饱和度(SpO2)和动脉血气等情况对氧流量以及氧浓度进行调整,确保SpO2>92%或动脉血氧分压(PaO2)≥60 mm Hg,确保潮气量足够、患儿舒适。当患儿PaO2<60 mm Hg 或SpO2<92%,则增加氧流量或调节氧体积分数使得SpO2维持>92%;当患儿病情严重(以呼吸困难、急促,SpO2<88%,氧体积分数>600 ml/min,HR<60 次/min 为主要表现时),则上调氧流量至25 L/min;当SpO2仍<92%或出现严重代谢性酸中毒、呼吸性酸中毒时,则需给予有创机械通气。达下列指征后停止氧疗:(1)呼吸平稳,无呻吟及呼吸暂停;(2)维持PaO2/FiO2>300 mm Hg,氧流量<2 L/min,氧浓度为20%~30%,PaO2>60 mm Hg、动脉血二氧化碳分压(PaCO2)<50 mm Hg 在2 h 以上。
1.4 观察指标 (1)临床症状消失时间及氧疗时间。对比两组气促、发绀、三凹征、肺部啰音等体征消失时间以及停止氧疗时间。(2)血气指标。分别于治疗前、治疗后(氧疗结束时)使用动脉采血针取2 ml 桡动脉血,掌心搓动、颠倒混匀血液标本后立即送检。利用GM300 型血气分析仪(北京迈润医疗医疗器械有限公司)对PaO2、PaCO2、PaO2/FiO2进行测定。(3)生化指标。分别于治疗前后采集早晨空腹外周静脉血5 ml,分离上层血清,采用BK-200 全自动生化分析仪(山东博科有限公司)对降钙素原(PCT)、C反应蛋白(CRP)、白细胞计数(WBC)进行检测。(4)呼吸力学指标。分别于治疗前后利用强迫振荡呼吸检测技术及潮气呼吸肺功能对气道阻力与动态顺应性进行检测。(5)并发症。包括皮肤损伤、胃肠胀气、鼻腔黏膜损伤、慢性肺疾病、气漏综合征。
1.5 统计学方法 采用SPSS22.0 软件处理数据,计量资料以()表示,行t检验;计数资料以%表示,行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组呼吸力学指标对比 两组治疗前气道阻力与动态顺应性相比,差异无统计学意义(P>0.05);研究组治疗后气道阻力比对照组低,动态顺应性比对照组高,差异有统计学意义(P<0.05)。见表2。
表2 两组呼吸力学指标对比()
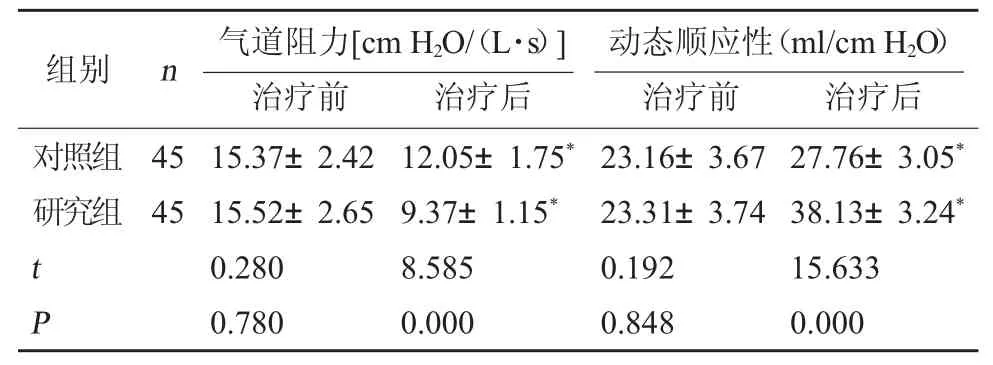
表2 两组呼吸力学指标对比()
注:相比本组治疗前,*P<0.05。
?
2.2 两组临床症状消失时间及氧疗时间对比 研究组气促、发绀、三凹征、肺部啰音消失时间及氧疗均短于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组临床症状消失时间及氧疗时间对比(d,)
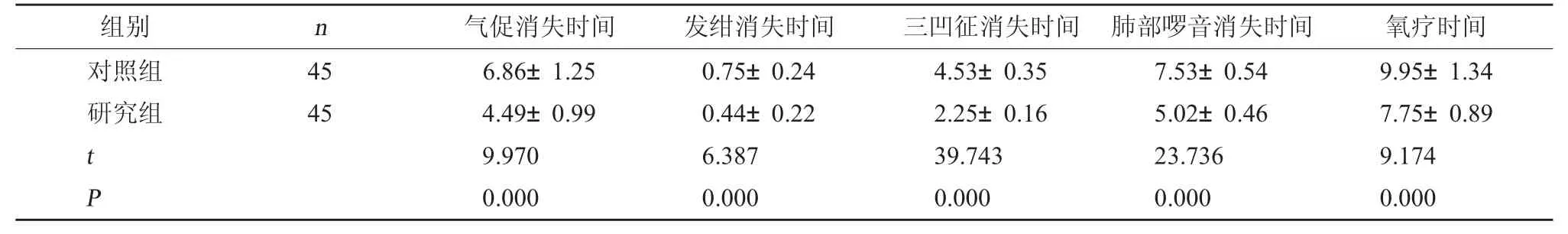
表3 两组临床症状消失时间及氧疗时间对比(d,)
?
2.3 两组血气指标对比 两组治疗前PaO2、PaCO2、PaO2/FiO2水平对比,差异无统计学意义(P>0.05);研究组治疗后PaO2、PaO2/FiO2水平均高于对照组,PaCO2水平低于对照组(P<0.05)。见表4。
表4 两组血气指标对比(mm Hg,)

表4 两组血气指标对比(mm Hg,)
注:相比本组治疗前,*P<0.05。
?
2.4 两组生化指标对比 两组治疗前血清PCT、CRP、WBC 水平相比,差异无统计学意义(P>0.05);研究组治疗后血清PCT、CRP、WBC 水平比对照组低(P<0.05)。见表5。
表5 两组生化指标对比()
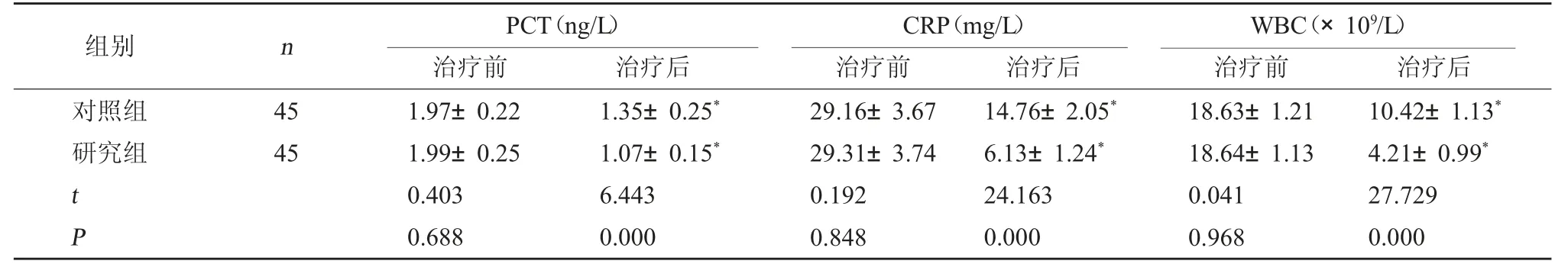
表5 两组生化指标对比()
注:相比本组治疗前,*P<0.05。
?
2.5 两组并发症发生情况对比 两组并发症发生率比较相当(P>0.05)。见表6。
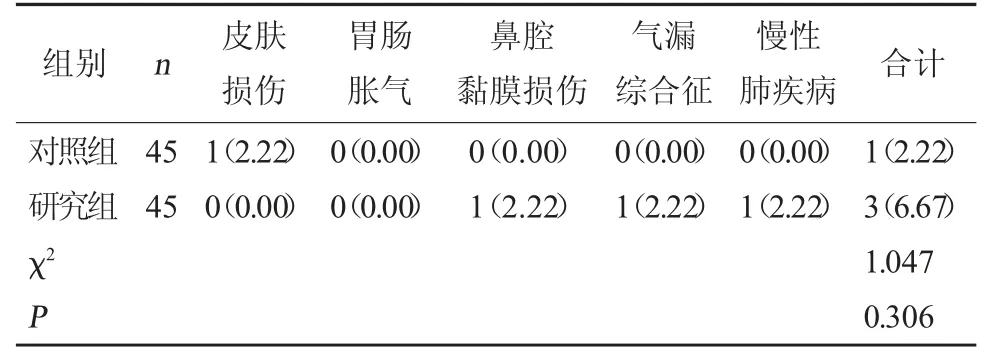
表6 两组并发症发生情况对比[例(%)]
3 讨论
当重症肺炎患儿肺内出现严重病变时,可在短时间内出现呼吸衰竭症状,患儿可表现为进行性呼吸困难或呼吸肌无力、高碳酸血症及严重缺氧,此时需要开展高浓度及高流量的氧疗来进行呼吸支持以改善患儿氧供及氧合情况,以恢复患儿血气及呼吸相关指标至正常水平,从而改善患儿预后[4~5]。
面罩氧疗因其操作简便,是临床最为常用的氧疗方式。其能够使用配对良好的口鼻密闭系统为患者持续输入高流量及高浓度的氧气,从而扩张气道及肺泡,防止气道萎陷情况发生,减少呼吸做功,以改善患儿氧合和氧供。但在氧疗实践中,其缺点日益显露,因有效持续供氧需要保持密闭性回路,因此要求鼻塞、鼻罩要贴紧患儿鼻孔方,头面部装束会挤压患儿面部,损伤鼻翼周围皮肤,若患儿体质量较轻或存在鼻塞、鼻腔不对称情况时还会对通气效果产生不良影响,影响氧供及氧合[6]。另外,常规面罩氧疗的气体未经过加温湿化处理,鼻腔黏膜在干冷气体刺激下会引起支气管痉挛,减弱纤毛运动与分泌物排出效率,可使肺顺应性降低,不利于改善患儿的血气指标及呼吸相关指标[7]。
HFNC 作为新型无创呼吸支持模式,可通过特定的鼻塞来持续供氧。本研究结果显示,研究组治疗后气道阻力比对照组低,动态顺应性比对照组高,证实HFNC 治疗小儿重症肺炎,可有效改善患儿呼吸力学情况。分析其原因为:HFNC 可以产生类似于经鼻连续气道正压通气的气道正压,利于提升气道动态顺应性;并且,HFNC 也能利用加温湿化系统可把空气、氧气混合气体加温加湿至37°及>99%的相对湿度,加温加湿气体输送至体内后减少了黏膜热量和水分的流失,可有效保护黏膜而降低气流阻力,可有效改善患儿呼吸力学[8~9]。本研究结果显示,治疗后,研究组PaO2、PaO2/FiO2水平均高于对照组,PaCO2水平低于对照组。证实HFNC 治疗小儿重症肺炎,可有效改善患儿血气指标。分析其原因为:HFNC 通过输送高流量及高浓度的氧气,能有效缓解呼吸阻力及疲劳,同时促进二氧化碳与氧气高效交换,使PaO2/FiO2及PaO2升高,PaCO2降低,减轻肺功能损伤程度,利于血气指标恢复;同时,HFNC也能充分冲刷鼻咽部无效腔,不断增强肺泡内气体交换能力,进而有效提升肺部通气功能,利于患者血气指标的恢复[10~11]。
CRP、WBC、PCT 是诊断感染的常用炎症指标,CRP、WBC 表达与机体感染程度呈正相关;PCT 水平是反映肺炎严重程度的重要指标[12~13]。本研究结果显示,研究组治疗后血清PCT、CRP、WBC 水平比对照组低;研究组气促、发绀、三凹征、肺部啰音消失时间及氧疗时间均短于对照组,证实在重症肺炎患儿中开展HFNC 治疗,可减轻机体感染程度,减少临床症状消失时间及氧疗时间。分析其原因为:HFNC 通过冲洗鼻咽部及加温加湿气道,利于提升肺呼吸道表面纤毛黏液系统的清除能力与排出分泌物的能力,有效排出淤积在气道或肺深处的黏稠痰液或痰痂,可有效缓解气道、肺部感染情况,降低PCT、CRP、WBC 等生化指标[14~15]。在气道、肺部感染缓解后,可有效控制疾病进展,利于促进气促、发绀、三凹征、肺部啰音等临床症状消退。本研究结果显示,研究组并发症发生率略低于对照组,但差异无统计学意义,分析其原因可能和病例数选取较少以及开展了相应的氧疗护理有关。
综上所述,HFNC 治疗小儿重症肺炎,可有效缩短临床症状消失时间及氧疗时间,改善血气及呼吸力学情况,降低PCT、CRP、WBC 等生化指标,可更好地改善患者预后。
