结直肠癌贫血患者围手术期用血影响因素分析:一项单中心2013—2020年数据
2024-03-14陈岩陈麟凤何欣王岩于文娟刘璇刘思琪
陈岩 陈麟凤 何欣 王岩 于文娟 刘璇 刘思琪
首都医科大学附属北京世纪坛医院输血科,北京 100038
结直肠癌是目前世界上排名第三位的恶性肿瘤,近年来的发病率为4.4/10万~40.6/10万[1]。其死亡率为2.5/10万~20.5/10万[2]。手术是治疗结直肠癌的主要方法,包括开腹手术、腹腔镜技术、微创治疗等[3-4]。在外科治疗的结直肠癌患者中,贫血是影响预后的重要因素之一。术前基线贫血、由手术引起的失血、术后肠道渗出和营养不足是围术期申请用血的主要原因。根据血红蛋白(hemoglobin,Hb)浓度,在中国海平面地区,成年男性Hb<120 g/L,成年女性(非妊娠)Hb<110 g/L,孕妇Hb<100 g/L为贫血[5]。充足的Hb对于维持氧气的充足输送是必要的,如果低于阈值(一般来说为手术患者Hb低于70 g/L,内科治疗患者Hb低于60 g/L),则需要考虑输血以提高患者血红蛋白水平。
输血是危重患者救治管理的重要手段。根据美国血液与生物治疗促进协会(Association for the Advancement of Blood &Biotherapies,AABB)指南,血流动力学稳定的手术患者建议限制性输血阈值为7~8 g/dL[6]。AABB还强调,输血应根据临床症状和Hb浓度进行考虑[7-8]。尽管输血具有其改善患者临床症状的优点,但仍被认为与结直肠癌的发病率和死亡率增加、感染性术后并发症和肿瘤复发有关[9-10]。因此,决定是否实施输血在很大程度上取决于利益与风险的权衡。对围手术期贫血患者输血的深入调查将有助于决策过程。在中文文献库中,通过检索“结直肠癌”、“输血”、“围手术期”等关键词,并设定时间框架为近五年,发现很少有研究报道结直肠癌患者本身的临床指标(如年龄、性别、凝血、血常规、肿瘤分期、住院时间等)与输血量的关系,也很少见到围手术期输血的预测因素的相关研究,大部分文献都聚焦于输血后的效应结局,如感染、免疫、血栓、肝转移、术后恢复、临床生存等方面[11-14]。因此,研究结直肠癌患者的临床指标与输血之间的关系,探索影响结肠癌围手术期输血的因素,具有重要的临床和学术意义。
所以,本研究旨在通过对结直肠癌贫血患者围手术期输血实践的研究,确定与术中和围手术期输血量相关的临床因素,以期能为结直肠癌贫血患者围手术期输血管理提供相关信息。
资料与方法
1 纳入与排除标准
采用回顾性观察研究设计策略,分析2013年1月—2020年1月北京世纪坛医院结直肠癌患者围手术期输血情况。纳入标准为:1)初诊且最终病理报告证实的结直肠癌患者;2) 手术目的为根治性切除的患者;3)患者入院Hb≤110 g/L。排除标准为非手术病例、非癌症原因的急诊手术、接受其他治疗(放化疗、免疫治疗)减轻肿瘤负荷后再手术或术后病理报告为非肿瘤的患者。伦理批号为:sjtky11-1x-2021(12)。
2 资料收集
从病历或麻醉报告中提取临床信息,包括人口统计数据(年龄、性别、血型等)、输血信息(围手术期红细胞和血浆输血量、输血次数等)、实验室结果(凝血酶原时间、活化部分凝血活酶时间、Hb水平等)、手术信息(手术时间、手术部位感染、术中失血、手术部位出血等)和病理数据(肿瘤体积、肿瘤位置、TNM分期等)。本研究中,围术期输血定义为患者住院期间的术前、术中和术后红细胞输注总量,术中输血定义为手术开始至手术结束期间红细胞输注总量。
3 统计学方法
本研究所有统计分析和定量结果均使用Stata 15.5软件进行。连续变量以平均值±标准差(±SD)表示,分类变量数据以百分比表示。根据数据分布(正态或偏态)和方差同质性(方差齐或不齐),采用两独立样本t检验或Mann-Whitney检验比较连续变量的差异。对于两组以上的连续数据,采用方差分析或Kruskal-Wallis检验。对于分类数据,两个变量之间组间比较采用卡方检验,关联性采用Spearman相关分析。采用多元线性回归分析探索与红细胞输血相关的因素。所有检验显著性阈值设置为双尾P值小于0.05。
结 果
1 295例患者基本信息
本研究共确定了295名符合纳入标准的患者(图1),提取病历中的临床信息进行进一步分析。295例患者中,206名患者接受了红细胞输注治疗,89名患者未接受红细胞输注治疗。206例患者中,术前输注9例,术中输注145例,术后输注61例(53例1次、4例2次、4例3次)。患者基本信息和临床特征详情见表1,围手术期输血详情见表2。

表1 患者的基本信息、手术及肿瘤临床情况

表2 患者围手术期红细胞输注情况相关信息

图1 研究纳入受试者流程图
2 肿瘤TNM 分期与红细胞输注量的关系
根据美国癌症联合委员会(American Joint Committee on Cancer,AJCC)和国际抗癌联盟(Union for International Cancer Control)指南进行TNM分期评估[15]。在本研究中,T1、T2、T3和T4的患者数量分别为3、11、50和58;N0到N3分别为52、43、22和1;M0是92,M1是26。通过TNM分期得出相应Ⅰ期、Ⅱ期、Ⅲ期和Ⅳ期患者分别为6例、35例、54例和27例。使用二元相关分析方法处理TNM分期和红细胞输注量数据,发现不同TNM分期与术中和围手术期红细胞输注量之间均无显著相关性(P>0.05)(图3、图4):T分期vs围手术期红细胞输注量,r=-0.061,P=0.451;N分期vs围手术期红细胞输注量,r=-0.108,P=0.243;M分期vs围手术期红细胞输注量,r=0.075,P=0.422;TNM分期vs围手术期红细胞输注量,r=0.052,P=0.57;T分期vs术中红细胞输注量,r=0.074,P=0.414;N分期vs术中红细胞输注量,r=0.015,P=0.869;M分期vs术中红细胞输注量,r=0.157,P=0.089;TNM分期vs术中红细胞输注量,r=0.150,P=0.098。

图3 肿瘤TNM分期与红细胞输注量之间的相关性

图4 肿瘤不同分期患者红细胞输注量的比较
3 红细胞输注量影响因素多元回归分析
为了分析不同变量与红细胞输注量之间的相关性,分别以术中或围手术期红细胞输注量为因变量进行多元线性回归分析。结果显示,患者年龄、结肠和直肠肿瘤位置变量是关于术中红细胞输注量的有统计学意义的独立预测因子(年龄P<0.001,结肠肿瘤P=0.004;直肠肿瘤P=0.003)(表3)。对围手术期红细胞输注量来说,肿瘤体积是显著相关的预测因子(P=0.037)(表4)。
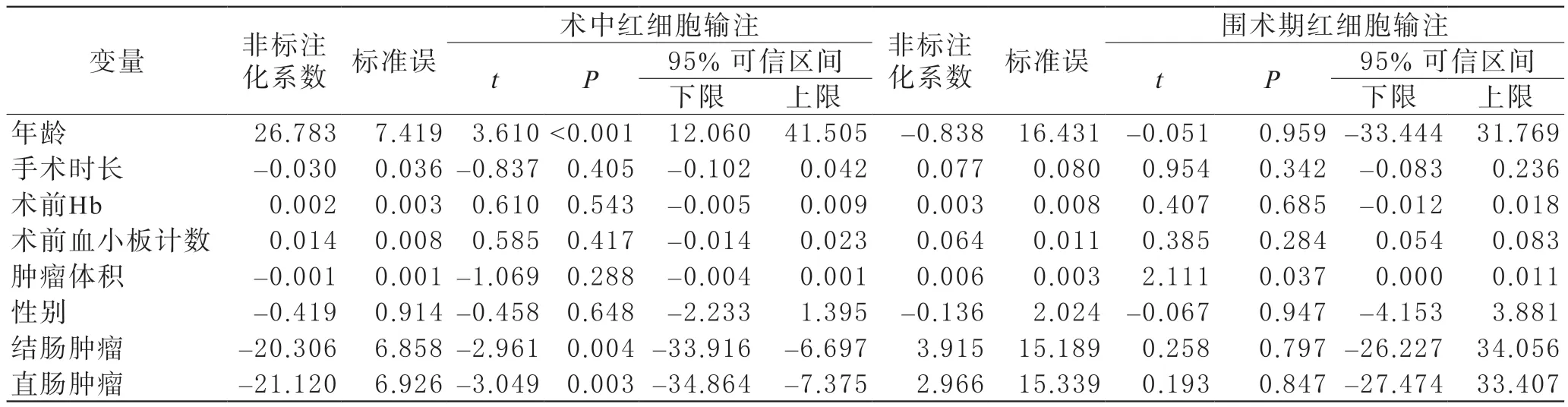
表3 术中及围术期红细胞输注量与影响因素之间的多元线性回归分析
4 红细胞输注量与切口愈合关系
患者手术切口类型Ⅰ、Ⅱ、Ⅲ和Ⅳ例数分别为14、165、4和2例。出院时,手术伤口愈合状态分为A、B和C级,每级分别为171、11和3例。Spearman相关分析表明,红细胞输注量与手术切口类型(P=0.784)或切口愈合状态(P=0.056)均无显著相关性。
5 红细胞输注量与住院时间的关系
295名患者的住院时间为6.74±4.14天。红细胞输注量与住院时间无显著相关性(术中P=0.428;围手术期P=0.604)(图5)。
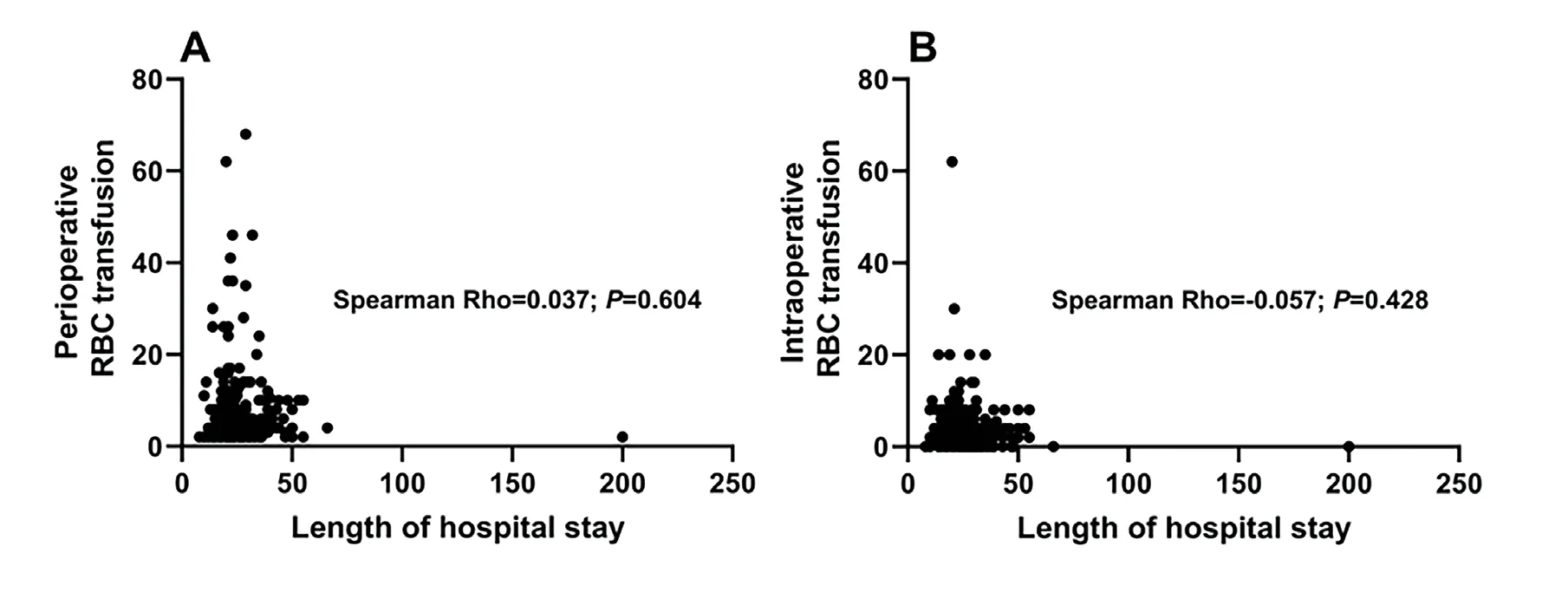
图5 红细胞输注量和住院时间相关性分析图
6 围术期输血合理性分析
295例结直肠癌贫血患者中有106例(35.9%)术中输血量超过600 mL。术中输血率为49.2%。术中输血率较高与51.02%的患者存在术前贫血有关(Hb<100 g/L)。术中红细胞输注量占围手术期输注量的52.13%。从术中同时输注红细胞和血浆患者来看,红细胞与血浆输注比值小于1∶1的有6例,比值介于4∶1和1∶1之间的患者人数为28人,大于4∶1的相应比例为0。本研究中,术前凝血检测结果有低凝倾向患者给予血浆输注,凝血功能正常时,术中红细胞输注大于4 U时才进行血浆输注,这表明目前医院在结直肠癌手术中术中红细胞和血浆输注合理,不存在“搭配输血”。考虑到术前红细胞备血量,术中输血量与术前申请量呈正相关(P<0.05)。术中输血量占术前申血量的1/2,术前申血量与实际输血量的比率也符合AABB指南中推荐的比率(2∶1~3∶1)。
讨 论
本研究分析了295名结直肠癌贫血患者的临床和输血信息,其中206名患者接受了输血治疗,而89名患者没有接受输血治疗。红细胞输注量与年龄、性别之间没有显著相关。多元线性回归分析表明,结肠癌和直肠癌部位是术中红细胞输注量的显著预测因子,肿瘤体积对围手术期红细胞输注量有显著影响。红细胞输注量与手术切口类型、伤口愈合及住院时长无关。
一般认为,贫血是结直肠癌的常见表现,对围手术期的决策有很大影响。输血是纠正Hb降低的有效方法。现有输血指南对于贫血患者主要推荐的输血阈值建议治疗患者Hb浓度<6~7 g/dL,手术患者Hb浓度<7~8 g/dL[16-18]。然而,在临床实践中,外科医生还应评估整个血流动力学状况和相关的临床因素,如年龄、失血率、肿瘤位置和手术时间。本研究表明,结、直肠癌与术中红细胞输注量相关,肿瘤大小与围手术期红细胞输注量呈正相关。这意味着肿瘤部位和大小是临床医生术前备血时需要考虑的因素。在本研究中,肿瘤的TNM分期与术中或围手术期输血量均没有显著相关性,可能原因为TNM分期是评估肿瘤大小和转移的粗略方法,因此,实际术前备血时并不需要考虑TNM分期。围手术期红细胞输注量在不同肿瘤分期中分布明显不同,Ⅳ期患者术中的红细胞输注量高于其他任何阶段。
流行病学统计显示,全球大肠癌发病率男性与女性相似,男性略高。本研究结果显示男女比例为0.79∶1。这种差异可能是由于女性结直肠癌患者贫血率较高造成。但分析结果显示,无论是术中还是围手术期,男性和女性的红细胞输注量都没有显著差异,这表明性别对结直肠癌贫血患者的红细胞输血没有显著影响。
在本研究中,未发现红细胞输注与手术切口类型或伤口愈合程度具有相关性。这一结果与之前的报道不一致,之前的报道认为,在结肠直肠癌患者中,围手术期输血与较高的术后C反应蛋白水平和术后并发症发生率相关[19]。推测原因可能是红细胞输注量不同,或血液处理和献血标准导致不同地区的结论不一致。推测原因可能是红细胞输注量不同,或血液处理和献血标准导致不同地区的结论不一致。梅礼军等报道输血治疗的结肠癌根治术患者平均住院时间更长[20],但本研究未发现红细胞输注量与住院时间存在相关性,这可能和患者异质性有关。
关于输血患者术后Hb水平,本研究中97名患者的Hb浓度≤100 g/L,109名患者的Hb>100 g/L,占比较高。这可能是由于考虑到术后放化疗因素,围术期红细胞输血的指征把握宽泛,提示在今后的输血实践中,可能需要更严格地遵循临床用血管理标准。
本研究发现结直肠癌患者围手术期输血的阳性预测因子包括年龄、肿瘤位置和体积,而术前Hb不是显著预测因子,表明不同癌种之间的输血情况未必能相互借鉴。在肿瘤特征方面,郑婉君等[21]研究了脑膜瘤切除术中输血的影响因素,发现阳性危险因素包括肿瘤位置(颅底)、肿瘤直径、肿瘤侵犯重要血管。类似地,本研究发现肿瘤位置(直肠、结肠)和肿瘤大小分别是影响肠癌术中红细胞输注量和围手术期红细胞输注量的显著因素之一,这与脑膜瘤的结果有相同之处,可能性原因是肿瘤位置和直径会影响手术难度,进而影响术中输血。更多地,在术中输血预测模型的研究方面,冯丽梅等[22]收集了48 176例手术患者,包括5 035例输血和43 141例未输血者,使用随机森林算法构建模型,结果发现血常规(包括红细胞压积、血小板数、红细胞数)、凝血功能(包括凝血酶原时间、纤维蛋白原、国际标准化比值、活化部分凝血活酶时间)、全身麻醉等指标对输血预测模型有较大贡献,可影响术中输血。但是该研究中预测术中输血的影响因素较多。在本研究中,能够预测术中输血的阳性变量只有肿瘤位置和年龄两个因素,这更易于临床应用或解释,也更加直观。
本研究的局限性在于样本量小和缺乏亚组分类,只是通过回顾性分析现有数据,为指导结直肠癌贫血患者输血策略提供支持。与前瞻性研究相比,本研究还缺乏短期或长期随访信息,尤其是关于肿瘤复发和生存率的信息。因此,没有预后结果可以与以前的研究结果相比较。需要进一步调查以弥补这一研究缺陷。
总之,本研究分析了结直肠癌手术贫血患者围手术期的输血情况,并探讨了与输血相关的可能因素及临床用血合理性,此类患者一般术前备3~4U红细胞,患者围术期输注4~8 U红细胞。术前凝血功能正常患者通常无需输注血浆类制品。研究结果可供相关科室制定结直肠癌贫血患者围手术期输血策略时参考。
利益冲突所有作者均声明不存在利益冲突
